潜行刨削术治疗复杂性肛瘘的效果分析
华小胜 戴新龙 周 川
江苏省泗洪县第一人民医院普外科 223900
复杂性肛瘘治疗难度、复发率均较高,手术是复杂性肛瘘的主要治疗手段,但难点在于因瘘管常累及外括约肌,损害外括约肌功能,如何在提高手术治疗效果的同时,充分保留肛门括约肌功能,防止肛门失禁是治疗的难点与重点。肛门括约肌间瘘管结扎术与保留括约肌潜行刨削术均是治疗复杂性肛瘘的常用术式,其中保留括约肌潜行刨削术是近几年形成的新型微创术式,其在清除瘘管炎症组织、确保治疗效果方面价值显著[1-2]。搜索临床研究,发现有关对比肛门括约肌间瘘管结扎术与保留括约肌潜行刨削术两种术式治疗复杂性肛瘘方面的研究较少,故本文拟对比两种术式治疗复杂性肛瘘患者的临床疗效及相关功能,旨在提高复杂性肛瘘患者的整体获益水平。
1 资料与方法
1.1 一般资料 本研究已获得医学伦理委员会批准。前瞻性选取2019年3月—2021年7月本院收治的64例复杂性肛瘘患者,根据治疗方案不同将其分为两组:A组32例,男21例,女11例;年龄25~45岁,平均年龄(35.23±3.15)岁;病程2~25个月,平均病程(13.45±2.56)个月;瘘管分型:经括约肌型8例,括约肌间型22例,括约肌上型2例;瘘管数目1~3个,平均瘘管数目(2.21±0.23)个。B组32例,男23例,女9例;年龄28~46岁,平均年龄(35.41±3.21)岁;病程2~23个月,平均病程(13.32±2.43)个月;瘘管分型:经括约肌型9例,括约肌间型21例,括约肌上型2例;瘘管数目1~3个,平均瘘管数目(2.18±0.21)个。两组患者上述基线资料对比,差异无统计学意义(P>0.05),可对比。
1.2 入选标准 (1)纳入标准:复杂性肛瘘诊断满足《肛瘘诊治中国专家共识(2020版)》的相关标准[3];初次手术;入组前未接受相关治疗;患者及家属知情并自愿签署同意书。(2)排除标准:特异性肛瘘患者;合并凝血功能障碍或服用影响凝血功能的药物,如阿司匹林;合并精神疾患影响研究开展;合并结直肠恶性肿瘤。
1.3 方法
1.3.1 A组:开展保留括约肌潜行刨削术:患者麻醉成功后侧卧位,常规消毒铺巾,仪器:美国linvatatec公司内镜和刨削系统,通过术前直肠腔内超声明确瘘管走形,利用4mm镜头,LED光源引导,经肛瘘外口用超声刀切削瘘管组织,刨削瘘管壁,管壁可见红润新鲜组织适宜,牵拉荷包线,穿过切闭器,激发切闭内口,术毕止血并清除坏死组织,然后对肛瘘内口挂线、引流,最后用橡皮线系紧创面肉芽组织,每天紧线1次,直至肉芽完全脱落。
1.3.2 B组:开展肛门括约肌间瘘管结扎术:麻醉、术前准备同A组,注射双氧水,明确内口位置,瘘管中置入探针标记,触诊明确内外括约肌间沟,做一约2.0cm的弧形切口,游离括约肌间瘘管后,外侧口部位注双氧水来定位瘘管、结扎,清理干净瘘管外侧,冲洗、置入引流,术毕缝合。
1.4 观察指标
1.4.1 治疗效果。术后4周,参照文献[4]中方法判定。显效:创面愈合,患者临床症状与体征消失;有效:创面愈合程度>50%,临床症状改善明显;无效:患者自述无明显改善。总有效率=(显效+有效)例数/总例数×100%。
1.4.2 围术期相关情况。对比两组手术时间、术中出血量、创面愈合时间、疼痛持续时间及住院时间,其中创面完全上皮化视为创面愈合。
1.4.3 疼痛程度、肛门失禁及肛肠动力学指标。疼痛程度:分别于术后1d、3d、1周采用视觉模拟评分法(VAS)[5]评估疼痛程度,0~10分,分值越高表明疼痛越严重。肛门失禁情况:对比术前、术后,利用Wexner功能量表[6]从大便性状、气体、排便频率等5个方面评估,满分5分,分值越高提示肛门失禁情况越严重。肛肠动力学指标检测:分别于术前、术后1个月后,采用合肥奥源科技公司生产的ZGJ-D3型钢厂压力监测仪,按照说明书检测肛管静息压、肛管最大收缩压。
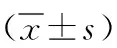
2 结果
2.1 治疗效果 两组治疗总有效率对比,差异无统计学意义(χ2=2.566,P=0.109>0.05)。见表1。

表1 两组治疗效果对比[n(%)]
2.2 围术期相关情况 两组手术时间对比,差异无统计学意义(P>0.05)。与B组相比,A组术中出血量较少,创伤愈合时间及住院时间均较短,差异有统计学意义(P<0.05)。
见表2。

表2 两组围术期相关情况对比
2.3 肛门失禁情况 术前两组患者Wexner功能评分对比,差异无统计学意义(P>0.05)。术后两组Wexner功能评分均升高,但A组低于B组,差异有统计学意义(P<0.05)。见表3。

表3 两组Wexner功能评分对比分)
2.4 疼痛程度 与B组相比,A组术后1d、3d、1周的VAS评分均较低,差异有统计学意义(P<0.05)。见表4。

表4 两组VAS评分对比分)
2.5 肛肠动力学指标 术前,两组肛管静息压与肛管最大收缩压对比,差异无统计学意义(P>0.05)。术后1个月,与B组相比,A组患者肛管静息压与肛管最大收缩压均降低,差异有统计学意义(P<0.05)。见表5。

表5 两组肛肠动力学指标对比
3 讨论
精确探寻内外口位置,彻底清除感染灶,准确处理内口是治疗复杂性肛瘘的关键。本文结果显示,两组治疗总有效率对比差异无统计学意义,提示两种术式治疗效果均理想。分析原因:肛门括约肌间瘘管结扎术术中由内而外切开,其临床优势在于保留完整肛门括约肌,对组织损伤小,利于患者术后愈合;操作便捷且针对复发的患者行二次手术的影响较小,但该种术式在早期瘘管壁未完全建立的肛瘘患者的开展受限[7]。保留括约肌潜行刨削术是在光源引导下刨削瘘管直至内口处,规避了瘘管间盲区与内口区域的损伤,利于确保手术效果。
本文结果还显示,与B组相比,A组术中输出量较少,创伤愈合时间及住院时间均较短,术后1d、3d、1周VAS评分与术后Wexner功能评分以及术后1个月的肛管静息压和肛管最大收缩压均较低,提示保留括约肌潜行刨削术利于促进患者术后愈合,缩短手术时间,减少出血量,改善肛肠动力学,确保肛门功能。保留括约肌潜行刨削术,其优势在于:(1)术中采取可视旋转刨削刀,能够确保手术视野清晰,利于彻底清除感染灶,而针对肛管直肠环的瘘管,能达到仅剔除致病瘘管,而将损伤、破坏程度、范围最小化,规避术中不必要损伤,利于缓解术后疼痛;(2)采用自主研发的肛瘘微创器械,刨削术后创面新鲜,炎性分泌物少,且减少肛周皮肤切开范围,对肛门功能影响较小,可有效缩短术后创面愈合时间,利于术后患者恢复;(3)利于术中观察瘘管走向与内口定位,特别是针对内口位置模糊的患者,利于在正中位切开肛窦及肛腺,减少可疑内口的漏诊;(4)保留括约肌潜行刨削术是顺应微创外科发展趋势下应时而出的微创术式,微创、高清、利于操作,采用冲吸一体化,能减少旋切时脱落的感染碎屑残留。总之,保留括约肌潜行刨削术的各项优势,利于提高其在复杂性肛瘘患者整体效益水平。
综上所述,保留括约肌潜行刨削术治疗复杂性肛瘘效果显著,利于确保肛门功能,缓解术后疼痛程度,减少术中出血,缩短创面愈合及住院时间,改善肛肠动力学指标,值得在临床推荐。

