运动干预结合饮食控制对肥胖儿童血脂状态、炎症因子及氧化应激的影响
陈玲娇,吴爱惜
近年来儿童肥胖的发病率逐年上升,儿童肥胖状态的延续是引起成人糖尿病、心脑血管病和癌症的独立危险因素[1]。儿童肥胖的发病机制至今尚不完全清楚,近年来微炎症反应及氧化应激异常在儿童肥胖中的作用越来越受临床关注[2-3]。运动干预和饮食控制均为治疗儿童肥胖常用的非药物方法,但两者联用对炎症因子和氧化应激的调节作用报道较少[4-5]。本研究探讨运动干预结合饮食控制对肥胖儿童的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2019年4月至2020年9月浙江省台州医院收治的肥胖儿童90例。纳入标准:(1)符合儿童单纯性肥胖症的相关标准[6],且体质量指数(BMI)≥28 kg/m2;(2)病史>1年。排除由其他各种原因引起的继发性肥胖。采用随机数字表分为联合组和单用组,各45例。两组基线资料均衡可比(P>0.05),见表1。

表1 两组基线资料比较
1.2 方法 单用组予饮食控制,根据患儿肥胖程度制定饮食控制计划,根据每日能量需求进行及时调整,逐渐减少每日能量需要量;同时合理选择膳食种类及数量,保证患儿的营养均衡。联合组在单用组饮食控制基础上加运动干预,根据患儿身体素质和运动喜好,选择慢跑、跳绳或爬楼梯等方法,0.5~1.0 h/次,1次/d,逐渐增加运动频次及时间,以患儿感轻度疲劳为宜。两组连续治疗12周。
1.3 观察指标(1)血脂指标:三酰甘油(TG)、胆固醇(TC)、高密度脂蛋白(HDL-C)和低密度脂蛋白(LDL-C)。(2)炎症因子指标:白介素-6(IL-6)、IL-8和肿瘤坏死因子-(TNF-)水平。(3)氧化应激指标:血清谷胱甘肽过氧化物酶(GPx)和超氧化物歧化酶(SOD)。
1.4 统计方法 采用SPSS 20.0软件进行数据分析,计量资料以均数±标准差表示,采用t检验;计数资料采用2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组血脂比较 两组干预前TC、TG、HDL-C及LDL-C水平差异均无统计学意义(P>0.05)。干预12周后,两组TC、TG及LDL-C水平明显下降,HDL-C水平明显上升(t≥2.32,均P<0.05),且联合组变化幅度更显著(t≥2.28,均P<0.05)。见表2。
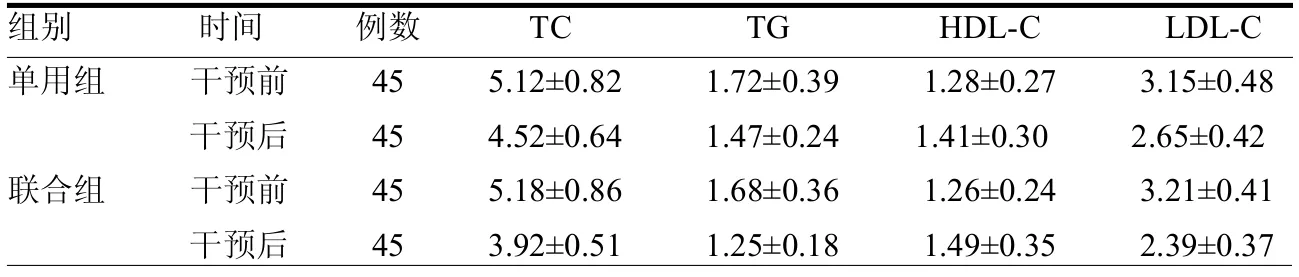
表2 两组血脂比较 mmol/L
2.2 两组炎症因子水平比较 两组干预前IL-6、IL-8及TNF-水平差异均无统计学意义(P>0.05)。干预12周后,两组IL-6、IL-8及TNF-水平明显下降(t≥2.36,均P<0.05),且联合组变化幅度更显著(t≥2.30,均P<0.05)。见表3。
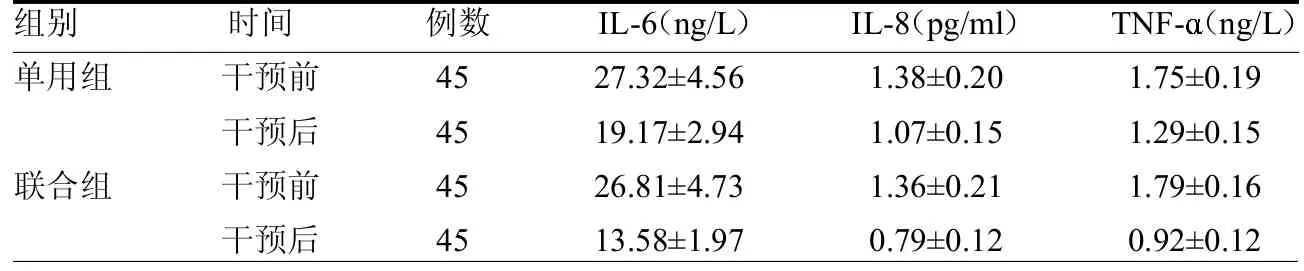
表3 两组炎症因子水平比较
2.3 两组GPx、SOD水平比较 两组干预前GPx、SOD水平差异均无统计学意义(P>0.05)。干预12周后,两组GPx水平明显上升,SOD水平明显下降(tt≥2.34,均P<0.05),且联合组变化幅度更显著(t=2.29、2.21,均P<0.05)。见表4。
3 讨论
近年来研究显示肥胖患者体内存在持续的微炎症状态和氧化应激反应异常[7-8]。目前认为儿童肥胖的发病原因主要是由于儿童体内的脂肪细胞的数量及体积发生变化,当脂肪细胞的数量增多及体积逐渐增大,脂肪组织就会发生迅速增加,使得脂肪内血流供应相对不足,脂肪组织发生缺血缺氧性改变,分泌大量的炎症因子,引起促炎症因子/抗炎症因子的比例紊乱和慢性炎症反应;同时儿童肥胖患者体内血脂升高,尤其是TG升高,解释放出大量的游离脂肪酸,使得体内的脂肪酸氧化明显增加,线粒体细胞内活性氧簇释放过量,氧化应激过度,扰乱了正常新陈代谢过程导致肥胖。因此,改善微炎症状态和减轻氧化应激损伤是目前治疗儿童肥胖的新途径。
长时间的热量摄入量超过消耗量引起,通过减少能量摄入量,增加能量的消耗量是治疗肥胖的关键。因此,饮食控制及运动锻炼是目前最有效的减肥方法。饮食控制不仅可控制能量摄入量,使人体处于负氮平衡;而且可维持人体需要的各营养素的平衡状态,适当控制脂肪和碳水化合物的同时应满足机体最低需要;多选择低脂肪、高蛋白和高维生素食物,并按照同类食物等能量互换及膳食平衡原则,合理调配患儿的饮食种类及数量[9]。运动干预不仅可大量消耗能量,促进脂肪的燃烧;而且有利于纠正糖耐量,抑制胰岛素的分泌分泌,提高胰岛素的敏感性,减轻胰岛素抵抗,促进体脂的分解[10]。本研究显示干预12周后,联合组TC、TG和LDL-C水平下降幅度,HDL-C水平上升幅度优于单用组,联合组患儿血清IL-6、IL-8、TNF-和SOD水平下降幅度,GPx水平上升幅度亦优于单用组(均P<0.05)。这提示运动结合饮食干预用于肥胖儿童患者较单纯的饮食干预更有优势,不仅可调节脂质代谢,促进血脂达标,而且可控制炎症反应,减轻氧化应激损伤。
综上所述,运动结合饮食干预用于肥胖儿童患者不仅可调节脂质代谢,促进血脂达标,而且可控制炎症反应,减轻氧化应激损伤。

