术前疼痛阈值对胸腔镜术后急性疼痛的影响
罗梅,唐霓,王晓斌
(西南医科大学附属医院麻醉科,四川,泸州 646000)
胸腔镜手术(video assisted thoracoscopic surgery,VATS)作为一种微创手术,与开胸手术相比,创伤小,但其术后急性疼痛的发生率仍高达65%[1],即使采用椎旁神经阻滞、静脉镇痛泵、肋间神经阻滞等多模式镇痛方案,其术后48 h中至重度疼痛的发生率仍有15.6%[2]。术后急性疼痛增加患者术后肺部感染、肺不张、低氧血症、慢性疼痛的风险[3-4],严重影响患者预后及生活质量。尽管在临床工作中提倡个体化的疼痛管理,致力于最大化地减轻患者术后疼痛,但镇痛方案尚无可量化的标准,大多仅根据手术切口制定镇痛方案。本研究拟探讨术前疼痛阈值与胸腔镜术后急性疼痛相关性,为更好地制定个体化的临床镇痛方案提供依据。
1 资料与方法
1.1 一般资料
本研究获得西南医科大学附属医院伦理委员会批准(伦理号 KY2020186),选取西南医科大学附属医院2020年7月至2020年9月择期在双腔气管插管全麻下行单孔胸腔镜手术的患者,手术类型包括肺叶切除术、肺段切除术。 纳入标准:(1)年龄18~75岁;(2)身体质量指数(BMI)=18.5~25 kg/m2;(3)美国麻醉医师协会分级(American society of anesthesiologists,ASA)I-II级。排除标准:(1)合并严重心血管疾病或严重肝肾功能不全;(2)有阿片类药物滥用或耐受史;(3)有相关药物过敏史;(4)酗酒或滥用药物者;(5)术前具有胸部慢性疼痛病史者;(6)术中转为开放性手术者;(7)术后进入重症监护室者。本研究观察了132例患者,最终纳入129名患者行统计分析(1例术中大出血,1例术后进入重症监护室,1例发生术后谵妄未纳入分析)。所有患者中,男性67例(51.9%),女性62例(48.1%);年龄48~63岁,平均55岁(P25%=49,P75%=63);手术时长85.3~162.5 h,平均122.0 h;疼痛阈值6.6±2.3;SAS=33.3±5.9;BMI=21.8±1.9 kg/m2;无吸烟史88例(68.2%),有吸烟史41例[31.8%,其中术前1月未戒30例(23.3%)、术前1月已戒11例(8.5%)];无术后重度疼痛54例(41.9%),有术后重度疼痛75例(58.1%);合并症:高血压25例(19.4%)、糖尿病6例(4.7%)、甲状腺功能减退1例(0.8%)、抑郁状态2例(1.6%)、腔隙性脑梗塞1例(0.8%);手术部位:左肺58例(45.0%)、右肺71例(55.0%);术后并发症:恶心呕吐1例(0.8%)、头晕2例(1.6%)、头晕伴恶心呕吐3例(2.3%)。
1.2 方法
1.2.1 术前观察指标 患者签署知情同意书后,在术前1天对患者焦虑状态、疼痛阈值进行评估,使用焦虑自评量表(self-rating anxiety scale,SAS)评估患者焦虑情况。采用手持式压力计(美国Wagner instruments FDX 25)测量患者压力疼痛阈值(单位 lbf),测量部位为右前臂肱桡肌外侧平台区[5],若患者该部位有损伤或其他原因导致的疼痛,则测量对侧相同位置,连续测量3次,取其平均值。同时记录患者年龄、性别、BMI、手术类型、手术部位、术前吸烟史等一般资料。
1.2.2 术后观察指标 采用数字评分量表(numerical rating scale,NRS)对患者进行疼痛评分,分别评估患者术后4 、8 、24 、48 h的静息和运动(患者翻身即为运动)时的疼痛评分,同时记录以下指标:(1)术后补救镇痛的情况;(2)术后恶心、呕吐、头晕、过敏、皮肤瘙痒、呼吸抑制、局麻药中毒等不良反应;(3)手术时长、术中液体入量、出血量、术后住院时长等。
1.2.3 盲法的实施 根据纳入与排除标准严格纳入受试者,分别由不同的麻醉医生独立测量相应指标,即由1名麻醉医生测定所有患者的疼痛阈值,1名麻醉医生对所有患者进行SAS量表评估,1名麻醉医生对所有患者进行术后疼痛评分。参与数据收集的研究者仅对自己测量的指标知情,对其他研究指标均不知情。试验结束后,由未参与资料收集的研究者单独进行数据统计与分析。
1.2.4 麻醉及手术方法 所有患者均采用静吸复合全身麻醉,静脉诱导药物为舒芬太尼(0.25 μg/kg,)、丙泊酚(2 mg/kg)、顺式阿曲库铵(0.2 mg/kg),插入双腔气管导管(F35#或F37#),麻醉维持采用静吸复合维持,维持药物为七氟醚(2%~4%)、瑞芬太尼(0.1 μg·kg-1.min-1)、顺式阿曲库铵(1 μg·kg-1min-1)。术毕患者使用静脉镇痛泵(舒芬太尼 0.7 μg/mL+酒石酸布托啡诺50 μg/mL+格拉司琼45 μg/mL,总量为200 mL,负荷剂量10 mL,背景剂量3 mL/h,锁定时15 min),手术结束时使用0.5%罗哌卡因10 mL行切口处局部浸润阻滞。待患者呼吸、意识恢复后,拔出双腔气管导管,送入麻醉恢复室观察半小时后送回病房。患者术中取健侧卧位,手术方式为单孔胸腔镜手术,术毕患者均留置一根胸腔引流管。当患者为重度疼痛(NRS 评分≥7分)时予以补救镇痛,补救镇痛方案为肌肉注射盐酸曲马多注射液 100 mg 。
1.3 统计学分析
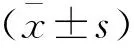
2 结果
2.1 影响术前疼痛阈值相关因素分析
将性别、年龄、BMI、吸烟史、术前SAS评分、术前合并症作为自变量,疼痛阈值作为因变量进行多元线性回归分析,发现仅性别与疼痛阈值具有相关性(β=-0.371,P<0.001),性别与疼痛阈值呈负相关,男性疼痛阈值高于女性。见表1。

表1 术前疼痛阈值相关因素分析
2.2 影响术后疼痛评分相关因素分析
患者术后4、8、24、48 h的NRS急性疼痛评分的中位数及四分位数[M(P25-75)]分别为:静息时为2.0(3.0,4.0)、3.0(2.0,4.0)、3.0(2.0,4.0)、2.0(1.0,3.0),活动时为5.0(4.0,6.0)、5.0(4.0,7.0)、5.0(4.0,7.0)、6.0(4.5,7.5)。将性别、年龄、BMI、吸烟史、术前疼痛阈值、术前SAS评分、手术部位、手术时长作为自变量,术后各时点NRS急性疼痛评分作为因变量行多元线性回归分析发现:术后各时点NRS静息和运动急性疼痛评分均与术前疼痛阈值相关(P<0.05),术前疼痛阈值越高,术后NRS急性疼痛评分越低,术前疼痛阈值对术后4 h活动时的NRS急性疼痛评分影响最大(β=-0.334),术前SAS评分、吸烟史、年龄以及性别也与术后各时点NRS静息和运动急性疼痛评分存在一定程度关联(P<0.05),而手术时长、手术部位、术前合并症、BMI与患者术后疼痛无关。进一步将性别、年龄、吸烟史、SAS、疼痛阈值作为自变量,术后是否发生重度疼痛(患者术后任一时点NRS 评分≥7分,无论静息或运动时)作为因变量,进行Logistic回归分析发现仅疼痛阈值与术后重度疼痛的发生有关(P<0.001,OR=0.643),疼痛阈值每降低2.75 lbf,重度疼痛的发生率增加64.3%。见表2及表3。
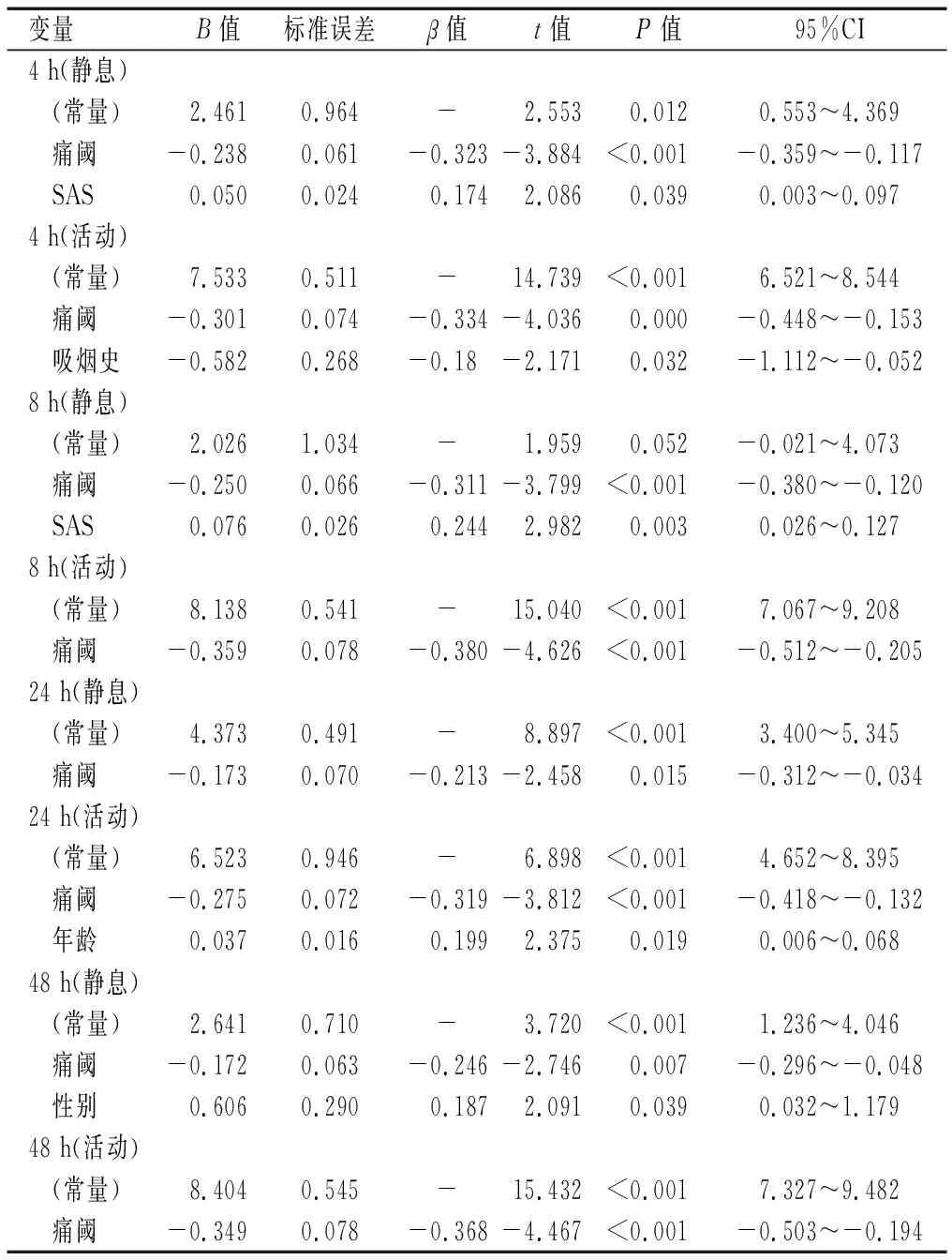
表2 患者术后各时点NRS急性疼痛评分回归分析
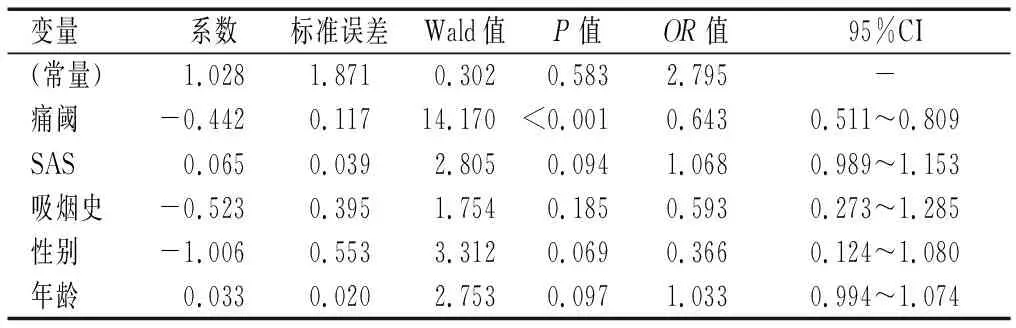
表3 术后重度疼痛相关因素分析
3 讨论
疼痛阈值指个体所能感受到的最小疼痛强度,可用压力、温度、电刺激等进行测量,使用压力测痛仪测量压痛阈值是临床常用方法,具有较高的信度和效度[6-7]。疼痛阈值受性别、年龄、肥胖、种族、心理状态、人格等多种因素影响[8-12]。本研究中,疼痛阈值与性别相关,女性的疼痛阈值低于男性,女性患者术后的疼痛评分也更高,与既往研究[8]结果符合。疼痛的性别差异可能由多种生物-心理-社会机制引起,包括性激素、内源性阿片类药物功能、遗传因素、疼痛应对方式以及性别角色等[13-14]。一项纳入了31项关于年轻人与老年人疼痛阈值差异的研究的Meta分析[9]表明,与年轻人相比,老年人(>60岁)的疼痛阈值显著增加。但本研究未观察到疼痛阈值与年龄相关,这可能与纳入的患者年龄大多为48.7~63.1(P25%=49,P75%=63),年龄偏小相关。焦虑评分与疼痛阈值之间的关系存在争议性,Hsu等[15]表明轻度焦虑组和重度焦虑组在压力疼痛阈值和疼痛耐受性方面没有显著差异,但Terry等[11]研究发现焦虑评分越高,热痛阈值越低,而本研究也未发现压力疼痛阈值与术前焦虑评分相关,这种差异可能由疼痛阈值测量方法的不同引起,未来仍需增加样本量和研究中心加以证实。此外,由于纳入研究的患者BMI均在正常范围,且无种族差异,未发现BMI和种族对疼痛阈值的影响。
女性、术前慢性疼痛病史、术前心理状态、术前对疼痛的预期、术前吸烟史、术后长时间留置胸腔引流管、胸腔引流管数量、手术时间延长、胸腔镜手术切口的数目、术前ASA分级等均与胸腔镜术后急性疼痛相关[2,16-18],并且女性、年龄<60岁、术后中重度的急性疼痛、术后留置引流管时间≥4 d为术后慢性疼痛的危险因素,有三分之一的慢性疼痛会转变成神经性疼痛,给患者生活带来极大的困扰[19-21]。本研究指出疼痛阈值、性别、年龄、吸烟史、术前SAS评分均与患者术后急性疼痛评分有关,这与以往的研究[2,16-21]结果相似。进一步将术后疼痛评分以≥7分为界,分析术前疼痛阈值与术后急性重度疼痛的关系,发现疼痛阈值每减低2.75 lbf,重度疼痛的发生率增加64.3%,表明疼痛阈值可在一定程度上预测术后急性疼痛评分,指导制定术后镇痛方案。
然而,本研究还发现性别、年龄、吸烟史、术前SAS评分仅与术后某一时间点的疼痛评分相关,分析原因可能如下:引起术后疼痛的原因非常复杂,性别、年龄、术前心理状态、术前急慢性疼痛史、基因、疼痛阈值等[17,22-23]都至关重要,且这些因素自身之间也存在相互联系,在临床研究过程中,很难将各因素完全区别。因此,影响术后各个时点NRS疼痛评分的因素并不完全相同。
本研究作为一项前瞻性研究,首次评估了疼痛阈值对胸腔镜手术患者术后急性疼痛的影响,疼痛阈值与术后急性疼痛密切相关,对于疼痛阈值较低的患者,尤其是女性,在围术期应给与更多的关注,制定最佳镇痛方案,预防重度疼痛的发生,减轻患者痛苦。

