血清血小板平均体积 CRP 纤维蛋白原与急性胰腺炎患者病情程度和预后转归的关系分析
邓中波, 叶淳娟, 徐玉龙
(安徽省第二人民医院急诊科, 安徽 合肥 230011)
急性胰腺炎(acute pancreatitis,AP)为临床常见急腹症,发达国家中其发病率为34/100000[1]。研究表明,AP患者20%~30%可发展为重症AP,总体死亡率达15%,常合并全身炎性反应综合征以及器官功能障碍[2],一旦确诊,应及早转入重症监护病房行进一步规范治疗。AP的发病机制较为繁杂,目前认为多种炎症介质参与AP的病生学,涵盖细胞因子、黏附分子及趋化因子等[3],疾病进展中炎症与凝血之间具交互作用突出,炎症促进凝血,凝血增加炎症,因此可推测血小板活化与AP有关。平均血小板体积(mean platelet volume,MPV)现作为血小板功能和活化的指标已在各种促炎和促血栓形成的临床状态中进行了研究[4];纤维蛋白原(fibrinogen,FIB)则常用来衡量机体凝血功能情况。AP本质为组织的炎性反应,近年的诸多研究均已证实C反应蛋白(C-reactive protein,CRP)等炎性指标参与了AP的发生与发展[5]。本研究拟通过检测AP患者血清MPV、CRP及FIB水平,探讨上述指标与AP患者病情严重程度以及预后的关系。
1 资料与方法
1.1一般资料:回顾性分析2017年4月至2021年4月我院88例AP患者临床资料。纳入标准:①符合AP的诊断标准[6];上腹部持续疼痛,血清样淀粉酶水平高于正常值(35~135U/L)上限3倍及以上,CT显示有特征性AP表现(胰腺实质和(或)周围出现炎性改变);②临床资料完整;③入院至发病≤72h。排除标准:①合并重要器官并发症;②感染性疾患未加控制;③临床资料缺损。AP患者男56例,女32例,年龄21~81(46.60±10.23)岁。
1.2方 法
1.2.1分组方法:采用急性生理与慢性健康评分Ⅱ(acute physiologic and chronic health evaluation Ⅱ,APACHE Ⅱ)、兰森(Ranson scoring system,Ranson)评分、急性胰腺炎严重程度床边指数(bedside index for severity in acute pancreatitis,BISAP)、改良的CT严重指数(modified CT severity index,MCTSI)评分对AP患者病情严重程度进行划分。APACHE Ⅱ<8分或Ranson<3分或BISAP<3分或MCTSI<4分,符合上述任一条即为轻度AP(MAP)组共40例;同时满足APACHE Ⅱ≥8分、Ranson≥3分、BISAP≥3分、MCTSI≥4分,可有一过性(<48 h)的器官功能障碍者为中度AP(MSAP)组共38例;符合AP诊断、伴有持续性(>48 h)器官功能障碍、改良Marshall≥2分者为重度AP(MSAP)组共10例。患者入院后均根据患者病情给予重症监护、液体复苏、血管活性药物、呼吸机、连续性肾替代治疗等治疗措施纠正和保护受损器官功能,并给予抗菌药物预防感染。对于保守治疗效果不佳,病情进展经多学科评估后给予手术治疗。根据患者预后情况进行分组,将出现休克死亡者归为预后不良组(12例),病情好转或痊愈患者归为预后良好组(76例)。
1.2.2指标检测:AP患者于入院即刻抽取肘正中静脉血5mL,离心15min取上层清液,日本希斯美康XN-1000全自动血液分析仪测定MPV;乳胶增强速率散色比浊法检测CRP;日本希斯美康CS-5100全自动凝血分析仪测定FIB。

2 结 果
2.1基线资料比较:88例AP患者MAP组40例,MSAP组38例,SAP组10例,3组基线资料比较无统计学差异(P>0.05)。见表1。
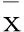
表1 三组基线资料比较[n(%),±s]
2.2MPV、CRP、FIB水平比较:三组MPV、CRP水平比较,均为SAP组>MSAP组>MAP组(P<0.05),MSAP组和SAP组FIB水平均高于MAP组(P<0.05),但MSAP组和SAP组FIB水平比较无统计学差异(P>0.05)。见表2。

表2 不同病情程度患者MPV CRP FIB水平对比±s)
2.3MPV、CRP、FIB水平与AP病情的相关性:入院即刻MPV、CRP、FIB水平均与APACHE Ⅱ评分、Ranson评分及BISAP评分均呈正相关(P<0.05)。见表3及图1~9。
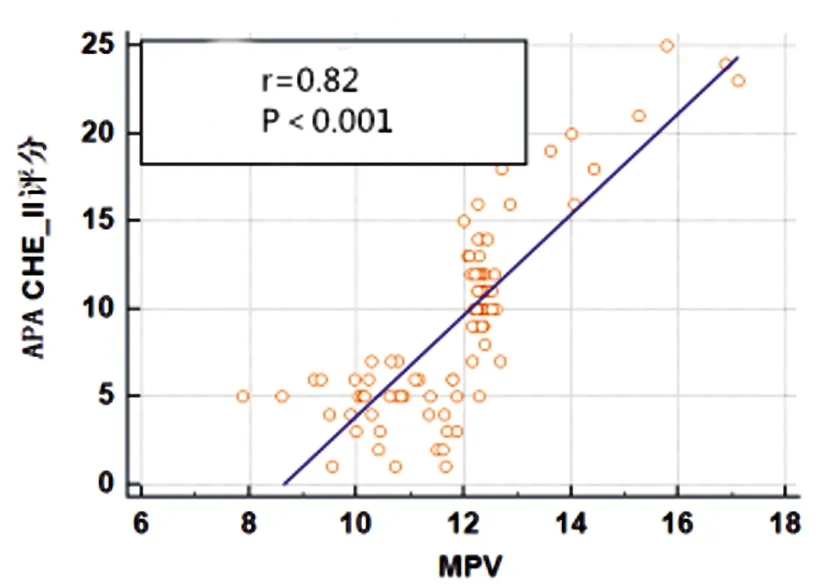
图1 MPV与APACHE Ⅱ评分相关性
表3 MPV CRP FIB水平与AP病情的相关性
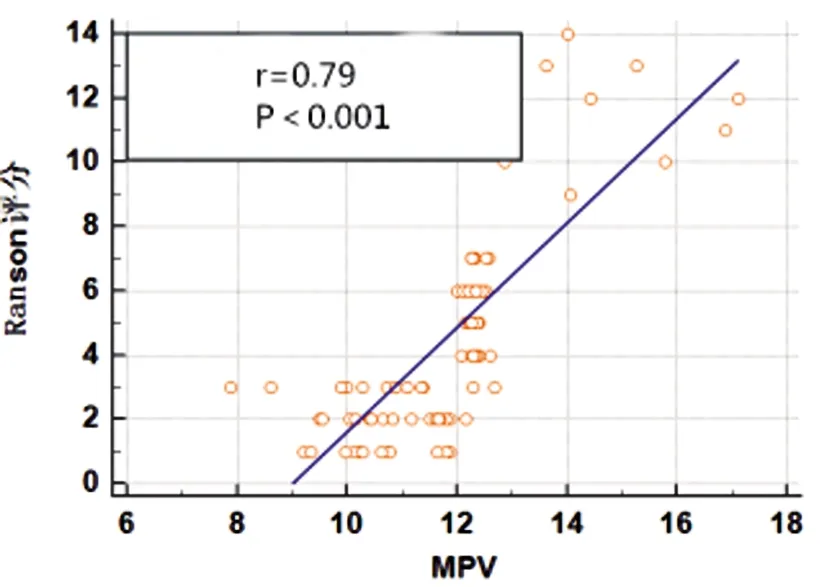
图2 MPV与Ranson评分相关性
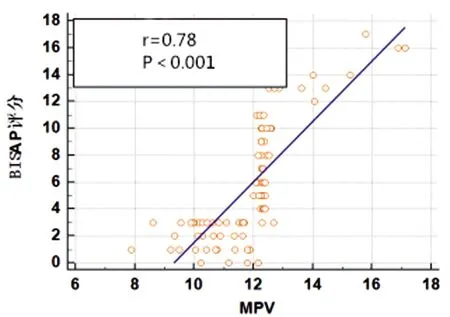
图3 MPV与BISAP评分相关性
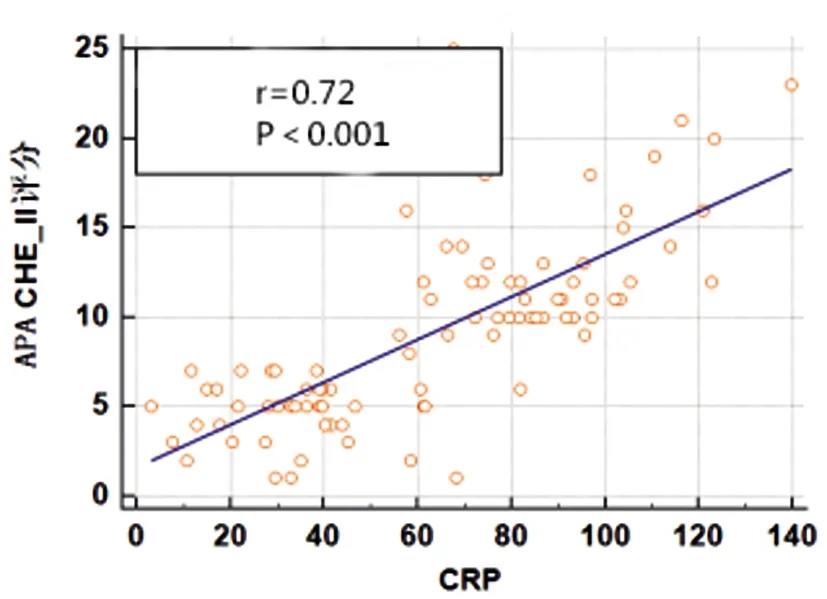
图4 CRP与APACHE Ⅱ评分相关性
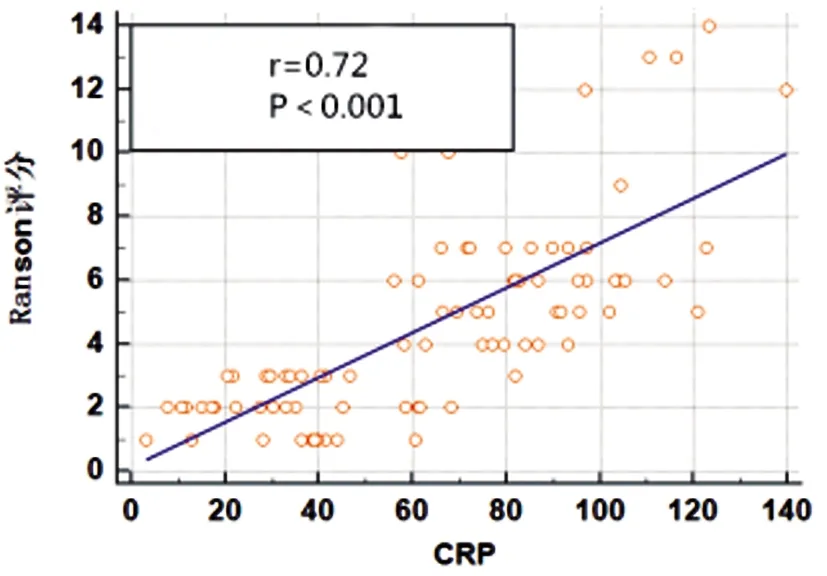
图5 CRP与Ranson评分相关性
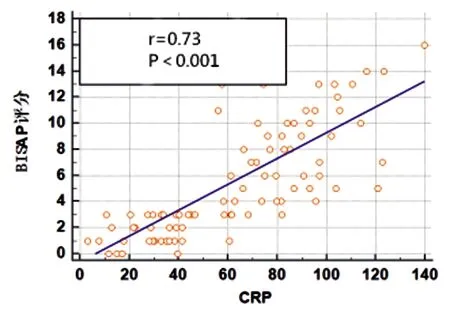
图6 CRP与BISAP评分相关性
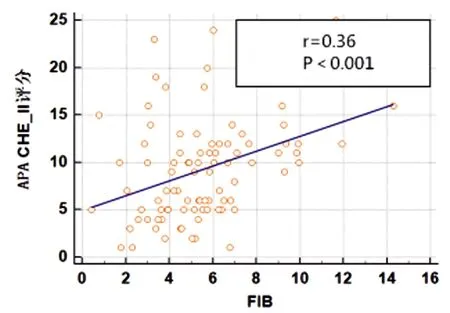
图7 FIB与APACHE Ⅱ评分相关性
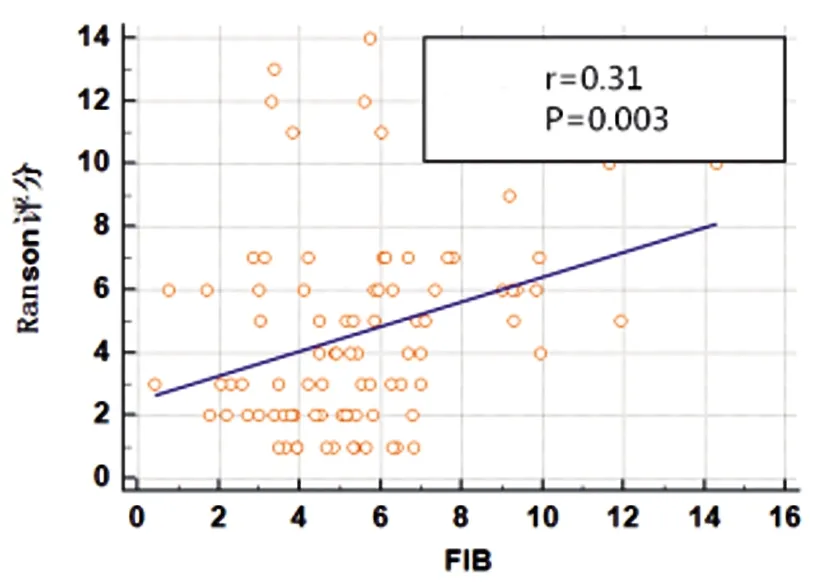
图8 FIB与Ranson评分相关性
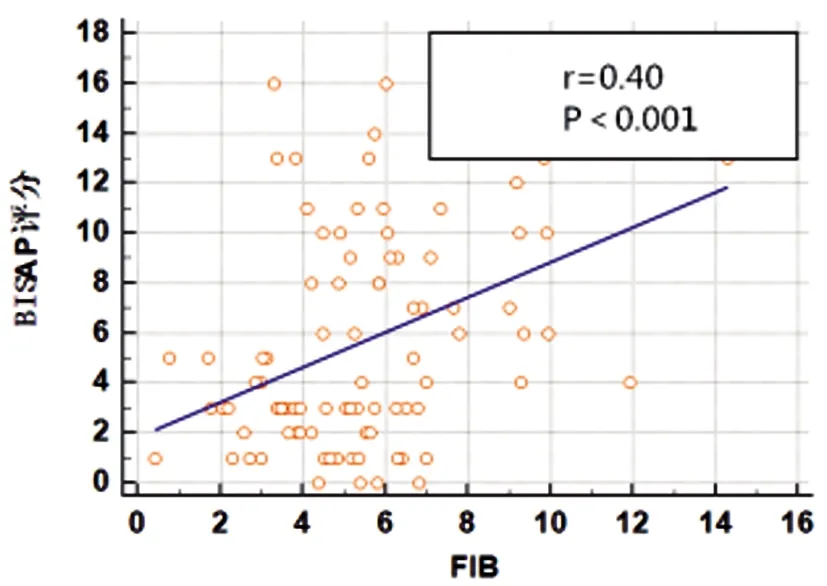
图9 FIB与BISAP评分相关性
2.4MPV、CRP、FIB单独及联合检测对AP预后的预测价值分析:MPV、CRP、FIB3项联合对于AP患者预后的AUC值以及敏感度均明显高于MPV、CRP、FIB各单项检测价值。见表4及图10。

图10 MPV、CRP、FIB单项及联合检测对AP预后的价值分析
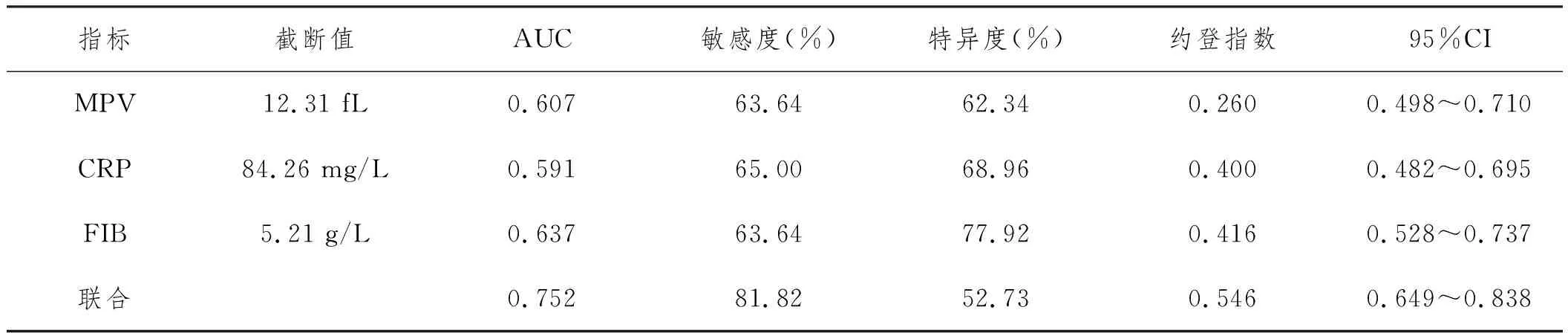
表4 MPV CRP FIB单项及联合检测对AP预后的预测价值分析
3 讨 论
胰酶在多种病因的作用下被激活进而作用于自身胰腺组织,引发的既有全身反应又有局部病变的过程即为AP,该疾患的发病率约20%~30%,临床中主要将其分为MAP、MSAP及SAP 3种类型[7]。一旦出现继发感染,SAP患者的病死率可增加3倍,因此,临床亟需找到合适的能够准确判断AP严重程度的方法以对患者行针对性治疗,并改善其预后。临床目前常用APACHE Ⅱ评分、Ranson评分及BISAP评分等评估AP患者病情,上述评分方法虽然规范通用,但操作较为繁杂,且对于医务人员而言是一个较为沉重的负担,因此临床上尤其是急诊科一直在寻求更为迅捷且准确的评估指标。
本研究中,三组MPV、CRP水平比较,均为SAP组>MSAP组>MAP组,且MSAP组和SAP组FIB水平均高于MAP组,反映了随着AP病情严重度加剧,MPV、CRP、FIB水平逐渐升高,尤其在SAP组,上述指标的差异更为突出。分析原因,AP早期,患者即存在全身性炎性反应,其白细胞被过度激活,瀑布式炎性反应使得CRP等被过度释放,故其含量增高,加之患者由于微循环障碍,血小板聚集、破坏,循环中的血小板下降,骨髓中的巨核细胞增生,造成血液中MPV增高[8]。AP患者胰腺损伤加重、血栓形成或血小板破坏增加时,大体积血小板会被释放至外周血液中,MPV作为血小板激活的标志物,其升高与AP血栓性疾病相关。机体在遭受感染及外伤等刺激下,CRP在血清中的浓度会上升[9]。同时,本研究还发现入院即刻MPV、CRP、FIB水平均与APACHE Ⅱ、Ranson以及BISAP评分均呈正相关,反映了MPV、CRP、FIB水平的变化可以提示AP病情严重程度。BISAP评分随AP病情加重逐渐增加,其对SAP具有较好的诊断价值,灵敏度和特异度分别为77.3%和85.3%。全身炎症反应作为AP进展最常见的后果,其特征为大量的促炎细胞因子和微血管血栓形成的高凝血,FIB是血浆中含量最高的凝血因子,其值越高,引起微循环障碍的概率越大,造成器官衰竭的可能性越高[10]。AP患者的胰腺细胞受损后会释放大量炎症因子并被巨噬细胞激活而释放至细胞外,进而正向调节炎性级联反应,同时炎性因子又可促进CRP分泌,形成恶性循环[11];MPV表达升高可能为患有AP后,诸多细胞及炎性因子释放入血,加速血小板活化,体积大、差异程度大的血小板其颗粒及活性更强,加重病情。陈莹等[12]认为,BISAP评分随AP病情加重逐渐增加,其对SAP具有较好的诊断价值,本研究与上述观点一致。另外,ROC曲线分析发现,FIB在单独预测患者预后中的价值较MPV、CRP更高,可能与该指标能够动态反映凝血、凝血栓形成和微循环的状态有关,与黄勤烽等[13]研究吻合。本研究中,MPV、CRP、FIB对AP预后均具有较高的预测价值,其cut-off值分别为16.98 fL、99.15 mg/L、9.90 g/L,且3项联合预测价值最高,提示临床可在AP患者入院后积极开展MPV、CRP、FIB检测项目,3项指标均处于较高水平者,应警惕其疾病恶化进展,及时行干预,以改善患者预后。
综上所述,血清MPV、CRP、FIB水平均与AP患者病情严重程度呈正相关,且三者联合可提高对患者预后的诊断价值,有望成为临床AP诊疗的新观测指标。

