重症肺炎患者Th17及Treg相关细胞因子的动态变化
方昌全 徐丽敏 邹丽 卢健聪 叶凯 谢燕君 林俊鸿
重症社区获得性肺炎(Severe community-acquired pneumonia,SCAP)是临床常见急危重症疾病之一,可迅速出现呼吸困难及呼吸衰竭,甚至导致多器官功能衰竭,死亡率高达30%~50%,目前尽管抗感染水平、液体复苏、监护设备及脏器功能支持手段等取得了较大进步,但死亡率仍然居高不下[1-3]。研究发现免疫失衡及病原体感染后引发的炎症反应失控是重症感染发生发展的关键机制,重症肺炎患者体内存在明显Th17/Treg细胞的失衡[4-5],通过监测相关细胞因子可评估免疫功能状态[6]。本研究拟通过动态监测Th17及Treg相关细胞因子IL-17A、IL-10水平,以了解重症肺炎患者体内炎症及免疫失衡情况,为免疫支持治疗提供依据。
资料与方法
一、研究对象
选择2020年4月—2021年6月于惠州市中心人民医院住院的重症社区获得性肺炎65例及同期轻症社区获得性肺炎、健康体检者各30例为研究对象,其中重症肺炎组患者存活44例,死亡21例,纳入标准:≥18岁;符合2016年中华医学会呼吸病学分会制定的社区获得性肺炎指南诊断标准[7],排除标准:妊娠、活动性肺结核、HIV感染及合并恶性肿瘤者。本研究已通过医院伦理委员会审核(编号:KYLL2020059),已将研究目的、方法及注意事项向患者告知,并已签署知情同意书
二、登记资料及标本收集、检测
登记所有研究对象的基本资料包括姓名、性别、年龄、基础疾病、吸烟史及预后等,本研究吸烟史指吸烟累计或连续6个月或以上。
分别留取轻症肺炎组第1天及重症肺炎组患者第1、4~6、9~11天外周静脉血3 mL,3000r/min离心10min后留取上层血清。运用人TH1/TH2/TH17亚群检测试剂盒及流式细胞仪检测IL-17A、IL-10水平,所有操作及流程均严格按照仪器和试剂说明书进行。
三、统计学分析

结 果
一、重症肺炎、轻症肺炎组患者及健康体检者基本资料
3组患者性别、年龄差异无统计学意义(见表1)。
二、重症肺炎组患者IL-17A、IL-10水平动态变化情况
(见表1)重症肺炎患者促炎因子IL-17A水平明显高于轻症肺炎组及健康体检者(P<0.05),但抗炎因子IL-10水平差异不显著,提示重症肺炎早期以促炎反应为主。动态监测显示重症肺炎患者IL-17A水平总体呈下降趋势,存活组患者下降明显,但死亡组下降缓慢,IL-10水平早期处于低水平,但后期逐渐升高,存活组患者IL-10轻度升高,但死亡组升高明显,死亡组第4~6天、9~11天IL-17A、IL-10水平明显高于存活组,提示重症肺炎后期以抗炎反应为主,无论是促炎反应或抗炎反应,过度的炎症反应可导致预后不良(见表2、3)。

表1 重症肺炎、轻症肺炎组患者及健康体检者基线资料及IL-17A、IL-10水平的比较

表2 重症肺炎组患者IL-17A、IL-10动态变化
讨 论
重症肺炎的发病机制目前尚未完全清楚,多数学者认为主要与病原体感染机体后引起的失控的炎症反应相关,具体表现为促炎和抗炎介质的失衡[8-9],过度的炎症反应可导致Th17/Treg细胞失衡[10],Th17细胞具有促炎症反应的作用,这主要是通过特异性分泌细胞效应因子IL-17来达到的。
Treg细胞具有免疫抑制作用,其通过释放IL-10、TGF-β等细胞因子可抑制炎症因子的表达,降低过激的炎症反应[11],故可通过测定IL-17、IL-10水平间接反映Th17/Treg细胞变化情况。
目前IL-17、IL-10在重症肺炎中已有较多研究,但缺乏动态监测,本研究显示重症肺炎患者IL-17A水平总体呈下降趋势,存活组患者下降明显,但死亡组下降缓慢。IL-10水平早期处于低水平,但后期逐渐升高,存活组患者表现为轻度升高,但死亡组升高明显,提示重症肺炎存在明显的炎症失衡,早期以促炎反应为主,后期以抗炎反应为主,过度的炎症反应可导致预后不良。动物实验研究发现,重症肺炎早期Th17细胞明显升高,发展到重症肺炎最强的阶段Th17细胞表达到峰值,Treg细胞早期低水平表达,后期则逐渐升高[12],本研究通过监测Th17及Treg相关细胞因子也发现相似动态变化。Li L.L.等[13]报道重症肺炎患者及肺炎致脓毒症大鼠模型中Th17细胞及IL-17信号通路相关因子包括IL-17A等明显升高,但Treg细胞表达下降[13]。而Kurata S.等的研究显示衣原体肺炎大鼠IL-17A及IL-10水平均有不同程度升高[14],我们的研究也显示重症肺炎患者IL-17A及IL-10均有不同程度升高,早期以IL-17A升高明显。临床研究发现,方堃等[15]报道重症肺炎患者IL-17A及IL-10明显升高,动态研究显示重症肺炎IL-10水平随着病情发展呈升高趋势[16]。
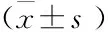
表3 重症肺炎死亡组和存活组IL-17A、IL-10动态变化
综上,我们认为重症社区获得性肺炎早期多表现为免疫增强,后期则是免疫抑制为主,故针对性予免疫干预有可能改善患者预后。研究发现在免疫过度表达阶段,予具有免疫抑制作用的糖皮质激素治疗,而免疫抑制阶段,予具有免疫增强作用的胸腺肽治疗均可取得良好的治疗效果[17]。

