ALBI 评分对HBV 相关慢加急性肝衰竭患者预后的预测价值
薛 红,明 芳,章 颖,邵建国,刘先进
(南通大学附属南通第三医院/南通市第三人民医院1 重症感染科;2 消化科,江苏 226006)
乙型肝炎病毒(HBV)感染是全球性流行性疾病,全世界约有20 亿人感染HBV,其中2.4 亿人慢性HBV 感染[1]。慢加急性肝衰竭(acute-on-chronic liver failure,ACLF)是在慢性肝病的基础上,多种促发因素导致肝脏发生急性或亚急性肝功能失代偿,表现为黄疸、腹水,凝血功能障碍等。乙型肝炎病毒相关慢加急性肝衰竭(HBV-ACLF)占我国肝功能衰竭的绝大多数,死亡率32%~68%,主要发生在诊断后3 个月内[2]。寻找新的生物标志物,及时、准确预测肝衰竭患者预后,采取积极干预措施,可以减少并发症,提高患者生存率。终末期肝病模型(moldfor end-stage liver disease,MELD)评分、Child-Turcotte-Pugh(CTP)评分是判断肝病患者预后较为常用的方法,ALBI 评分根据血清白蛋白和胆红素水平,是评估肝功能损害程度的新模型[3],最初用于评估肝癌患者发生肝衰竭及其预后[4],CHEN 等[5]认为ALBI评分预测HBV 相关肝硬化患者的长期生存率明显优于CTP 评分或MELD 评分。本文回顾性分析2019 年2 月—2020 年2 月就诊于本院的90 例HBV-ACLF 患者,评价ALBI 对HBV-ACLF 患者预后的预测价值。
1 资料与方法
1.1 一般资料 HBV-ACLF 患者90 例,根据出院后90 天的转归分为两组。存活组55 例,男性36 例,女性19 例,平均年龄52.56±12.60 岁;谷丙转氨酶(ALT)197.0(63.0,600.0)mmol/L,谷草转氨酶(AST)167.0(87.0,362.0)mmol/L,总胆红素(TBIL)247.80(135.20,321.50)μmol/L,血清白蛋白(ALB)31.25±3.54 g/L,甲胎蛋白(AFP)50.65(6.22,131.27)ng/mL,血清钠135.70(133.30,137.90)mmol/L,肌酐(Cr)59.00(48.80,73.00)μmol/L,血小板90.00(64.00,136.00)×109/L,中性粒细胞2.95(2.24,4.85)×109/L,淋巴细胞1.06(0.80,1.47)×109/L,HBV-DNA 4.36±1.50 lgIU/mL。死亡组35 例,男性25 例,女性10例,平均年龄55.74±11.02 岁;ALT 187.0(23.0,661.0)mmol/L,AST 214.0(58.0,533.5)mmol/L,TBIL 262.5(198.2,352.0)μmol/L,ALB 29.44±5.22 g/L,AFP 10.50(4.75,65.26)ng/mL,血清钠135.8(133.0,137.4)mmol/L,肌酐78.0(52.4,131.8)μmol/L,血小板66.0(30.0,143.0)×109/L,中性粒细胞4.26(2.11,6.79)×109/L,淋巴细胞0.79(0.59,1.24)×109/L,HBVDNA 5.64±1.51 lgIU/mL。两组患者一般资料比较,差异均无统计学意义(P>0.05)。所有患者参考2018年版《肝衰竭诊治指南》[6]明确诊断为乙型肝炎病毒相关慢加急性肝衰竭,均给予核苷(酸)类药物抗病毒、保肝退黄、白蛋白等综合治疗,并根据病情需要进行人工肝血浆置换支持治疗。排除标准:(1)其他病毒性肝炎、酒精性肝病、自身免疫性肝病或药物性肝损伤者;(2)伴有严重心、肺或其他器官疾病者;(3)原发性肝癌、转移性肝癌;(4)合并其他器官肿瘤者。本研究经院伦理委员会审核批准,所有患者签署知情同意书。
1.2 方法 收集所有患者入院时的生化指标、凝血功能、血常规、乙肝标志物、HBV-DNA 等资料。ALBI评分=0.66×log10[总胆红素(μmol/L)]-0.085×[白蛋白(g/L)]。CTP 评分由TBIL、ALB、国际标准化比率(INR)、肝性脑病程度和腹水状态5 个变量计算[7]。MELD 评分=9.6×ln(Cr mg/dL)+3.8×ln(TBIL mg/dL)+11.2×ln(INR)+6.4[8]。
1.3 统计学处理 应用GraphPad Prism 6.0 和SPSS 19.0 统计学软件对数据进行分析。计数资料以频数和率表示,组间比较采用χ2检验;正态分布的计量资料以±s 表示,组间比较采用t 检验,非正态分布的计量资料以中位数和四分位数间距表示,组间比较采用Mann Whitney U 检验;采用多因素Logistic回归分析患者3 个月内死亡的影响因素;绘制Kaplan-Meier 生存曲线,比较两组间生存率。P<0.05 为差异有统计学意义。
2 结 果
2.1 两组患者相关临床资料比较 死亡组HBeAg阳性比例、白细胞计数、ALBI 评分、CTP 评分、MELD评分高于存活组,胆碱酯酶、PTA 低于存活组,差异均有统计学意义(P<0.05)。见表1。

表1 两组患者相关临床资料比较
2.2 影响HBV-ACLF 患者预后多因素分析 采用多因素Logistic 回归分析,纳入可能影响HBV-ACLF 患者预后的因素,包括年龄、白细胞、血小板、TBIL、白蛋白、胆碱酯酶、PTA、肌酐、甲胎蛋白、ALBI评分、CTP 评分和MELD 评分,结果显示ALBI 评分增高是HBV-ACLF 患者预后的危险因素(P<0.05)。见表2。
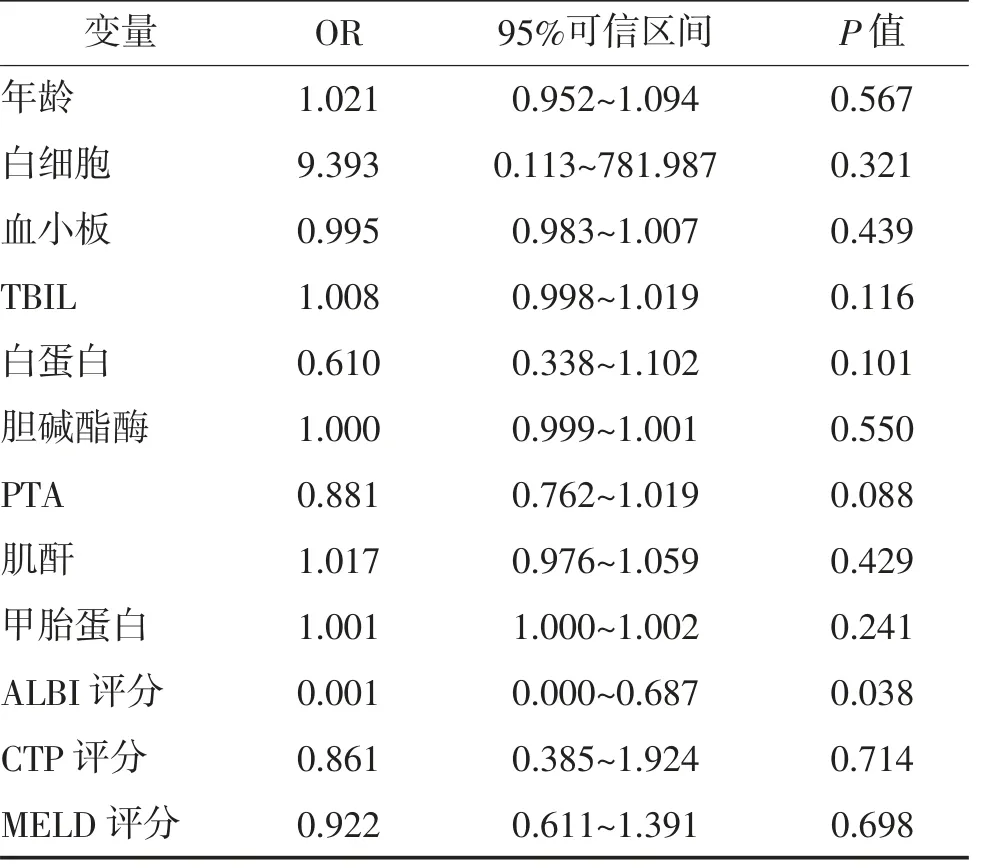
表2 Logistic 回归分析影响HBV-ACLF 患者预后因素
2.3 不同ALBI 评分患者生存率比较 HBV-ACLF患者90 例出院后90 天生存率为61.11%,按照ALBI 中 位 数-1.01 分 组,ALBI <-1.01 组 生 存 率 为71.11%,而ALBI≥-1.01 组为51.11%,差异有统计学意义(P<0.05)。见图1。

图1 ALBI<-1.01 组和ALBI≥-1.01 组HBV-ACLF患者生存曲线
3 讨 论
HBV-ACLF 是严重的终末期肝病,由于肝细胞大片坏死,肝脏解毒、合成、排泄和生物转化功能严重障碍,导致病情迅速进展,死亡率极高[6]。肝衰竭发病机制十分复杂,包括免疫损伤、缺血缺氧和内毒素血症等[9]。目前最有效的治疗手段是肝移植,但肝源紧张,费用高,临床应用受到限制。寻找简单有效的临床指标预测患者预后,选择最佳治疗时机和治疗方案一直是临床研究热点。
本组90 例HBV-ACLF 患者出院后90 天内存活55 例,死亡35 例,死亡率为38.89%,较SHEN 等[10]报道略低。根据“三重打击”学说,HBV-ACLF 发生发展的重要环节是炎症反应,炎症程度与ACLF 预后显著相关[11]。肝衰竭患者常合并细菌感染,白细胞明显升高,是导致患者死亡的重要原因。本研究中死亡组患者白细胞明显高于存活组,差异有统计学意义(P<0.05)。肝衰竭由于肝细胞大量坏死,合成能力下降,致使胆碱酯酶降低和凝血功能障碍。本研究中两组患者肝功能及凝血功能均出现异常,死亡组胆碱酯酶及凝血酶原活动度低于存活组,差异均有统计学意义(P<0.05)。有研究表明肾功能损伤与肝衰竭相关[12],但本研究中两组患者肌酐水平差异无统计学意义(P>0.05)。我国ACLF 患者中30%~35%有肾功能衰竭,且ACLF 高死亡率与肌酐水平无关,而国外55.8%ACLF 患者有肾功能损害,且肌酐水平与预后显著相关,可能由于我国肝衰竭病因、诊断标准与国外存在明显差异[13]。年龄、低钠血症也是ACLF的危险因素[14-15],年龄越大,血钠越低,患者死亡风险越大。然而,本研究中两组患者年龄、血钠水平的差异无统计学意义(P>0.05)。最近有研究表明,HBeAg、HBV-DNA 是HBV-ACLF 患者预后的独立危险因素。本研究结果显示,死亡组HBeAg 阳性率高于存活组,差异有统计学意义(P<0.05),而两组HBV-DNA 水平的差异无统计学意义(P>0.05)。
目前有几种评分系统可用于评估肝功能不全的严重程度和预测肝病患者的预后。CTP 评分包含总胆红素、血清白蛋白、凝血酶原时间、腹水和肝性脑病5 个参数。MELD 评分包括TBIL、国际标准化比率(INR)和Cr 指标,计算公式复杂。ALBI 评分仅涉及血清白蛋白和总胆红素这两个常用实验室参数,临床容易获得,计算公式相对简单。研究发现,高水平胆红素可以预测HBV-ACLF 患者短期(1 周)死亡率。ALBI 评分与CTP 评分相比,避免了判断腹水程度和肝性脑病主观偏差。JOHNSON 等[16]报告ALBI 评分可以更准确预测肝细胞癌患者的死亡率,而不需要主观判断因素,包括腹水和脑病。此后,许多研究证实ALBI 具有评估原发性肝细胞肝癌患者生存率的价值,是肝癌患者生存率的独立预测因子[17]。另一项研究表明,与CTP 评分和MELD 评分相比,ALBI 评分对原发性胆汁性肝硬化或肝硬化合并上消化道出血患者的住院死亡率具有预测价值[18]。本研 究 结 果 显 示,HBV-ACLF 死 亡 组ALBI、CTP 和MELD 评分高于存活组,差异均有统计学意义(P<0.05),多因素Logistic 回归分析显示ALBI 评分增高是HBV-ACLF 患者预后的危险因素。ALBI 评分比CTP 评分和MELD 评分更能预测肝衰竭预后,其机制尚未明确。生存曲线分析表明,ALBI≥-1.01 组患者出院后90 天生存率低于ALBI<-1.01 组,差异有统计学意义(P<0.05)。
总之,ALBI 评分简单易行,可用于评估HBV 相关终末期肝病患者功能状态,对HBV-ACLF 患者预后具有较好的预测价值,入院时高ALBI 评分可作为HBV-ACLF 患者出院后90 天死亡的预测因子。本研究存在一些不足,首先是单中心小样本回顾性研究,未对患者进行临床分期,其次未动态测量ALBI 评分,ALBI 评分是否随着肝功能进行性恶化而逐步升高尚不清楚。

