精细化护理在帕金森病患者脑深部电刺激术后的应用效果
李培培 何承
帕金森病(Parkinson’s disease,PD)是仅次于阿尔茨海默病的第二大常见神经退行性疾病,60岁以上人群发病率约为1%[1],常见表现为运动迟缓、认知功能障碍[2]及神经行为异常等,因此PD 被认为是一种复杂的综合征[3]。目前,脑深部电刺激术(deep brain stimulation,DBS)逐渐成为治疗PD 患者的一种成熟的治疗手段,DBS 手术能够明显改善PD 患者的运动症状,提高患者的生活质量[4],而术后合理有效的精细化护理对PD 患者尤其是中晚期PD 老年患者非常重要。本研究探讨精细化护理在PD 患者DBS 术后的应用效果。
1 对象与方法
1.1 研究对象
选 择2018 年1 月—2021 年8 月 在 我 院 进 行DBS 治疗的90 例PD 患者作为研究对象,纳入条件:符合帕金森病诊断标准,且在本院接受DBS 治疗;无PD 以外的其他严重疾病,如心、肝、肾及其他重要器官的器质性疾病;不存在认知功能障碍;自愿参与本次研究。按照组间基本资料具有可比性的原则分为对照组和观察组,每组45 例。对照组中男29 例,女16 例;年龄56~81 岁,平均64.2±4.6岁;文化程度:初中及以下37 例,高中及中专5 例,大专及以上3 例。观察组中男31 例,女14 例;年龄58~84 岁,平均64.8±4.2 岁;文化程度:初中及以下39 例,高中及中专4 例,大专及以上2 例。两组患者一般资料比较差异无统计学意义(P>0.05)。
1.2 护理方法
1.2.1 对照组 采用常规护理,即护理人员保证患者按时服药,按时监测生命体征,定期对患者进行口腔护理、皮肤护理以及运动指导等,并普及疾病相关健康教育以及生活指导。
1.2.2 观察组 在对照组基础上采用精细化护理,内容包括:①全面监测。密切监测DBS 术后患者情况,包括嗅觉、色觉、血压、睡眠、情绪等,全面评估患者的个人状况。②营造舒适的康复环境。护理人员定时开窗通风,控制好病房温湿度,营造干净、舒适的病房环境。③制订个性化护理策略。分析患者术后存在的问题,从而发现护理侧重点,个性化制订护理措施,包括协助患者进食、刷牙、沐浴、如厕。根据患者身体状况,制订科学健康的饮食计划,保证营养丰富且均衡,协助和指导患者进行适量体能训练和康复训练,帮助其增强训练信心,提升日常生活自理能力。④心理护理。患者DBS 术后往往会产生焦虑、抑郁等不良情绪,护理人员应根据其不同性格特点制订针对性的护理策略,采用温柔的语言主动与其沟通和交流,耐心解答其疑问,尽可能满足其心理需求,从而减少不良情绪的产生。护理人员也要多与患者家属进行沟通和交流,通过家属的辅助更好地转移患者的注意力,安抚患者的心理情绪,促进其身心健康。⑤健康宣教。DBS 术后应采用通俗易懂的语言对患者进行交互式康复宣教,为患者及家属讲解术后常见并发症以及产生的原因,并给出相应的应对措施。此外,通过微信、QQ 等方式为患者及其家属提供相关的影像资料,方便其随时随地学习。
1.3 观察指标
(1)日常生活能力:采用Barthel 指数评估两组患者的日常生活能力,包括10 项内容,分别为进食、转移、修饰、如厕、洗澡、行走、上下楼梯、穿脱衣服、大便控制和小便控制,根据是否需要帮助及帮助的程度分为0、5、10、15 分,总分100 分,20 分以下者生活完全需要帮助,20~40 分者生活需要很大帮助,41~60 分者生活需要帮助,60 分以上者生活基本可以自理。
(2)移动及平衡能力:采用Tinetti 量表评估两组患者的移动及平衡能力,包括平衡与步态测试2 个部分。平衡测试部分有9 个项目,分别为坐位平衡、站起、试图起身、瞬间的站立平衡、站立平衡、轻推、闭眼站立、转身360°和坐下,满分16 分;步态测试部分有7 个项目,分别为起步、步伐的长度或高度、步态对称性、步伐连续性、走路路径、躯干稳定和步宽,满分12 分。总分为28 分,分数越高说明患者的移动及平衡能力越好[5]。
(3)抑郁情绪:采用老年抑郁量表(GDS)评估两组患者的抑郁状况。根据对30 项问题的回答计分,每项表示抑郁的回答得1 分,总分30 分,0~10 分视为正常,11~20 分显示轻度抑郁,21~30分提示中重度抑郁[6]。
(4)护理满意度:根据医院自制的护理评价量表评估两组患者的护理满意度,总分100 分,90分以上为非常满意,80~90 分为满意,80 分以下为不满意。
1.4 统计学方法
采用SPSS 21.0 统计学软件处理数据,计量资料以“均数±标准差”表示,组间均数比较采用t检验;等级资料比较采用秩和检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者Barthel 指数、Tinetti 评分、GDS评分比较
观察组患者Barthel 指数、Tinetti 评分均高于对照组,差异有统计学意义(P<0.05);观察组患者GDS 评分低于对照组,差异有统计学意义(P<0.05),见表1。
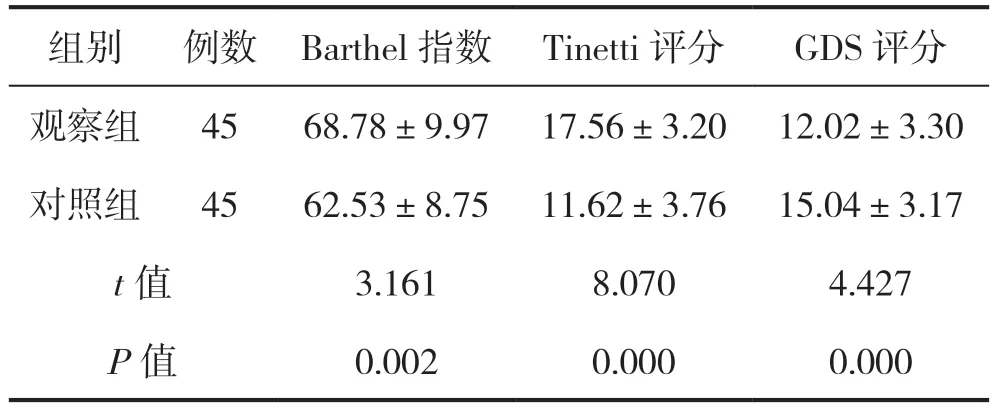
表1 两组患者Barthel 指数、Tinetti 评分、GDS 评分比较(分)
2.2 两组患者护理满意度比较
观察组患者护理满意度高于对照组,差异有统计学意义(P<0.05),见表2。
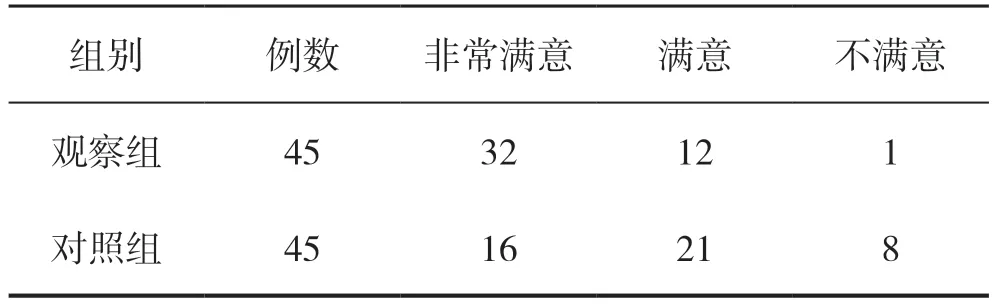
表2 两组患者护理满意度比较
3 讨论
PD 是最常见的运动障碍疾病,临床上表现特征为静息性震颤、运动迟缓、肌肉僵硬、姿势平衡障碍和肌肉萎缩,在某些情况下还伴有抑郁、痴呆、失眠、言语障碍和吞咽困难[7-8]。研究表明[9],PD好发于中老年人,其发病率随着年龄的增长而增高。PD 患者生活自理能力随着病程的延长逐渐降低,甚至完全丧失,严重影响患者自身以及家人的生活和工作。DBS 作为治疗PD 的外科技术,通过在丘脑下核或大脑皮层的内部植入电极,以传递电刺激来改变或中断神经异常信号,从而改善PD 患者的运动症状,提升患者的生活质量[10-11]。值得注意的是,进行DBS 术的PD 患者多为中晚期老年人,整体的身体状况和心理状况较差,DBS 术后会产生颅内出血、肺部感染、低血钾、泌尿系统感染等并发症,损害患者身体机能,同时造成心理伤害,因此DBS术后护理是手术治疗效果的关键环节[12]。
已有研究表明,相较于常规护理,在此基础上进行的心理护理[13-14]、临床康复护理[15]、综合护理[16]等对于PD 患者的应用效果显著,PD 患者的躯体状态、精神状态以及社交能力等方面均高于对照组,焦虑以及抑郁情况均低于对照组。此外,精细化护理作为近些年来新兴的临床护理模式,在各类疾病患者的术后恢复过程中应用广泛,取得了显著疗效[17-20]。然而截止到目前为止,精细化护理在PD 患者DBS 术后的效果研究仍然知之甚少。本研究在PD 患者DBS 术后进行精细化护理,并对患者的日常生活能力、移动及平衡能力、心理状况、护理满意度进行评估,结果显示,观察组患者的Barthel 指数、Tinetti 评分均高于对照组;观察组患者GDS 评分低于对照组,上述结果表明精细化护理可提高PD 患者DBS 术后的日常生活能力、移动及平衡能力,改善患者心理状况。此外,观察组患者的护理满意度高于对照组,表明观察组患者对护理质量的认可度较高。
综上所述,在PD 患者DBS 术后护理过程中应用精细化护理,可有效改善患者的心理状态,提升患者的生存质量,提高其对护理效果的满意度。

