左布比卡因与舒芬太尼及地塞米松复合硬膜外用药在无痛分娩中对产程时间及母婴结局的影响
朱明燕,林丹,刘建敏,彭海媚
(英德市妇幼保健计划生育服务中心,广东 清远 513000)
无痛分娩是临床帮助产妇娩出胎儿的一种有效方法,在分娩过程中,采用麻醉药物方式抑制或减轻产妇腹部疼痛感,但不抑制子宫收缩产生的产力,使产妇在无明显疼痛感状态下完成分娩[1]。硬膜外用药进行无痛分娩是目前临床最常用且有效的方式,具有理想的镇痛效果,可有效且持续地抑制分娩疼痛感,同时,对子宫收缩情况无不利影响。左布比卡因、舒芬太尼是临床常用麻醉药物,两者联合应用能获得更有效的镇痛作用,但经临床长期实践发现,可能会使产妇出现胃肠道不良反应,影响产褥期恢复[2]。地塞米松是一种可用于麻醉的药物,可阻滞损伤组织释放炎性因子,阻碍合成前列腺素,保护黏膜,达到镇痛及镇静作用[3]。基于此,本研究旨在分析左布比卡因、舒芬太尼及地塞米松复合硬膜外用药在无痛分娩中对产程时间及母婴结局的影响,现报道如下。
1 资料与方法
1.1 临床资料 选取2020年3月至2021年3月本院接收的无痛分娩产妇87名作为研究对象,按照随机数字法分为研究组(n=43)和对照组(n=44)。研究组初产妇20例,经产妇23例;年龄21~35岁,平均年龄(27.95±2.26)岁;孕龄37~41周,平均孕龄(38.96±1.23)周。对照组初产妇18例,经产妇26例;年龄22~34岁,平均年龄(27.35±2.84)岁;孕龄38~41周,平均孕龄(39.04±1.20)周。两组临床资料比较差异无统计学意义,具有可比性。本研究已通过本院伦理委员会审核批准。
纳入标准:符合阴道试产条件;符合无痛分娩指征;无妊娠合并症;单胎妊娠;产妇及家属自愿选择自然分娩并同意参与本研究;无明显头盆不称。排除标准:合并严重的心、肝、肺功能不全产妇;伴恶性肿瘤产妇;精神疾病及认知障碍产妇;对麻醉药物过敏产妇;胎位异常产妇。
1.2 方法 两组产妇均于分娩前进行心电图、血常规检查,镇痛前指导进食流质食物,产妇进入产房后,由助产士在上肢创建开放静脉通道,持续心电监护(血压、脉搏、血氧)并进行中流量吸氧,当宫颈口扩张至1 cm后,指导产妇采取合适体位协助麻醉医师进行硬膜外麻醉,麻醉医师于腰间进行消毒,选择椎L2~3间隙行硬膜外穿刺,穿刺完成后留置硬膜外导管,并于头端置管3~5 cm,将3~5 ml 1%利多卡因从导管内注入,维持麻醉平面<T10,保证未发生全脊麻情况,将留置的硬膜外导管与电子镇痛泵连接。对照组硬膜外0.112 5%左布比卡因,0.5µg/ml舒芬太尼混合液镇痛,研究组采用0.112 5%左布比卡因、0.5µg/ml舒芬太尼混合液加8 mg地塞米松硬膜外镇痛。两组产妇自控镇痛剂量均为7 ml,给药速率为每小时7 ml,给药时间控制在30 min。镇痛后由助产全程责任制陪护严密监测生命体征,胎心和产程进展情况,两组产妇均于分娩期间观察剖宫产指征,符合要求者及时行剖宫产。当产妇宫口开全时依据宫缩考虑是否停止用药,当胎儿娩出完全后恢复给药,同时,关闭电子镇痛泵和暂停使用镇痛药液,拔除硬膜外导管。
1.3 观察指标 比较两组产妇第一产程时间、第二产程时间和第三产程时间;比较产妇母婴结局(产妇结局:自然分娩、剖宫产、产后尿潴留;新生儿结局:新生儿阿氏评分、胎儿窘迫发生率);比较两组产妇产后2 h的出血量及产后尿潴留发生率;比较两组产妇不良反应(恶心、呕吐、发热)发生情况。
1.4 统计学方法 采用SPSS 22.0统计学软件分析数据,计量资料以“±s”表示,采用t检验,计数资料以[n(%)]表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组产程时间及产后出血量比较 两组产妇第一产程、第三产程时间比较差异无统计学意义;研究组第二产程时间短于对照组,产后2 h出血量明显少于对照组(P<0.05),见表1。
表1 两组产程时间及产后出血量比较(±s)
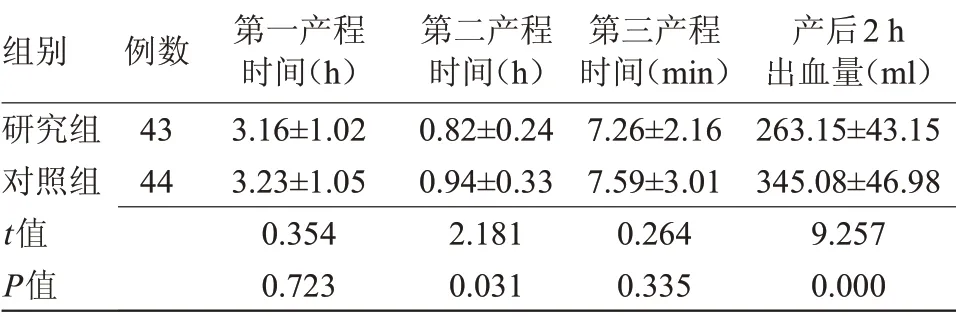
表1 两组产程时间及产后出血量比较(±s)
组别研究组对照组t值P值例数43 44第一产程时间(h)3.16±1.02 3.23±1.05 0.354 0.723第二产程时间(h)0.82±0.24 0.94±0.33 2.181 0.031第三产程时间(min)7.26±2.16 7.59±3.01 0.264 0.335产后2 h出血量(ml)263.15±43.15 345.08±46.98 9.257 0.000
2.2 两组产妇母婴结局比较 两组自然分娩率、剖宫产率、产后尿潴留发生率、新生儿阿氏评分、胎儿窘迫发生率比较差异无统计学意义,见表2。
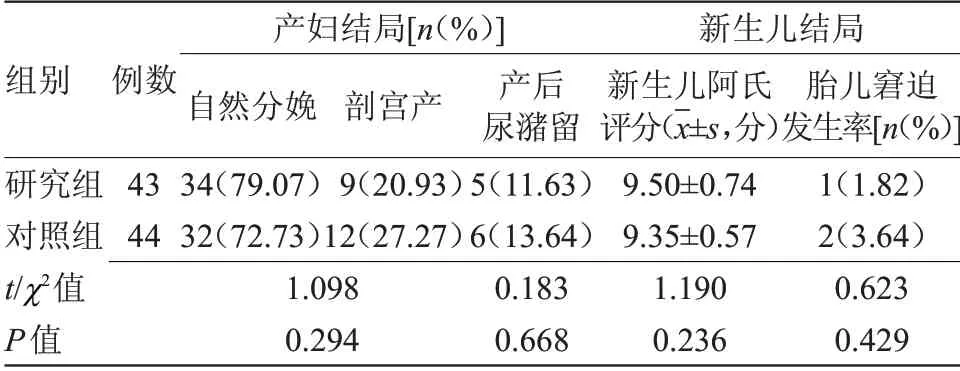
表2 两组产妇母婴结局比较
2.3 两组产妇不良反应发生率比较 研究组不良反应发生率低于对照组(P<0.05),见表3。

表3 两组产妇不良反应发生率比较[n(%)]
3 讨论
分娩是女性的正常生理现象,分娩疼痛是分娩过程中身体的自然反应,直接影响产妇生理和心理健康[4]。分娩镇痛主要是通过镇痛技术减轻产妇在分娩期间的疼痛感,缓解分娩时产生的恐惧和产后疲劳感。当疼痛感减轻后,产妇可在第一产程得到良好休息,保存体能,减少产后出血和新生儿窒息的发生风险,对母婴安全具有重要意义[5]。
现阶段,最常用且安全的分娩镇痛方法是无痛分娩,但麻醉药物较多,选择何种药物直接影响无痛分娩的安全性及有效性[6]。左布比卡因联合舒芬太尼常应用于无痛分娩中,具有良好的镇痛效果,前者可通过抑制感觉神经发挥镇痛效应,后者通过阻滞自主神经传导减轻疼痛感,药物起效快,且具有稳定的镇痛效应,能维持长时间镇痛作用。地塞米松属于糖皮质激素,可调节组织与血管。局部使用可采用小剂量,吸收较慢,半衰期长,可维持较长的镇痛时间[7-8]。本研究结果显示,研究组产妇第二产程时间短于对照组(P<0.05),与李瑛等[9]研究结果相似,分析原因为,地塞米松药物结果较复杂,分子大,可影响左布比卡因吸收、释放,达到延长麻醉镇痛效果的目的,且与左布比卡因、舒芬太尼复合使用后,可获得黏度较好的混合液,延缓药物吸收和释放,延长持续镇痛时间,发挥协同作用,提高镇痛效果[9-10]。硬膜外无痛分娩给药方便,可快速发挥药物镇痛效果,同时,作用持久且安全,使产妇在清醒状态下主动配合分娩指导,缩短产程时间[11]。本研究结果显示,研究组产后2 h出血量少于对照组(P<0.05),表明通过左布比卡因、舒芬太尼及地塞米松复合使用后能延长镇痛时间,促使产妇积极配合分娩,缩短第二产程时间,降低左布比卡因局部使用量,避免产后大出血的发生[12]。本研究结果显示,两组产妇母婴结局比较差异无统计学意义,研究组不良反应发生率低于对照组(P<0.05),表明左布比卡因、芬太尼可能会引起胃肠道不良反应,而通过与地塞米松复合硬膜外给药可提高用药安全性,尽可能减轻产妇分娩疼痛感,减少体能消耗,从而促进分娩顺利完成。
综上所述,左布比卡因、舒芬太尼和地塞米松复合硬膜外用药在无痛分娩中镇痛效果确切,能有效增强麻醉镇痛效果和延长作用时间,缓解产妇分娩疼痛程度,缩短产程时间,确保产妇顺利分娩,避免不良母婴结局的发生,值得临床推广应用。

