助产士主导的体重管理在妊娠期糖尿病产妇中的应用
罗 莉,彭静娴,陈玉霖,杨嘉丽,赖凤英
(东莞市南城医院 广东东莞523000)
妊娠期糖尿病(GDM)指产妇在妊娠前糖代谢正常或有潜在糖耐量减退,妊娠期发生糖尿病。我国GDM发生率为5.1%~10.0%,并且呈逐年升高趋势[1-2]。大部分GDM患者在分娩后血糖可恢复正常,但GDM的发生可引发早产、难产、胎儿窘迫、巨大儿等不良结局,导致剖宫产率升高,孕前超重或肥胖产妇GDM发生率更高,故进行孕期体重管理十分必要[3-5]。目前,大多数国家是由助产士对产妇进行产前管理,我国助产士的职能也由产房逐渐扩展至产前。本研究旨在探讨助产士主导的体重管理对GDM产妇分娩方式及母婴结局的影响。现报告如下。
1 资料与方法
1.1 临床资料 选取2018年12月1日~2020年12月31日我院产科收治的226例GDM患者作为研究对象。纳入标准:①患者符合《妇产科学》[6]第8版GDM诊断标准;②患者为单胎妊娠;③患者年龄18~40岁;④患者自愿参与本研究。排除标准:①孕前已确诊为糖尿病者;②孕前合并妊娠期高血压、甲亢、甲减等疾病者;③意识功能障碍者;④合并心、肝、肾等严重器官功能障碍者。随机分为观察组和对照组各113例。观察组年龄20~33(27.12±2.51)岁;孕前体质量指数(BMI)20~26(23.78±2.35);孕周20~32(26.37±2.33)周;孕产史:初产80例,经产33例;受教育程度:小学及以下18例,初中及高中59例,大专及以上36例。对照组年龄21~25(26.84±2.51)岁;孕前BMI 20~28(24.15±2.46);孕周20~34(26.46±2.52)周;孕产史:初产71例,经产42例;受教育程度:小学及以下22例,初中及高中56例,大专及以上35例。两组一般资料比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准。
1.2 方法 两组均定期在我院产科门诊行产前检查。
1.2.1 对照组 实施常规健康教育及血糖监测。护士需告知产妇血糖及体重增长情况,根据上述情况进行饮食指导和血糖水平的控制,安排护理人员及时对产妇存在问题进行答疑。
1.2.2 观察组 实施助产士主导的体重管理干预,具体内容如下。
1.2.2.1 确定体质量管理标准 参照WHO的BMI分类标准。产妇孕期的营养摄入参照“中国居民平衡膳食宝塔”,产妇孕期需平衡膳食,食用粮谷类、蔬菜类、水果类、肉类等9类食物,摄入量参考“孕中期、孕晚期妇女平衡膳食宝塔”[7]。
1.2.2.2 体重管理的内容及实施方法 ①按照孕妇建卡时的BMI制订体重管理目标,选取2名专业助产士根据产妇目标BMI规定产妇每周体重增长范围,BMI 18.5~24.9的产妇在助产士指导下每周测量1次体重,保证体重增长在0.5 kg内,整个孕期的体重增长范围为11.5~16.0 kg,产妇需在助产士指导下进行饮食和运动;BMI 25.0~29.9的产妇在助产士指导下每周测量体重2次,体重增长空间控制在每周0.23~0.33 kg,整个孕期体重增长控制在7.0~11.5 kg范围内,在助产士指导下进行饮食和运动锻炼。BMI<18.5或>30者,由营养师和产科医生共同指导,助产士配合营养师和产科医生的工作,所有产妇在助产士指导下进行科学的运动、饮食及规律的生活方式,条件允许可带领产妇参观产房。②助产士专科门诊健康教育:在产妇孕20~24周时医护人员可发放助产士专科门诊宣传单,告知产妇助产士门诊的接诊时间、向产妇宣传助产士专科门诊的重要性,鼓励产妇积极参与助产士门诊健康教育,让产妇更全面地了解妊娠及保健知识,助产士通过为产妇播放视频、发放宣传手册等方式对产妇进行健康教育。③孕期运动:在助产士指导下,产妇进行适当的运动锻炼,每天的锻炼时间需在30 min以上,进行低强度的身体运动,例如散步1~2 h,进行适宜的身体活动有助于抑制体重的增长并促进自然分娩,户外活动也有利于促进维生素D的摄入,对胎儿的骨骼发育有利。④血糖监测:助产士指导产妇正确使用血糖仪,告知产妇每7 d测量1次血糖并记录,如血糖出现异常,需立即就诊。⑤饮食指导:营养师对GDM产妇进行为期3 d的24 h膳食回顾,对产妇进行营养评估,根据产妇的饮食偏好、血糖水平及BMI进行饮食搭配,制订个性化食谱。
1.3 观察指标 ①比较两组分娩方式:比较两组剖宫产、顺产、钳产的情况。②比较两组干预前后血糖水平:分别于产妇入院时及分娩前检测其空腹静脉血糖,进行口服糖耐量试验(OGTT),让产妇在5 min内饮完75 g无水葡萄糖,在服糖后1 h、2 h检测其静脉血糖(1 h PG、2 h PG)。血浆葡萄糖值(FPG)采用葡萄糖氧化酶法检测,正常范围:FPG<5.0 mmol/L,1 h PG<10.0 mmol/L,1 h PG<8.5 mmol/L。③比较两组妊娠结局:包括孕期增重、妊娠期高血压、胎膜早破、羊水过多、产后出血等并发症发生情况。④比较两组围生儿结局:包括早产儿、低体重儿、巨大儿、新生儿窒息情况。⑤比较两组护理满意度:采用医院自制的满意度量表评估两组住院满意度,该量表包括护理技术、护理态度和健康教育3个项目,每个项目包括非常不满意(2分)、比较不满意(4分)、一般满意(6分)、比较满意(8分)、非常满意(10分),得分越高表示患者满意度越高。

2 结果
2.1 两组分娩方式比较 见表1。

表1 两组分娩方式比较[例(%)]
2.2 两组干预前后血糖水平比较 见表2。
表2 两组干预前后血糖水平比较
2.3 两组妊娠结局比较 见表3。

表3 两组妊娠结局比较[例(%)]
2.4 两组围生儿结局比较 见表4。
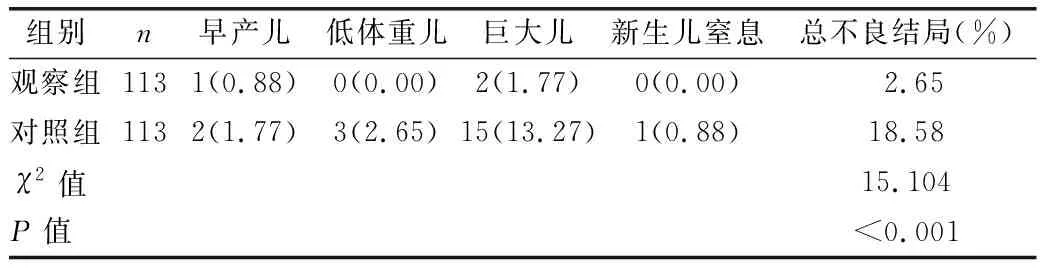
表4 两组围生儿结局比较[例(%)]
2.5 两组护理满意度评分比较 见表5。

表5 两组护理满意度评分比较(分,
3 讨论
由于妊娠期胎盘分泌的某些激素可起到胰岛素拮抗作用,影响糖代谢引发GDM,产妇高血糖通过胎盘到达胎儿体内,胎儿胰岛细胞增生肥大,胰岛素分泌增多,引发高胰岛素血症,导致脂肪糖原在胎儿系统组织内沉积,引发胎儿代谢紊乱。胎儿出生后可出现高胆红素血症、低血糖等,孕妇高血糖也对胎儿的血氧供应产生影响,引发宫内窘迫[8-9]。本研究观察组采用助产士主导的体重管理干预,研究结果显示,干预后,观察组1 h PG、2 h PG及FPG水平均低于对照组(P<0.01),表明助产士主导的体重管理能有效降低GDM产妇血糖水平。以往常规干预多采用饮食控制联合运动干预,本研究虽然也包括饮食管理和运动干预,但更加科学、系统,其根据产妇的BMI将产妇分级并进行针对性体重管理。此外,助产士还指导产妇进行血糖监测学习,嘱产妇每7 d进行1次血糖监测,有助于产妇及时了解血糖的变化情况,故干预后观察组产妇的高血糖改善程度优于对照组。
本研究结果显示,观察组剖宫产率低于对照组(P<0.01),表明助产士主导的体重管理能有效降低GDM产妇的剖宫产率,使其进行自然分娩。相关研究显示,目前我国已有73%的孕妇体重增加超过了WHO标准,巨大儿发生率高达7%~10%[10-13]。肥胖产妇由于腹壁脂肪过厚而影响子宫收缩,盆底组织过厚也将影响胎儿降生,导致剖宫产率增加。本研究通过助产士分体质量区间进行体重管理、健康教育、孕期运动、血糖监测及饮食指导,有效控制了产妇的体重增长,有利于降低巨大儿发生率。饮食和血糖的管理也起到有效控制血糖的作用,降低剖宫产发生率。
本研究中,观察组孕期增重及总不良妊娠结局发生率低于对照组(P<0.01)。表明助产士主导的体重管理能有效控制观察组产妇孕期增重,改善其不良妊娠结局。GDM产妇的血糖水平可导致多种不良妊娠结局,如糖尿病可导致母体广泛血管病变,患者的小血管内皮细胞变厚,管腔变狭窄,组织供血不足而引发妊娠期高血压[14-16]。产妇的血糖水平得到有效控制,则妊娠期高血压等不良妊娠结局发生率随之降低。本研究中,观察组围产儿出现早产儿、低体重儿、巨大儿、新生儿窒息等总不良结局发生率低于对照组(P<0.01),表明助产士主导的体重管理可有效降低围生儿不良结局发生率,这可能是因为GDM产妇的体重增长、血糖水平得到良好控制,体重增长过度与GDM对不良妊娠的影响减低,最终围生儿结局得以有效改善。本研究中,干预后,观察组护理满意度评分高于对照组(P<0.01)。观察组助产士与产妇的接触机会更多,且在多方面给GDM产妇帮助,有效改善了GDM产妇的母婴结局,故观察组产妇的护理满意度更高。
综上所述,将助产士主导的体重管理应用于GDM产妇,能有效降低GDM产妇的血糖水平,提高其阴道分娩率,改善产妇妊娠结局及围产儿结局,提升护理满意度,具有临床应用价值。

