原发纵隔卵黄囊肿瘤的CT诊断分析
刘霄巍
西华第一医院放射科 (河南 西华 466600)
生殖细胞肿瘤(germ cell tumor,GCT)是由原始生殖细胞产生的良性或恶性肿瘤,包括精原细胞瘤、卵黄囊瘤和畸胎瘤等,可以发生在性腺或性腺外[1]。卵黄囊瘤(yolk sac tumor,YST)是生殖细胞肿瘤的一种亚型,由Teilum在1959年首次提出[2],病理研究表明卵黄囊瘤通常起源于胚胎的中胚层和内胚层,纵隔是原发性生殖细胞肿瘤极为罕见的部位,目前多见于个案报道或少数病例分析,由于其致命的心脏并发症,预后较性腺外其他部位生殖细胞肿瘤差,并且影像表现缺乏典型特征,有较高的误诊率。本文对我院于2012年至2021年10月发现并随访到病理结果的5例原发性纵隔卵黄囊瘤(primary mediastinal yolk sac tumor,PMYST)病例进行回顾性分析,通过临床资料、影像学表现分析及文献复习,探讨本病的影像学特点,减少误诊。
1 资料与方法
1.1 一般资料采用回顾性研究的方式,纳入本院自2012年至2021年10月经病理证实的原发性纵隔卵黄囊瘤病例5例(男4例、女1例),年龄3~35岁,平均年龄(22.2±12.1)岁。3例患者因胸痛、1例患者因咳嗽咳痰、痰中带血就诊,1例表现为无明显诱因腹痛伴恶心呕吐。通过影像学检查排除患者性腺受侵以及胸部以外器官受累,将患者影像图像质量良好并且能达到诊断要求的病例纳入研究。
1.2 方法使用美国GE 128层宝石螺旋CT对所有患者进行标准扫描。嘱患者去除扫描范围内金属物品,并作有效呼吸训练。扫描范围为从肺尖开始到肺底。常规胸部CT扫描采用螺旋扫描方式,采集层厚≤1mm,重建层厚5~7mm,层间距5~7mm。增强扫描对比剂用量60.0~70.0mL,使用双筒高压注射器(欧利奇医疗有限公司,德国)于肘静脉注射非离子型对比剂优维显(含碘370mg/mL,拜耳医药保健有限公司),注射流率为2.5mL/s行双期增强扫描。所有数据均传输至GE后处理工作站用于图像分析。
1.3 图像分析方法患者的胸部增强图像由两名资深影像科诊断医师(从业7年以上)采用双盲法进行评估,若两者评估结果不一,则需请上级医师指导后再次评估达成一致意见,最后将评估结果进行一致性检验。观察内容为病变大小、形态,病变在纵隔的部位、数目、密度、强化特点,邻近组织器官有无受压及侵犯受累等征象。
2 结 果
5例病变均位于前中上纵隔,3例位于前上纵隔偏左侧,2例位于前上纵隔偏右侧。肿块形态均不规则,密度不均匀,均呈囊实性;3例病变以囊性成分为主,中心可见大片囊性低密度区,内可见线形分隔样强化,边缘环形强化;1例强化的实性成分主要位于肿块一侧,囊性部分呈多囊样改变,囊壁强化;1例以实性成分为主,中心可见少量斑片状囊性低密度区,增强扫描后实性成分不均匀强化。其中4例肿瘤最大径大于7cm,另外1例最大径约3cm。病变与周围组织分界不清,大多沿血管间隙生长,体积较大,压迫邻近血管及组织。5例均压迫临近血管变窄,5例均可见同侧胸腔少量积液,2例可见少量心包积液。随访4例进行常规化疗后一般情况尚可,1例患者因年龄较小,病变压迫心脏并侵犯心包,随访3月后死亡(图1)。
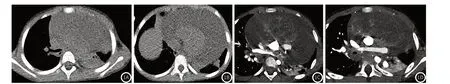
3岁患儿CT胸部平扫(图1A、图1B)及胸部增强(图1C、图1D)图像。图像示纵隔内不均质低密度影,最大横截面积约76mm×46mm,与右心室,主动脉关系密切,增强扫描动脉期呈不均匀强化,静脉期造影剂缓慢充填。心脏受压,左心房发育较小,心包腔内见大量液性密度影。左肺受压显著,膨胀不全。病理活检结果示纵隔卵黄囊肿瘤。
3 讨 论
3.1 纵隔生殖源性肿瘤流行病学特征性腺外的生殖细胞肿瘤(GCT)约占所有生殖细胞肿瘤的1%~5%,大部分位于人体中轴线上[3],成人最常见的部位是前纵隔、腹膜后、松果体和鞍上区。生殖细胞肿瘤约占成年人原发性前纵隔肿瘤的15%[4],纵隔生殖细胞肿瘤根据组织学可以分为精原细胞瘤GCT、非精原细胞GCT、成熟畸胎瘤和未成熟畸胎瘤。而卵黄囊瘤是一种非精原细胞瘤,约占纵隔GCT的15%[5]。
3.2 卵黄囊瘤病理生理特征本研究中经病理确诊的纵隔卵黄囊瘤4例男性,1例女性,之前病例报道原发性纵隔卵黄囊瘤多发生于儿童及青年,男性多见。5例卵黄囊瘤均位于前上纵隔,3例患者病灶位于前上纵隔偏左侧,2例患者病灶位于前上纵隔偏右侧,发病部位及病例特点与之前报道基本一致。原发性纵隔卵黄囊瘤的临床症状主要为较大肿块的压迫症状,包括咳嗽、呼吸困难、胸痛等。本文收集了2012年以来我院收治的5例原发纵隔卵黄囊病例,主要临床表现为胸闷,咳嗽等,可能是由于肿瘤瘤体压迫周围器官引起的临床症状相关。有报道显示部分患者由于心脏病、心包填塞或心律失常等问题而降低预后生存率[6]。我院病理确诊的病例均采取规范性化疗方式,随访发现青年人肿瘤体积明显缩小,1例幼儿患者由于早期出现心包积液并且瘤体侵犯心包,预后较差,分析讨论或与肿瘤的分型以及发病年龄有关。有研究表明卵黄囊肿瘤细胞具备胎儿时期合成AFP的能力[7]。本研究中5例患者的血清AFP水平均有明显升高,与之前报道一致,患者的AFP血清水平提高具有提示确诊卵黄囊肿瘤的作用,对评价手术方式和化疗的疗效及预后也很关键。
3.3 原发性纵隔卵黄囊肿瘤影像学表现原发性纵隔卵黄囊瘤的影像学表现主要有:(1)发病部位多位于前纵隔,前上纵隔最常见[8]。本文报道的卵黄囊瘤均位于前上纵隔,与之前的报道一致。(2)病变一般为体积较大的软组织肿块,密度不均,形态不规则,大多呈单发,可充满前纵隔,压迫临近肺组织及胸骨,有时侵犯周围结构表现为模糊的边界,研究表明可能与卵黄囊瘤起源于生殖细胞有关。(3)原发性纵隔卵黄囊瘤可呈完全实性或大部分囊性,但检索报道卵黄囊瘤大多以囊实性为主,坏死囊变比较明显,内可见分隔,可伴有钙化。CT平扫密度欠均匀,增强扫描肿块周围实质呈中度至明显强化,呈“花环状”渐进性强化[9],肿瘤血管丰富并走行迂曲。原发性纵隔卵黄囊瘤恶性度高,常呈浸润性生长,临床病程较短,对周围纵隔结构容易构成早期侵犯[10]。对化疗敏感,但易复发。我院搜集的卵黄囊瘤病例,3例患者CT增强后呈明显不均匀强化征象,增强后有明显增多、强化的血管影,充分表明卵黄囊瘤血管丰富的特点。本研究纵隔内卵黄囊瘤表现瘤体对血管,心包的侵犯,增强后有明显增多、强化的血管影,与之前报道一致[11-13]。由于本院搜集的病例并没有进一步行MRI增强扫描,无法从本院病例中分析原发性纵隔卵黄囊肿瘤的MRI特征,在接下来的研究中,将完善检查方式,搜集原发性纵隔卵黄囊肿瘤的MRI特征,满足临床术前需求。
3.4 鉴别诊断原发性纵隔卵黄囊瘤常常需要与纵隔淋巴瘤、侵袭性胸腺瘤、畸胎瘤等鉴别。(1)淋巴瘤:影像学表现为边缘较光整、少见分叶的软组织肿块,周围脂肪间隙尚清晰,常常跨间隙、跨中线生长,周围常见淋巴结影,其内少见钙化,弥漫大B细胞淋巴瘤易发生囊变、坏死,增强CT呈轻至中等强化,血管显示清晰,可见血管“漂浮”征[14],AFP一般不升高;(2)侵袭性胸腺瘤:病变内部密度多数不均匀,常可见斑点状钙化、囊变以及坏死,周围脂肪间隙可部分狭窄或消失,同时可伴有同侧胸膜种植转移及心包、大血管侵犯或转移,增强扫描呈不均匀强化[15],有时患者可伴有重症肌无力,AFP一般无明显升高;(3)畸胎瘤:畸胎瘤一般以小儿和青年人多见,大多突向纵隔一侧生长,左侧多见,包膜完整,边界清楚的混杂密度肿块,其内可有液体、脂肪、软组织以及钙化成分,并且可以看到脂液平,很少出现心包和胸膜种植转移,增强后囊壁强化而囊内液体不强化[16]。其他诸如血管瘤、神经源性肿瘤因发病部位以及组织起源存在差异[17],本文不做过多讨论。本文报道的5例纵隔内卵黄囊瘤,影像学表现较难与纵隔其他恶性肿瘤鉴别,通过影像学表现明确诊断非常困难,原发性纵隔卵黄囊瘤起病隐匿,生长速度快,体积较大,发病时均以压迫气管、肺组织或胸骨等征象就诊,通过对纵隔内卵黄囊瘤影像学特征分析,旨在提高纵隔卵黄囊瘤的检出率,提高患者生存率,并且与免疫组织化学检查结合可以增加诊断准确率。
原发性纵隔卵黄囊肿瘤是较为罕见的肿瘤之一,确诊赖于影像学表现、AFP升高和组织病理学诊断,实施常规化疗后患者的生存率有所提升。综上所述,影像学早期诊断纵隔内卵黄囊瘤,并且对患者进行跨学科管理可提高预后。

