基于计划行为理论的杭州市三级医院医务人员循证医学实践行为的影响因素分析
高 媛,吴 进,项盈如,王 聪,黄仙红
杭州师范大学医学部卫生事业管理系,浙江杭州,311121
循证实践(evidence-based practice,EBP)旨在为解决临床医学问题提供证据支持[1],使临床医生能够给予患者最佳的治疗,进而提升医疗卫生服务的质量和效率。在美国,70%以上的医务人员能在临床实践中主动从各种数据库查询相关研究信息帮助选择诊断和治疗方法[2]。国外学者探究了医务人员对循证医学的认知态度[3]、知识水平[4]、使用动机和障碍[3]、自身能力认知[5]与循证医学实践行为的关系等。而我国循证医学起步较晚[6],目前国内的研究主要集中在医务人员对循证医学实践的知信行现状和实践能力的影响因素等方面[6-10],但国内外对循证医学实践的研究大多从单一维度出发,且很少有文献从理论框架角度研究循证医学实践的影响因素[11],而计划行为理论(theory of planned behavior,TPB)拥有多个维度,在预测行为意向、分析行为影响因素、解释人类行为决策过程中均有较高可信度[12]。因此,本研究将基于TPB理论,构建结构方程模型,探索循证医学实践的影响因素,分析态度、主观规范、知觉行为控制、行为意向对医务人员循证医学实践的直接影响与间接影响并依此提出干预对策。
1 资料来源与方法
1.1 研究对象
于2020年1-2月以杭州市三级医院的临床医生、护士和医技人员为研究对象,按随机抽样的方法抽取4家医院作为研究现场,对医务人员共发放问卷285份,回收有效问卷260份,有效回收率为91.23%。
1.2 研究方法
调查问卷包括以下方面的内容:①人口学特征:职业类别、年龄、学历、技术职称、工作年限、循证医学培训参加情况等;②循证医学实践认知、技能调查:包括对循证医学的了解程度、循证实践技能掌握和数据库运用检索情况;③医务人员循证医学实践量表:将TPB理论与Nina 等人[13]研制的循证实践量表(evidence-based practice inventory,EBPI)结合,该量表共包括态度(8个条目)、主观规范(6个条目)、知觉行为控制(5个条目)、行为意向(4个条目)、行为(4个条目)这5个维度27个条目,行为条目中H1、H2来自EBPI量表,H3、H4基于循证医学实践行为这一问题进行了改编。量表采用Likert量表法,1表示完全不同意,5表示完全同意。总量表的Cronbach's alpha为0.944,量表5个维度的Cronbach's alpha在0.931-0.953。KMO值为0.963,采用最大方差法旋转后,得出5个公因子。结合理论设计,分别命名为“D1态度”“D2主观规范”“D3知觉行为控制”“D4行为意向”“D5实践行为”,各条目因子载荷在0.581-0.794,累积方差贡献率为75.47%。
1.3 统计学方法
采用EpiData 3.1进行数据录入和校对,无误后采用SPSS 20.0对数据进行描述性分析和Pearson相关性分析。运用AMOS 22.0建立态度、主观规范、知觉行为控制、行为意向与循证医学实践行为的路径分析模型,分析TPB各维度对循证医学实践行为的直接和间接影响,检验三者间的因果关系。检验水准α=0.05。
2 结果
2.1 调查对象基本情况
调查对象中女性139人(53.5%),男性121人(46.5%);年龄主要分布在31-40岁109人(41.9%),<31岁为83人(31.9%);具有中级职称者103人(40.0%),具有初级职称者80人(30.8%);目前已在本单位工作1-5年者106人(40.8%);参加过循证医学培训的医务人员128人(49.2%),且参加过循证医学培训者中有57.0%的医务人员认为培训对自己的工作非常有帮助。
2.2 医务人员循证医学实践行为描述与单因素分析
医务人员循证医学实践行为的总得分范围在4-20,平均值为11.37。所有样本的循证医学实践行为得分的均值为2.84。对统计数据整理后,医务人员循证医学实践行为各条目的得分从高到低排列分别是:使用研究证据来支持临床决策(3.00±1.02),寻找可用的研究证据来回答日常的临床问题(2.97±0.99),在临床决策中检索有关科学文献(2.86±1.00),在临床决策中严格评价有关科学文献(2.55±1.01)。
比较不同人口学特征、认知、循证实践技能等影响因素间的医务人员循证医学实践行为得分的差异。就了解循证医学的程度而言,从未听说者的循证医学实践行为得分(1.79±0.37)明显低于比较熟悉者(3.67±0.62),差异具有统计学意义(P<0.001)。从医务人员的循证医学实践技能看,认为自身实践能力足够者得分(3.70±0.58)最高,能力欠缺者得分(2.11±0.72)最低,差异具有统计学意义(P<0.001)。见表1。
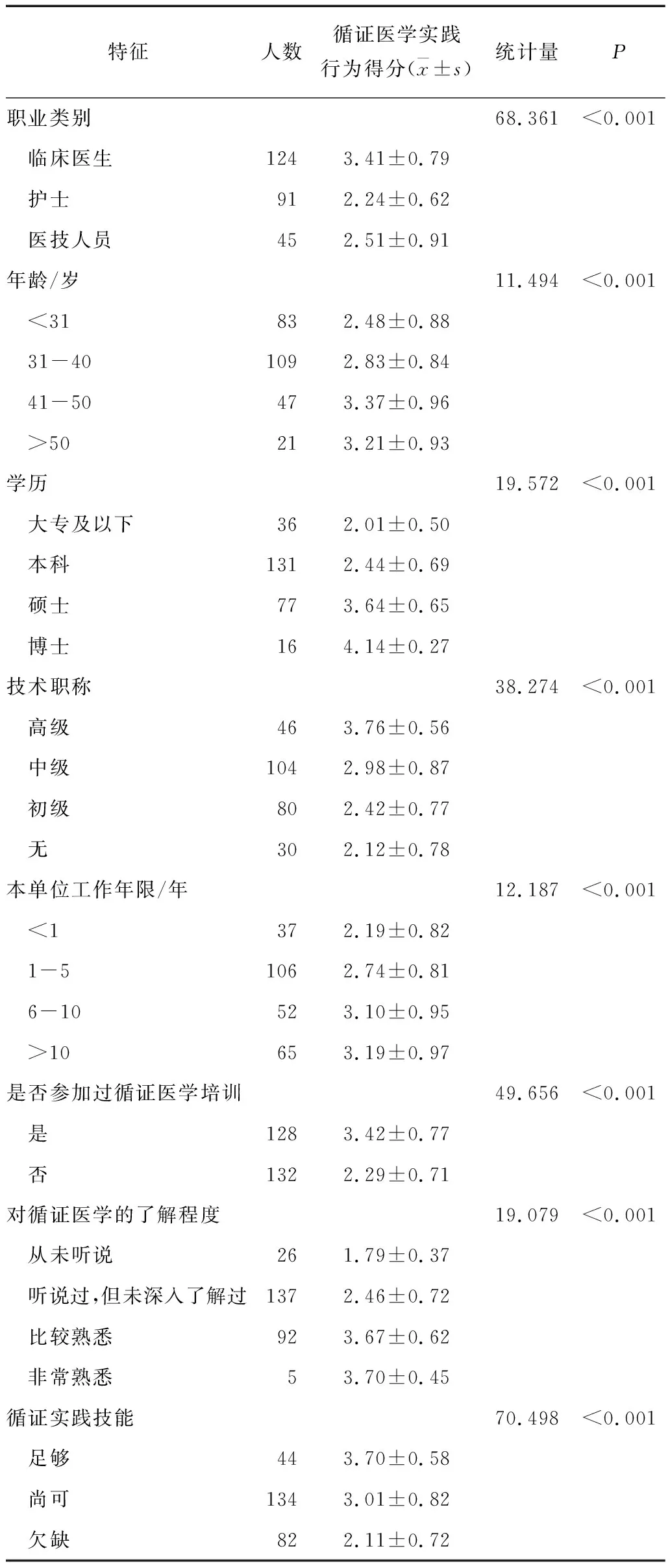
表1 医务人员循证医学实践行为的单因素分析
2.3 TPB各维度与循证医学实践行为的相关性分析
TPB各维度与循证医学实践行为之间均成正相关。即态度、主观规范、知觉行为控制、行为意向得分越高,实践行为得分也越高。各变量及维度之间的相关系数在0.668-0.865(P<0.01),其中行为意向与实践行为的相关程度最高。见表2。
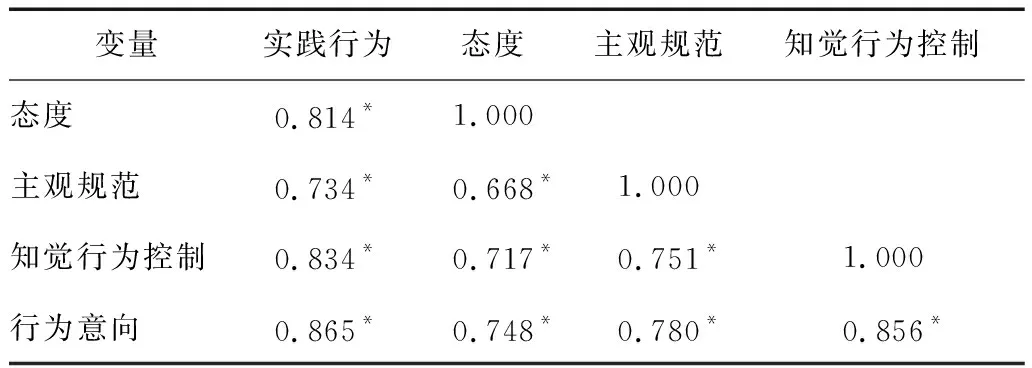
表2 TPB各维度与循证医学实践行为的相关性分析
2.4 TPB各维度与医务人员循证医学实践行为的结构方程模型分析
2.4.1 模型构建和拟合。本研究基于TPB理论模式提出四个假设。H1:态度、主观规范、知觉行为控制对行为意向有直接正向影响。H2:行为意向对实践行为有直接正向影响。H3:态度、主观规范和知觉行为控制通过行为意向对实践行为有间接正向影响。H4:知觉行为控制对实践行为有直接正向影响。见表3。初始模型发现,知觉行为控制→实践行为这一路径无统计学意义(P>0.05),故删除,根据修正指标进行调整后模型各适配度指标拟合结果为:χ2/df=1.621、GFI=0.917、CFI=0.977、TLI=0.902、RMSEA=0.049、 90%CI of RMSEA为(0.041,0.057)、P-value for test of close fit=0.576、SRMR=0.032,均在可接受参考值范围内,说明模型拟合程度较好。

表3 显变量代码及其条目
2.4.2 拟合模型中各因素间的效应关系。分析模型中各潜变量的影响效应,态度、主观规范、知觉行为控制对行为意向有直接正向影响,影响系数为 0.210、0.263、0.658,行为意向对实践行为有直接正向影响,影响系数为0.583。而行为意向在态度、主观规范、知觉行为控制和实践行为之间起中介作用,中介效应值分别为0.122、0.153、0.384。综上分析发现对医务人员循证医学实践行为影响效应较大的为行为意向(0.583)和知觉行为控制(0.384),将效应检验结果进行汇总,如表4所示。由此可见,除假设4外均与本研究假设一致。见图1。
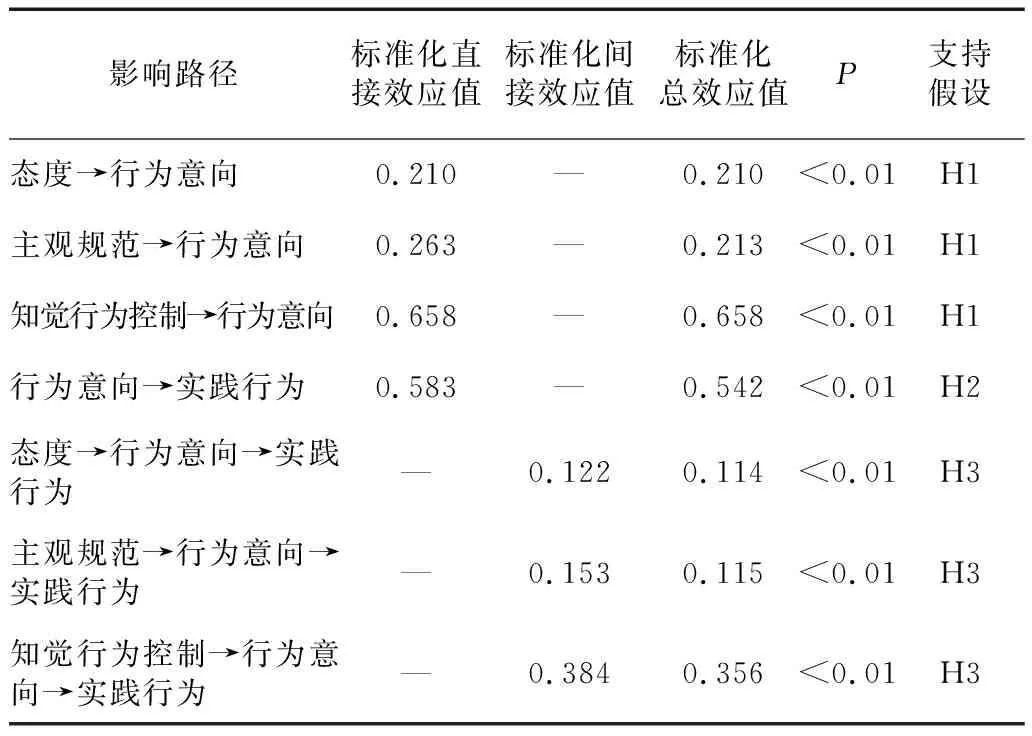
表4 医务人员循证医学实践行为各影响因素间效应分析
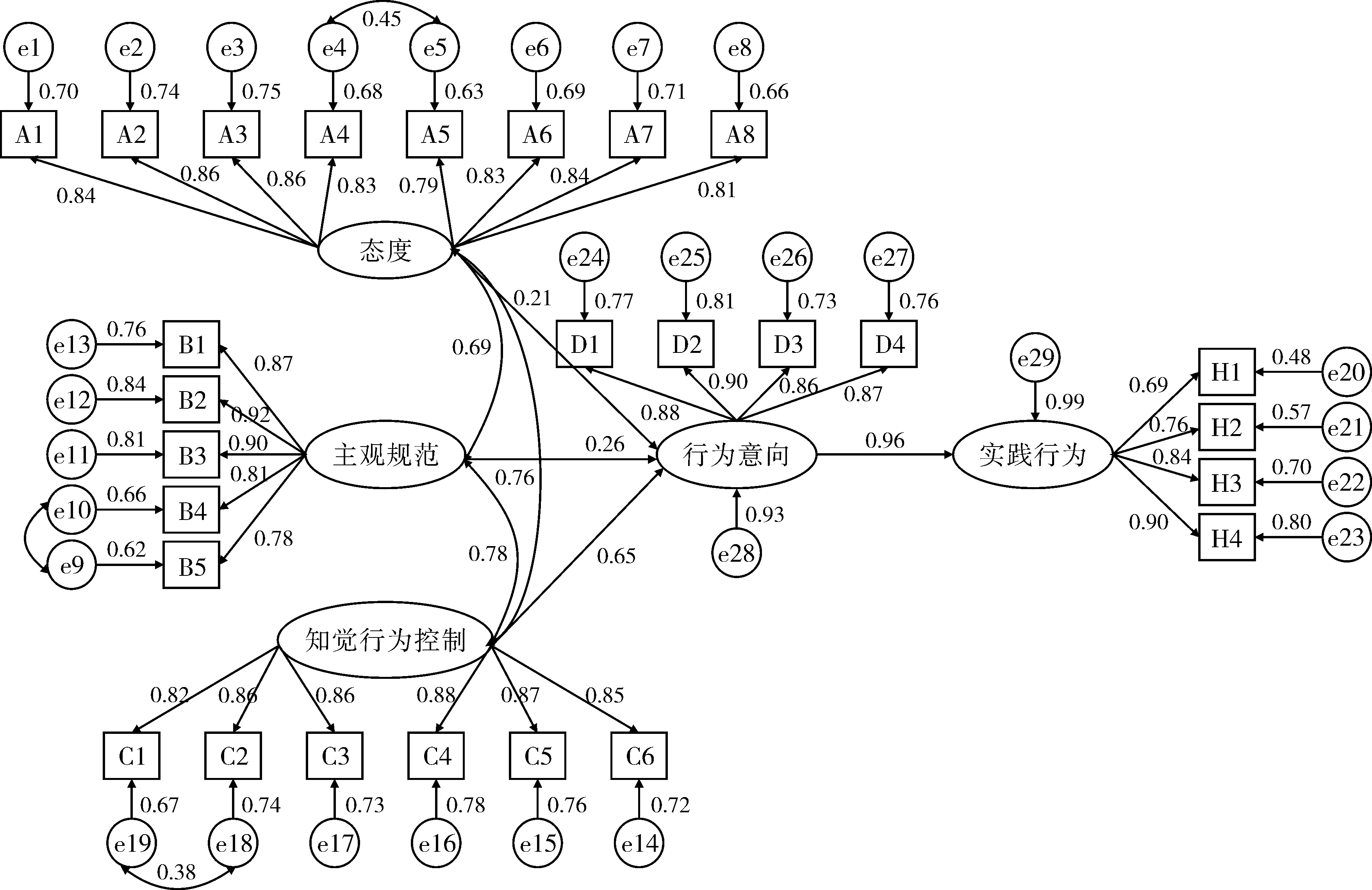
图1 医务人员循证医学实践行为结构方程模型
3 讨论
3.1 医务人员循证医学实践仍处于较低水平
本研究中有37.7%的医务人员开展过循证医学实践,略高于郭润莹[6]、纪超[14]等的研究结果(16.2%;23.7%),这可能与杭州作为东部沿海城市,医务人员的职业素养和受教育水平在国内较为领先有关。但低于Carmelo[4,15]等研究的(51%;76%),这可能是因为虽然了解循证医学者有90%,但对循证医学非常熟悉者仅占1.9%,且在“临床决策中严格评价有关科学文献”这一条目的得分最低(2.55±1.01),说明在实际临床决策中大部分医务人员仍以经验医学为主。
3.2 医务人员循证医学实践行为意向影响实践行为
不同学历、职称和是否参加过培训的医务人员循证医学实践行为差异具有统计学意义。中高级职称的医务人员实践行为得分相对较高,与李婷婷[9]、吴倩[11]等的研究结论一致,我国在职称晋升中要求有一定科研成果[10],因而会在一定程度上促使医务人员进行相关的循证医学实践。学历越高的医务人员循证医学实践行为得分越高,这与杨如美[16]等的研究结果一致,可能是因为学历高的医务人员在流行病、统计学等与循证医学相关的知识方面接受过更系统的训练,他们的学习能力强且善于更新观念和接受对临床工作有益的新事物。另外,参加过循证医学培训的医务人员更倾向于参加循证医学实践,这与费娇娇[17]的研究结果一致。因此,医院应关注低学历、低职称的医务人员,有针对性地开展继续教育和定期培训,提供更多科研参与和循证实践的机会帮助强化医务人员的循证实践技能[18],提高他们实践的积极性。
结构方程模型分析结果显示,态度、主观规范、知觉行为控制均对循证医学实践行为意向有直接正向影响,该结果与黎晓艳[19-20]等的研究结果相似,说明医务人员的行为态度越积极、主观规范越强、知觉行为控制越高,其实践意向越强。其中影响最大的是知觉行为控制,这与Ajzen研究表明的态度[21]对行为意向影响最强不同。可能是因为医疗行为的不确定性和高风险性特征决定了医务人员对目标实现难易程度的感知对其行为意向的影响更为重要[22],即使他们拥有积极的态度,若感知到不确定或阻碍其目标实现的因素,则不会倾向于选择进行循证医学实践。这提示医院在改善循证医学实践情况的过程中要唤醒、挖掘医务人员的自我效能与控制力[23],首先通过沟通来明晰每个医务人员实践过程中存在的实际问题,其次帮助他们熟练运用文献检索等技能将实际问题与临床指南相结合,最终提高医务人员对循证医学实践的自信度和批判继承并在文献基础上进行实践创新的能力。
医务人员对循证医学实践的行为意向正向影响实践行为的发生,且其行为意向在态度、主观规范、知觉行为控制和实践行为间起中介作用。也就是说,医务人员一旦具有了进行循证医学实践的意图,随之开展循证医学实践的可能性就很大,这符合计划行为理论的路径设定[21]。同时,本研究也发现仍有一部分的行为意向没有转化为实际行为,对于这一结果,Ajzen 曾解释到“行为意向没有完全转化成实际行为是由于受到实际控制因素影响”[21],行为意向未能全部转化为实践行为还可能是因为缺乏时间[24]、资源[19]且疾病具有个体差异[25]等因素导致的。因此,想要改善医务人员的循证医学实践水平,必须提高他们的实践意向,一方面需要通过对其态度、主观规范和知觉行为控制进行干预,调动医务人员实践积极性;另一方面医院管理者还要考虑通过组织管理的手段在日常诊疗过程中适当减少医务人员工作量,提供使用和开展研究所必须的时间或设备、资金等物质资源支持。另外,由于中国临床指南整体质量普遍偏低,但数量巨大[25],这使得中国医生对现有证据的合理性和科学性产生怀疑,所以未来也需要制定高质量的国家临床指南,并定期将其纳入EBP。
综上所述,当前医务人员循证实践总体情况仍需提高,对此提出以下建议:①树立正确价值观,提高对循证医学实践的重视程度和认知水平;②组织成立医院循证医学中心,营造重视证据、重视循证医学的科室氛围;③开展继续教育,增加医务人员循证医学培训与实践机会,提升其实践能力;④改善实际控制因素,加强对循证医学实践的社会支持,帮助医务人员将实践意向转化为实践行为。最终提高循证医学实践在临床工作中的开展比例,提升医疗卫生服务的质量和效率,推动临床医学由经验医学向循证医学转变。

