二维超声及三维超声检查宫内节育器的临床应用价值比较
张婕
宫内节育器是我国已婚育妇女常用的节育装置[1],操作方便简单、安全性较高,曾是已婚育妇女避孕的首选方法,但宫内节育器在人体内停留较长时间,会发生变形、位移、旋转、突入子宫浆膜层及嵌顿[2]等现象,而导致患者不规则阴道流血、腹痛、停经怀孕等情况发生,患者因此来就医。探知宫内节育器的性状改变、位移等情况,需要借助宫腔镜、超声等手段。通过宫腔镜可以直观、清楚的看到宫腔内的具体情况,宫内节育器的大小、位置变化[3],及宫腔内病变等情况,但宫腔镜手术费用高,易造成宫腔粘连,不做为常规的检查手段。超声分二维超声和三维超声,二维超声检查通过宫腔的横切面和矢状切面两个角度观察,构成平面图像,成像效果较传统手段清晰,但对比三维成像,二维图像缺少宫腔冠状切面这一角度成像,缺失部分三维立体显像,而影响诊断结果。三维超声是在二维超声的基础上发展起来的,增加了子宫冠状面这一维度,提高了成像的真实性和层次感,能够从三维立体角度呈现宫腔内的结构、位置关系[4],创造良好的取环手术视野条件,提高手术成功率。此次研究主要比较二维超声及三维超声检查宫内节育器的临床应用价值,报告如下。
1 资料与方法
1.1 一般资料 将2016 年7 月~2021 年2 月本院接收的160 例宫内节育器异常患者纳入本次研究。随机分为对照组及实验组,每组80 例。对照组,年龄32~50 岁,平均年龄(37.51±4.28)岁;宫内节育器放置时间3~18 年,平均宫内节育器放置时间(10.23±3.57)年。实验组,年龄31~51 岁,平均年龄(38.21±4.36) 岁;宫内节育器放置时间3~20 年,平均宫内节育器放置时间(11.02±3.28)年。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准
1.2.1 入选标准 ①符合“宫内节育器异常”的诊断标准;②均由患者本人签署了知情研究协议书。
1.2.2 排除标准 ①存在严重心理及精神疾病者;②存在沟通障碍者。
1.3 方法 使用的超声诊断仪是GE Voluson E6、GE Voluson 730 Pro、Aloka Ssd 4000,经腹部二维凸阵探头和三维容积探头(频率范围 3.5~8 MHz),经阴道二维探头和三维容积探头 (频率范围 5~9 MHz)。对照组:①嘱患者充盈膀胱,经腹部二维超声常规检查患者子宫形态、宫腔及附件等情况。②嘱患者排空膀胱,取截石位经阴道二维超声检查子宫、附件情况。均从矢状面、横切面检查并记录宫内节育器位置、大小、形态等异常情况。实验组:用三维容积探头在子宫矢状切面进行三维重建,获得X、Y、Z 三个轴平面图像,通过调节,从矢状面、横断面、冠状面三维角度来观察节育器与宫腔、子宫肌层及浆膜层的关系,完整显示宫内节育器形态、大小、位置等异常状况。
1.4 观察指标及判定标准
1.4.1 比较两组患者的诊断效能 以手术或临床最终确诊为金标准,记录两组患者的诊断灵敏度、特异度、误诊率、漏诊率、阳性预测值、阴性预测值、诊断准确率。
1.4.2 比较两组患者宫内节育器位置异常及诊断准确率 宫内节育器位置异常判定标准:宫内节育器上缘到宫底外缘的距离>2 cm 判定为宫内节育器下移;宫内节育器部分或全部嵌入子宫肌层判定为宫内节育器嵌顿;宫内节育器长轴与子宫长轴不平行或宫内节育器上下颠倒判定为宫内节育器旋转;宫内节育器部分突出至子宫浆膜层判定为宫内节育器部分穿孔。
1.4.3 比较两组患者宫内节育器定位情况 观察并记录两组患者不同超声诊断宫内节育器显形异常及定位准确情况。
1.5 统计学方法 采用SPSS22.0 统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组患者的诊断效能比较 二维超声的诊断灵敏度为57.63%(34/59)、特异度为80.95%(17/21)、误诊率为19.05%(4/21)、漏诊率为42.37%(25/59)、阳性预测值为89.47%(34/38)、阴性预测值为40.48%(17/42)、诊断准确率为63.75%(51/80)。三维超声的诊断灵敏度为89.83%(53/59)、特异度为80.95%(17/21)、误诊率为19.05%(4/21)、漏诊率为10.17%(6/59)、阳性预测值为92.98%(53/57)、阴性预测值为73.91%(17/23)、诊断准确率为87.50%(70/80)。三维超声的诊断灵敏度、阴性预测值、诊断准确率高于二维超声,漏诊率低于二维超声,差异具有统计学意义 (χ2=15.795、6.660、12.240、15.795,P<0.05);两种检查方法的特异度、误诊率、阳性预测值比较,差异无统计学意义(χ2=0、0、0.364,P>0.05)。见表1,表2。

表1 对照组诊断结果(n)
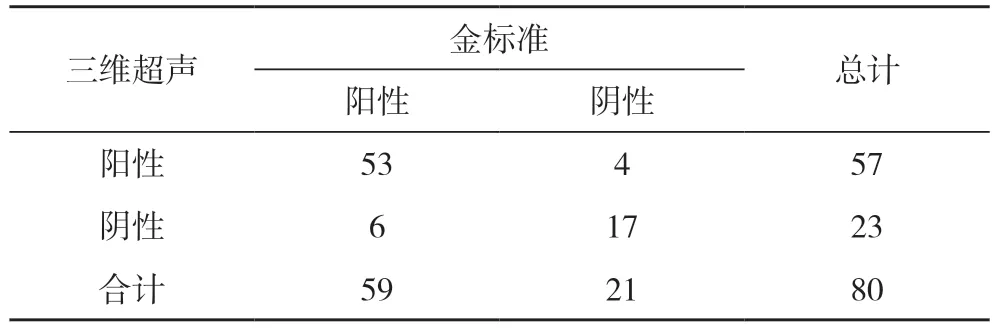
表2 实验组诊断结果(n)
2.2 两组患者宫内节育器位置异常及诊断准确率比较 实验组三维超声诊断宫内节育器位置下移42 例(52.50%)、嵌顿21 例(26.25%)、旋转11 例(13.75%)、部分穿孔6 例(7.50%),诊断准确76 例(95.00%)。对照组二维超声诊断宫内节育器位置下移39 例(48.75%)、嵌顿26 例(32.50%)、旋转10 例(12.50%)、部分穿孔5 例(6.25%),诊断准确60 例(75.00%)。实验组的诊断准确率高于对照组,差异具有统计学意义 (χ2=12.549,P<0.05)。
2.3 两组患者宫内节育器定位情况比较 实验组三维超声诊断宫内节育器显形异常75 例(93.75%)、定位准确77 例(96.25%)。对照组二维超声诊断宫内节育器显形异常52 例(65.00%)、定位准确43 例(53.75%)。实验组的宫内节育器显形异常率及定位准确率均高于对照组,差异具有统计学意义 (χ2=20.196、38.533,P<0.05)。
3 讨论
宫内节育器作为一种有效、无毒的节育装置,广泛应用于我国育龄妇女,因其需要长期置于宫腔,由于宫腔压力[5],常导致节育器在宫内发生位移、断裂、旋转、嵌顿、突向浆膜层甚至穿孔,正是这些后果的发生,现在宫内节育器的应用逐渐减少,但已经宫内置节育器的这部分人,出现的一些临床症状却越来越明显。患者常出现阴道出血、意外怀孕、以致发生异位妊娠,所以,要通过成像技术,定期检查节育器的位置、形态,发现异常及时取出或更换节育器,避免宫内节育器位移、断裂或穿孔,导致严重后果发生。
传统的宫内节育器取出术辅助成像技术包括:子宫输卵管碘油造影、X 线、二维成像等[6],这些传统技术大多会有各种各样的缺点,操作复杂,患者配合度不高,成像不清晰[7],影响临床医生判断,一定程度上降低节育器取出手术的成功率。目前,最常采用二维超声和三维超声辅助进行宫内节育器取出术,具有诊断准确率高,给临床医生可视引导手术的作用强,对患者创伤小、配合度高等特点。其中,阴式三维超声成像技术是在二维超声成像技术的基础上,增加了子宫冠状面的维度,从矢状面、横切面和冠状面三条维度[8],全方位观察宫腔内的情况,大大弥补了二维超声成像技术的不足,使图像更加清晰、立体、多层次,能从不同角度观察到宫腔内具体结构的排列及分布,提高了临床医生的诊断正确率[9,10]。因节育器的材料不同,用三维超声多角度显示来分析判断,利于对患者宫内节育器情况作出更加客观有效的评估。但是,受部分患者做过一次以上剖宫产术,宫体牵拉位置上移达腹腔内,或子宫呈水平位等因素影响,可以经腹式三维超声检查,扫查范围大,可随子宫位置进行调整,能很好显示子宫与邻近器官的关系,比阴式三维超声检查效果更好。
综上所述,三维超声检查宫内节育器异常情况有极高的临床应用价值,准确率高,安全性好,有助于提高检测效果,为临床医生进行取环手术提供有价值的参考信息,提高了宫内节育器取出手术的成功率,对患者的损伤小,减轻患者的恐惧和疼痛。

