保乳术与改良根治术治疗乳腺癌患者的疗效观察
波拉提·沙依提
(新疆维吾尔自治区人民医院乳腺甲状腺科,新疆乌鲁木齐 830001)
乳腺癌是临床中尤为常见的恶性肿瘤之一,随着医疗理念的转变与更新,乳腺癌进入综合治疗时代,临床医师根据患者疾病分期,酌情选择手术、化疗、放疗等各种手段。乳腺癌根治术、乳腺癌改良根治术、全乳房切除等术式是当前常用的手术方案,但是在治疗过程中,女性由于第二性征破坏及放化疗产生诸多不良反应,加重了患者抑郁、沮丧等不良心理,影响其治疗依从性,不利于预后。随着医疗理念与审美观的更新,患者对乳腺癌手术治疗提出了更高的要求,保乳术是在治疗疾病的基础上,缩小手术切除范围,保留乳腺腺体及乳房大体的外观形状,满足患者对乳房形体美观的要求,提高患者生活质量[1]。本研究旨在探讨保乳手术与改良根治术对乳腺癌患者围术期指标、血清肿瘤标志物水平的影响,现将研究所得详细报道如下。
1 资料与方法
1.1 一般资料 回顾性分析82例乳腺癌患者的临床资料,均于2018年1月至2020年2月期间于新疆维吾尔自治区人民医院进行治疗,按照手术方法将其分为观察组(保乳手术,41例)和对照组(改良根治术,41例)。所有患者均为女性。对照组患者年龄23~50岁,平均年龄(37.63±5.18)岁;TNM分期[2]:Ⅰ期21例,Ⅱ期20例;肿瘤直径1.3~2.6 cm,平均直径(1.91±0.59)cm。观察组患者年龄24~50岁,平均年龄(37.38±5.42)岁;TNM分期:Ⅰ期22例,Ⅱ期19例;肿瘤直径1.2~2.7 cm,平均直径(2.01±0.55)cm。两组基础资料比较后无统计学差异(P>0.05),两组可比。新疆维吾尔自治区人民医院医学伦理委员会已审定并批准实施此项研究。诊断标准:将《乳腺癌诊疗指南和临床实践历程》[3]作为参考。纳入标准:①符合上述诊断标准,且经临床病理学检查确诊者;②病灶距乳头距离≥2 cm者;③TNM分期为Ⅰ~Ⅱ期者。排除标准:①哺乳或孕期患者;②合并凝血功能异常;③合并恶性肿瘤;④合并肝、肾、脾功能异常;⑤既往有胸壁乳腺放射治疗史;⑥远处转移。
1.2 治疗方法 观察组患者采用保乳手术,以患者乳房大小、形态、病灶位置为依据,做弧形、放射状或者横行切入口,扩大切除原发病灶,保留肿瘤上方组织,将病灶组织及其周围1 cm左右的正常组织完全切除,避免破坏乳房美学及对乳头位置产生影响。对病灶切缘均缝线标记,术中进行快速冰冻处理后,实施病理诊断,以判定切缘处性质及是否完全切除肿瘤病灶。若切缘处为阳性,则扩大切除范围,并送检切除的组织,若病理仍显示阳性,则继续扩大切除范围,直至结果阴性。当切除范围超过3 cm时,将术式改为改良根治术。若切缘处组织病理诊断显示阴性,则缝合切口。为避免损伤乳房外形,应将两侧残端乳腺腺体不实施缝合,止血后,实施皮内缝合。另于腋窝处做手术切口,切入口与腋褶平行,实施前哨淋巴结活检或将淋巴清扫,操作时注意避免损伤胸背神经、胸长神经;将引流管置于切口处,实施负压处理并做好引出护理,术后对患者患肢功能进行康复指导。予以对照组患者改良根治术。临床医师结合患者乳房大小、形态、病灶位置等信息,做切口入口距离病灶大于3 cm的纵向、横向梭形切口,将患者肿瘤周围皮肤进行切除,清扫全乳房和胸大小肌间淋巴结,随后分离锁骨下血管,清扫腋窝淋巴结、Berg分级中Ⅰ、Ⅱ
期水平的淋巴结,操作时注意保留胸大小肌。术后对创面进行清洗、浸泡,维持蒸馏水温度于45 ℃,浸泡持续5 min,安置引流管的位置为胸壁、腋下,间断缝合创口,实施引流管负压处理,术后待患者情况有所恢复后,及时撤除引流管。两组均于术后随访18个月。
1.3 观察指标 ① 围术期指标。包括手术时间、术中出血量、术后引流量、拔管时间。② 血清肿瘤标志物水平。分别于术前术后,抽取两组患者外周血约5mL,制备血清:转速3 000 r/min离心15 min,使用放射免疫分析法测定癌胚抗原(CEA)、糖类抗原15-3(CA15-3)、组织多肽抗原(TPA)水平。③自尊度及生命质量评分。于术后,采用Rosenberg自尊量表[4]、中文版乳腺癌病人生命质量测定量表[5]评估,前者总分40分,分数越高患者自尊度越好;后者总分144分,分数越高患者生活质量越好。④家庭亲密度和适应性评分。采用汉化版家庭亲密度与适应性量表[6]评估,包括家庭亲密度与适应性两项内容,两项各包含30个5级评分,患者对每项问题均回答两次,一次是实际情况,一次是理想状态,根据两者差值的绝对值得出家庭亲密度和适应性不满意程度,分值越高患者不满意程度越严重。⑤ 满意度。采用新疆维吾尔自治区人民医院自拟评分表评估,其中满意度总分100分,分为满意(≥85分)、基本满意(60~84分)、不满意(≤59分),满意度=[(满意+基本满意)例数/总例数]×100%。⑥ 并发症发生情况和复发情况。并发症包括围术期皮下积液、患侧上肢肿胀、局部皮瓣缺血。并发症发生率=并发症发生例数/总例数×100%。;术后18个月复发情况包括局部复发、肿瘤远处转移情况。复发率=复发例数/总例数×100%。
1.4 统计学分析 用统计软件SPSS 23.0作数据分析,计量资料以(±s)代表,采用t检验;计数资料以[例(%)]代表,采用χ2检验。P<0.05表示为差异有统计学意义。
2 结果
2.1 两组患者围术期指标比较 观察组患者手术时间、拔管时间短于对照组,术中出血量、术后引流量少于对照组,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者围术期指标比较(±s )
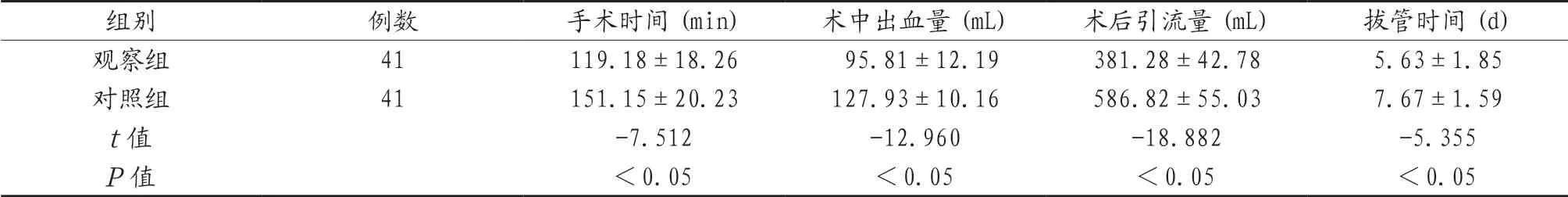
表1 两组患者围术期指标比较(±s )
组别 例数 手术时间(min) 术中出血量(mL) 术后引流量(mL) 拔管时间(d)观察组 41 119.18±18.26 95.81±12.19 381.28±42.78 5.63±1.85对照组 41 151.15±20.23 127.93±10.16 586.82±55.03 7.67±1.59 t值 -7.512 -12.960 -18.882 -5.355 P值 <0.05 <0.05 <0.05 <0.05
2.2 两组患者血清肿瘤标志物水平比较 术前,两组患者血清CEA、CA15-3、TPA水平比较,差异无统计学意义(P>0.05);与术前相比,术后两组患者血清CEA、CA15-3、TPA水平均降低,且观察组低于对照组,差异均具有统计学意义(均P<0.05),见表2。
表2 两组患者血清肿瘤标志物水平比较(±s )
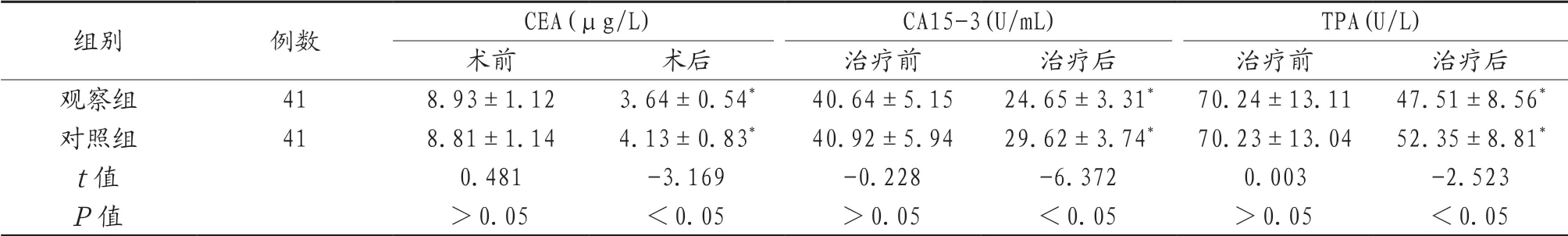
表2 两组患者血清肿瘤标志物水平比较(±s )
注:与术前前比,*P<0.05。CEA:癌坯抗原;CA125-3:糖类抗原;TPA:组织多肽抗原。
组别 例数 CEA(μg/L) CA15-3(U/mL) TPA(U/L)术前 术后 治疗前 治疗后 治疗前 治疗后观察组 41 8.93±1.12 3.64±0.54* 40.64±5.15 24.65±3.31* 70.24±13.11 47.51±8.56*对照组 41 8.81±1.14 4.13±0.83* 40.92±5.94 29.62±3.74* 70.23±13.04 52.35±8.81*t值 0.481 -3.169 -0.228 -6.372 0.003 -2.523 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.3 两组患者自尊度及生命质量评分比较 术后,观察组患者自尊度、生命质量评分高于对照组,差异均具有统计学意义(均P<0.05),见表3。
表3 两组患者自尊度及生命质量评分比较(分,±s )

表3 两组患者自尊度及生命质量评分比较(分,±s )
组别 例数 自尊度 生命质量观察组 41 32.41±5.42 128.98±10.37对照组 41 23.18±4.37 111.42±8.65 t值 8.489 8.326 P值 <0.05 <0.05
2.4 两组患者家庭亲密度和适应性评分 术后,观察组患者亲密度不满意程度、适应性不满意程度评分低于对照组,差异均具有统计学意义(均P<0.05),见表4。
表4 两组患者家庭亲密度和适应性评分比较(分, ±s )

表4 两组患者家庭亲密度和适应性评分比较(分, ±s )
组别 例数 实际亲密度 理想亲密度 亲密度不满意程度 实际适应性 理想适应性 适应性不满意程度观察组 41 74.18±9.01 85.37±8.82 9.55±3.28 53.50±5.12 60.10±5.81 7.55±2.37对照组 41 62.14±5.03 73.23±4.61 11.75±3.68 39.90±5.37 51.35±4.58 12.85±2.73 t值 7.471 7.811 -2.858 11.737 7.573 -9.387 P值 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05
2.5 两组患者满意度比较 术后,观察组患者满意度(82.93%)高于对照组(63.41%),差异均具有统计学意义(均P<0.05),见表5。

表5 两组患者满意度比较[例(%)]
2.6 两组患者并发症发生率及复发率比较 围术期,观察组患者并发症发生率(14.63%)低于对照组(34.15%);术后18个月,观察组患者复发率(9.76%)低于(26.83%),差异均具有统计学意义(均P<0.05),见表6。
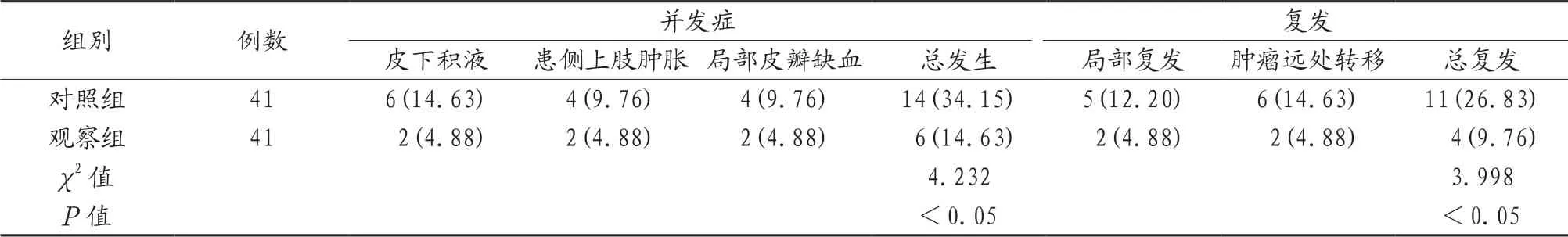
表6 两组患者并发症发生率及复发率比较[例(%)]
3 讨论
乳腺癌主要是由于多种致癌因子作用于乳腺上皮细胞发生增殖失控而引起,属于女性发病率高于男性发病率的疾病,会出现在各个年龄阶段,目前临床中关于乳腺癌发病原因尚未得出统一结论,但多认为与内分泌紊乱、遗传等因素有关。手术作为可根治乳腺癌的治疗手段,在临床中应用较为广泛。改良根治术可有效切除肿瘤组织,阻断肿瘤细胞转移,但其切口较大,可造成乳房术后缺失,巨大疤痕遗留,给患者带来极大心理创伤与阴影。
保乳术通过切除局部肿瘤和周围正常乳腺组织,保留其他剩余的乳腺组织,不仅能够达到治疗肿瘤的目的,而且还可避免常规切口因创面较大给患者造成二次伤害,有利于促进患者康复[7]。本研究结果显示,观察组患者手术、拔管时间短于对照组,术中出血量、术后引流量少于对照组,术后自尊度、生命质量、亲密度满意程度、适应性满意程度高于对照组,围术期并发症发生率低于对照组,术后18个月复发率低于对照组,提示乳腺癌患者应用保乳手术治疗可有效改善围术期指标,提高患者自尊度、生命质量,加强家庭亲密度与适应性,提高满意度,减少并发症、复发。CEA是多糖蛋白复合物,属于临床常见的非特异性肿瘤标志物,可作为乳腺癌诊断、病情进展评估的重要依据,其水平升高,提示乳腺癌病情加重;CA15-3是由乳腺细胞、癌细胞所分泌的糖类抗原,其水平升高,提示机体肿瘤开始生长、浸润、转移,细胞骨架被破坏,细胞表面抗原脱落,不利于预后;TPA广泛存在于增殖旺盛的组织中,其水平升高可用于诊断晚期乳腺癌。肿瘤标志物水平与患者预后密切相关,保乳手术通过缩小切除范围,为患者预后提供基础,且该术式通过淋巴结清扫,可有效清除肿瘤组织,进而降低机体肿瘤标志物水平,抑制其合成及分泌,提高治疗效果[8]。本研究结果显示,观察组患者术后血清CEA、CA15-3、TPA水平低于对照组,表明乳腺癌患者采用保乳手术可有效降低血清肿瘤标记物水平,控制病情进展。
综上所述,保乳手术可有效减少乳腺癌患者术中出血量、术后引流量,缩短手术、拔管时间,改善患者自尊度、生命质量,提高家庭亲密度、适应性及满意度,降低肿瘤标记物水平,减少并发症,控制病情进展,值得临床推广应用。

