关节镜下不同入路对臀筋膜挛缩症手术疗效观察
董志杰 高尚聚 邢栋 李文毅
臀肌筋膜挛缩症发病率高,国内流行病学研究指出其发病率达1%~4.75%[1],筋膜挛缩主要病因为臀部肌内注射导致的臀肌肌纤维及筋膜纤维变性和挛缩,进而导致单侧或双侧髋关节功能障碍,表现出特有的步态及体征。当前,关节镜下松解术是治疗臀肌筋膜挛缩症的标准术式,具有创伤小、手术时间短等有点,并可获得较好的临床治疗效果。当前关于不同入路下关节镜松解治疗臀肌筋膜挛缩症的对比按研究较少,并且缺乏术后臀肌评价的客观指标,笔者自2015年采用关节镜下“对侧”与“同侧”入路治疗臀肌筋膜挛缩症患者40例,并创新性的将臀肌容积改善情况用于评价手术疗效,现将治疗及随访结果报告如下,以期为该病的手术治疗提供更多的选择。
1 资料与方法
1.1 一般资料 本研究回顾性收集2015年1月至2018年6月因臀肌筋膜挛缩症于我院行关节镜微创松解术的40位患者围术期及随访时的临床和影像资料,以评价手术的临床效果。其中男24例,女16例;年龄10~36岁,平均年龄(24.4±11.7)岁。纳入标准:(1)术前及术后临床、影像资料完整者;(2)同意参加本试验并按时接受随访者;(3)术后患侧未接受可能影响随访数据准确性的其他外科治疗。
1.2 手术方法
1.2.1 “对侧”关节镜入路:与股骨干轴线成45°角经过大转子最高点作一直线。髂前上棘偏远端及偏后方各1.5~2.0 cm与上述直线相交为前侧入路;臀纹偏前方及偏近端各1.5~2.0 cm与上述直线相交为后侧入路。
1.2.2 “同侧”关节镜入路:与股骨干轴线成45°角经过大转子最高点作一直线。髂前上棘偏远端及偏后方各1.5~2.0 cm与上述直线相交点偏上、下各1.0 cm做同侧关节镜入路。入路确定后,切开皮肤,置入关节镜装置,注水造腔后首先使用刨削刀适当清理筋膜表面组织,等离子刀彻底止血并于大粗隆后方斜向前方松解切断髂筋束,退出关节镜,此时屈曲内收髋关节,观察Ober征是否消失,并屈伸髋关节感受髋关节弹响情况;若Ober征仍为阳性,弹响存在则需切断臀大肌止点上半部进行进一步的松解。
1.3 臀肌容积测量方法 对患者术前、末次随访时的横断面MRI片上用Photoshop分别测量包括臀大肌、臀中肌和阔筋膜张肌的臀部肌肉面积。以两侧臀部肌肉的横截面积反映臀肌容积的变化。具体操作方法为:以股骨头水平截面、大转子水平截面、转子间水平截面、小转子水平截面等4个水平中测得的臀大肌、臀中肌和阔筋膜张肌的总面积表示臀部肌肉的容积,对手术前后的臀部肌肉面积进行比较。见图1。

图1 在横断面MRI上测量臀部肌肉测量范围如图中曲线所围
1.4 数据收集 收集患者术前及末次随访时髋关节MRI以测量其臀肌容积情况,并同时纳入手术时间、术中出血量、切口长度等,记录患者切口感染、坐骨神经损伤及术区感觉缺失等并发症发生情况;VAS(visual analogue scale,VAS)评分用来评估患者围术期患侧活动时的疼痛情况,记录患者治疗满意度。
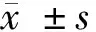
2 结果
2.1 总体情况 40位患者中,13例行“对侧”入路下关节镜松解术,27例接受“同侧”入路下的关节镜松解手术,平均随访周期(29.4±17.6)个月。患者平均手术时间(26.3±4.1)min;平均出血量(3.8±1.5)ml;平均切口长度(3.6±0.4)cm;所有患者未发生手术部位感染及坐骨神经损伤,“对侧”入路组及“同侧”入路组各有1例和3例发生手术部位的感觉减退;患者术后髋关节活动时的VAS评分为(0.6±0.2)分,较术前的平均(6.1±1.3)分显著改善,且差异有统计学意义(P=0.081);所有患者的治疗满意度分别为:非常满意45.0%(18例),满意47.5%(19例),比较满意5%(2例),不满意2.5%(1例),总体满意度为97.5%。40位患者均进行MRI上的臀肌容积测定,其中5例患者数据异常并剔除,所有患者检测术前、术后臀部肌肉横截面面积情况。术后股骨头水平截面和小转子水平截面臀部肌肉面积较术前增加,大转子水平截面和转子间水平截面臀部肌肉面积较术前减少,但是4个水平面臀部肌肉截面总面积较术前略有增加(P>0.05)。统计结果显示手术前后臀部肌肉容积变化无明显统计学意义。见表1。
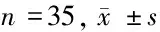
表1 术前和术后臀部肌肉横截面积
2.2 典型病例 患者,男,26岁,术前诊断为双侧臀筋膜挛缩症,接受了双侧关节镜下微创臀筋膜松解术。典型病例术前及术后治疗效果及臀部肌肉容积变化情况。见图2。

图2 a、b手术前后在股骨头水平截面臀部肌肉面积增加;c、d手术前后在小转子水平截面臀部肌肉面积也增加,肌肉形态正常,肌纤维走形规则,没有出现肌肉萎缩等并发症
2.3 组间对比情况 “对侧”入路及“同侧”入路组患者的平均手术时间、术中出血量、切口长度、并发症发生情况、VAS评分及治疗满意度进行对比。2组患者上述指标各部相同,但差距较小,且差异无统计学意义(P>0.05)。见表2。
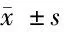
表2 2组手术情况比较
3 讨论
由于严重影响患者步态及生活质量,臀肌肌膜挛缩症多选用外科手术的方法治疗。随着治疗理念的改变和手术技术及器械的不断改进,关节镜下松解术治疗臀肌筋膜挛缩症已经成为主流治疗方式,传统的切开手术被逐渐替代[2-6]。关节镜手术具有创伤小、术后瘢痕小、工作通道距离坐骨神经等重要组织远、术后疼痛轻可早期开展功能锻炼等优势。
同时,不同手术入路的应用又为不同疾病分型的臀肌筋膜挛缩症提供了高效的术式。本实验中所采用的“对侧”及“同侧”手术入路在治疗臀肌筋膜挛缩症中均可获得较好的临床疗效。统计结果证实,两种入路均可获得较高的患者治疗满意度,同时在严格手术操作步骤下两种入路的术后并发症发生率都较低[7-10]。由于只是皮肤切口位置的不同,两种入路下手术时间、术中出血量、切口长度等指标也无显著差异。“对侧”关节镜入路松解范围更彻底,更适用于臀筋膜挛缩程度较重的患者,此类患者多需松解臀大肌腱板,采用此种入路松解更方便、彻底;其缺点为不符合常规关节镜操作手法,镜子观察入路与操作入路一前一后,需“一进一退”才能完成,初学者可能会感觉操作不便。“同侧”关节镜入路符合常规关节镜操作手法,操作简单,但如需松解后方臀大肌腱板,则要另做切口,另外增加一个手术切口。
既往,臀肌挛缩术后功能评价多借助于体格检查及各种相关评分进行,现有客观直接的评价指标。肌肉容积的评定在颈椎等部位手术中已被应用[11],同时也有学者研究了正常人与臀肌筋膜挛缩症患者胸腰筋膜浅层的超声学特点[12],但经检索,当前并无将臀部肌肉容积用以评价臀筋膜挛缩症关节镜下松解术后临床效果的研究。本结果显示,臀肌筋膜挛缩症患者术后臀部肌肉的容积较术前有所增加,但增加程度并不明显。究其原因可能为,在手术切断松解的部位术后肌肉容积较术前将降低,同时在未进行松解的部位由于过紧张的肌肉组织回弹,会导致该部位肌肉组织在MRI上显影面积增加,但由于肌肉总体量并未发生明显变化,因此术前术后臀肌容积有所变化但并不明显;同时,臀肌筋膜挛缩症患者术后功能锻炼和髋关节运动轨迹的恢复有可能导致臀部肌肉力矩力臂改变,使得肌肉做工增加,容积也相应的增加。
当前医疗模式中患者满意度越来越被重视,本研究中,受试患者满意度为97.5%与其他研究报道[13]结果相符。术前充分的影像学检查及查体真实评估患者臀肌筋膜挛缩程度,手术充分、仔细的松解以及术后科学合理的功能康复计划和较好的锻炼依从性都会对提高术后临床疗效和患者满意度具有重要作用[14,15]。对于挛缩程度较重的患者本文采取的“对侧”手术入路可尽可能彻底松解纤维化的肌肉及其他软组织。
综上所述,经中长期随访结果显示关节镜下“对侧”及“同侧”入路臀肌肌膜挛缩症松解术均可获得良好的临床效果,患者满意度高,MRI评价结果显示经关节镜治疗后患侧臀部肌肉的容积较术后前可见显著增加。同时,关节镜治疗臀肌筋膜挛缩症仍具有学习曲线长、操作空间狭窄视野受限等不可避免的缺点。

