磁共振弥散张量成像在PTED术治疗腰椎间盘突出症效果评估中的应用
刘志鹏 李霞 赵海泉 卫孟佳 于超 杜鹏
经流行病学调查发现,我国约有80.0%的成年人至少患过一次腰背痛和(或)腿痛,其中由腰椎间盘突出症(LDH)引起占20.0%[1]。针对该病,临床首选保守治疗,若保守治疗无效则采用手术方式治疗,如经皮椎间孔镜下髓核摘除术(PTED)。既往研究证实,其疗效显著,通过彻底摘除髓核,达到良好神经根降压效果[2,3]。其中,临床用于评估手术疗效的指标包括VAS、JOA、ODI等评分,尽管能在一定程度上评估手术效果和预后恢复效果,但也会受患者主观因素的影响。磁共振扩散张量成像技术(diffusion tensor imaging,DTI)是一种通过追踪神经纤维束,定量分析神经损伤情况的新型技术,广泛用于LDH诊断中,故本次选取50例行PTED术的腰椎间盘突出症患者的临床资料进行回顾性分析,旨在探讨DTI在PTED术治疗腰椎间盘突出症疗效评估中的应用价值。报告如下。
1 资料与方法
1.1 一般资料 回顾性选取2019年1月至2021年2月诊治的50例行PTED术的腰椎间盘突出症患者的临床资料,于术前、术后予以DTI检查。50例患者中男26例,女24例;年龄25~55岁,平均值(35.25±2.65)岁;BMI(23.54±3.52)kg/m2。
1.2 纳入与排除标准 纳入标准:(1)经CT、MRI等检查确诊为单侧腰椎间盘突出症,局限于L5、S1神经压迫;(2)临床资料完整;(3)无腰骶部手术史。排除标准:(1)合并腰椎狭窄、椎体不稳;(2)伴有严重脊柱畸形。
1.3 方法 回顾性分析50例腰椎间盘突出症患者术前术后行DTI检查的临床资料。其步骤如下:采用 3.0T超导MR扫描仪,选择8通道Spine Matrix线圈,患者取仰卧位,定位脐下3~5 cm,选择T2WI快速自旋回波序列,行矢状面扫描,TR 300 ms,TE 101 ms,层厚4 mm,视野300 mm×300 mm,体素1.0 mm×0.8 mm×4.0 mm,激励2次;三维短时反转恢复快速自旋回波序列行冠状面扫描,扫描范围从腰2椎体上缘至骶3椎体下缘,TR3 800 ms,TE311 ms,视野250 mm×250 mm,体素0.8 mm×0.8 mm×1.0 mm;DTI采用横断面扫描,扫描范围L4椎体上缘至骶3椎体下缘,TR 8 000 ms,TE95 ms,层厚4 mm,视野350 mm×350 mm,体素2.7 mm×2.7 mm×4.0 mm,扩散方位12,b值0、800 s/mm2,激励5次。扫描结束后将图像传至3D工作站,由经验丰富的医师以“播点”方式取L5~S1患侧神经根近(平S1椎体后上缘)、中(平S1椎体后下缘)、远段(S1椎体前下缘)及同节段健侧神经根相应位置勾画感兴趣区(ROI),每个ROI含2~4个体素。其中,各向异性分数(FA)阈值为0.18,最大翻转角度为30°,采用FT技术,获得L5、S1神经示意图;同时测量FA与表现扩散系数(ADC)值,测量3次,以其平均值为最终数值。
1.4 观察指标
1.4.1 评估50例腰椎间盘突出症患者经PTED治疗后的优良率。依照MacNab标准[4]判定:优:日常活动无限制,能正常生活及工作;良:偶尔存在非神经性疼痛,但不影响正常生活及工作;可:临床症状虽然改善,但反复出现,活动受限;差:症状持续或改善不明显。
1.4.2 观察50例腰椎间盘突出症患者术前、术后3 d、术后1个月、3个月的MRI影像表现。
1.4.3 评估术前、术后3 d、术后1个月、3个月的L5、S1神经患侧、健侧的FA、ADC、VAS评分、JOA评分、ODI评分。腰椎功能评分量表(Japanese orthopaedic assiciation,JOA):分值0~29分。Oswestry功能障碍指数问卷表(Oswestry disability index questionnaire,ODI):评估内容共为10项,每项采用0、1、2、3、4、5分评估,以得分越低表示功能障碍程度越轻。
1.4.4 分析L5、S1神经患侧FA、ADC与VAS评分、JOA评分、ODI评分的相关性。
1.4.5 评估FA、ADC预测PTED术治疗腰椎间盘突出症疗效的AUC值、敏感度、特异度、约登指数。
2 结果
2.1 疗效评估 50例腰椎间盘突出症患者经PTED治疗后3个月后,优良率为96.00%,其中,优36例(72.00%)、良12例(24.00%)、可1例(2.00%)、差1例(2.00%)。
2.2 MRI影像表现分析 50例腰椎间盘突出症患者于术前1 d经DTI检查,矢状位显示,腰L5~S1椎间盘向右后突出,且轴位显示右侧Ⅱ区位置突出压迫右侧神经根;经PTED治疗后3 d予以DTI检查,矢状位显示,突出椎间盘已去除,后纵韧带呈“葡萄皮”征象,轴位显示椎管充分减压,硬膜囊膨胀良好;术后1个月DTI扫描可见,明显“葡萄皮”征象,轴位见椎管未受压迫;术后3个月矢状位显示,后纵韧带复位,“葡萄皮”征象消失,轴位见椎管膨胀良好。见图1~4。
2.3 术前、术后神经根DTI参数比较 单因素方差分析显示,L5、S1神经患侧的FA、ADC在术前1 d、术后3 d、术后1个月、3个月比较中,差异存在统计学意义(P<0.05);L5、S1健侧的FA、ADC在术前1 d、术后3 d、术后1个月、3个月比较中,差异无统计学意义(P>0.05)。见表1。



表1 50例患者术前术后的神经根DTI参数比较
2.4 VAS评分、JOA评分、ODI评分比较 单因素方差分析显示,VAS评分、JOA评分、ODI评分在术前1 d、术后3 d、术后1个月、术后3个月比较,差异存在统计学意义(P<0.05)。见表2。
表2 不同时点的 VAS评分、JOA评分、ODI评分比较 n=50,分,
2.5 相关性分析 Pearson 相关性分析显示,L5、S1神经患侧FA与VAS评分、ODI评分呈负相关,与JOA评分呈正相关(P<0.05);L5、S1神经患侧ADC与VAS评分、ODI评分呈正相关,与JOA评分呈负相关(P<0.05)。见表3。
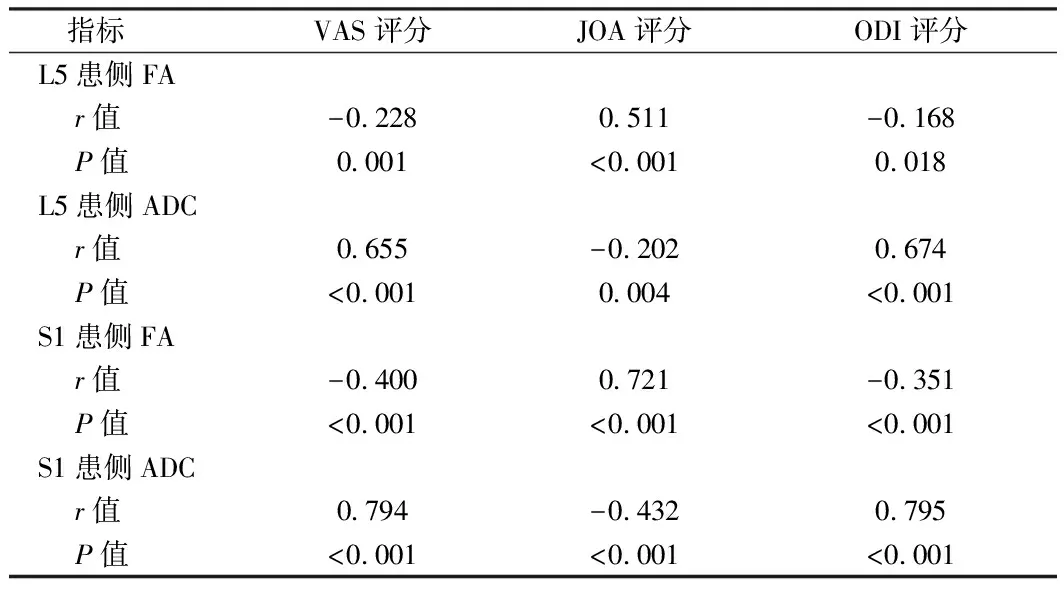
表3 L5、S1神经患侧FA、ADC与VAS评分、JOA评分、ODI评分的相关性分析
2.6 预测效能分析 ROC曲线分析显示,L5、S1神经患侧FA、ADC预测疗效的AUC分别为(0.996、0.980、0.979、0.994,P<0.05);敏感度分别为94.40%、97.20%、97.40%、100.00%;特异度分别为100.00%、100.00%、92.90%、92.90%。见表4。
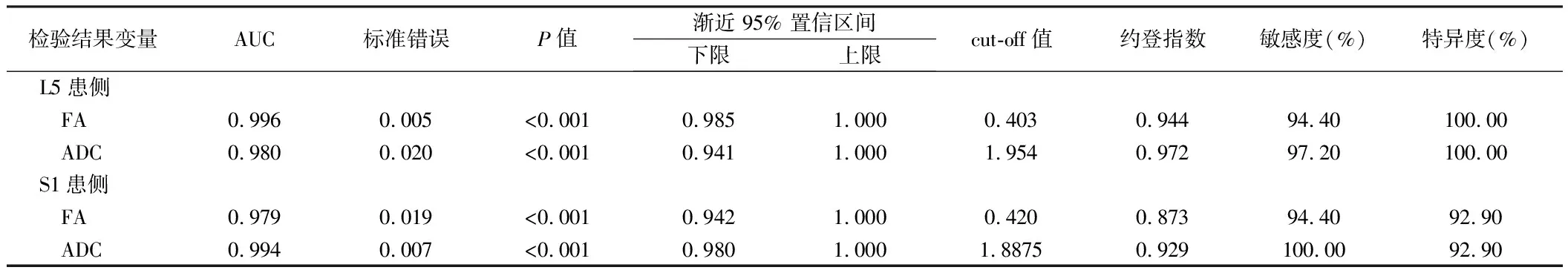
表4 FA、ADC预测PTED术治疗腰椎间盘突出症疗效的ROC曲线分析
3 讨论
常规腰椎MRI是临床用于诊断LDH的重要方法,能为临床诊治提供腰椎间盘突出部位、大小等信息,但进一步分析发现,该方法在显示神经根受压情况方面,存在与患者症状不一致现象,即无法定量评估神经损伤程度[5]。近年来,随着MRI技术的进一步发展,DTI在临床上得到广泛应用,是继磁共振扩散加权成像后发展而来的一种新型成像技术,通过检测神经组织中水分子随机运动及测量其各向异性,采用FA、ADC值定量分析神经组织内水分子扩散情况及评估周围神经微观结构和功能[6-8]。本研究结果显示,术前1 d神经患侧的FA值显著低于术后,而ADC高于术前,说明DTI能检测神经损伤情况。其中,FA值下降、ADC值升高可能与神经根组织结构受损、神经纤维脱髓鞘、轴索丢失、神经内纤维化及变性等有关,均会促使各向同性水体积增加,通过增宽轴突与鞘膜之间的间隙,导致FA值降低,ADC值增大[9]。在影像表现分析中,发现患者经PTED手术治疗后,于术后3 d行DTI复查,矢状位和轴位的MRI图像可见的突出髓核完全去除,且受压神经根与术前相比,存在明显位置结构改变,但在受压迫神经微结构方面,未见明显恢复,经分析可能是术后神经根压迫已解除,但术中刺激压迫神经根所引起的水肿反应仍存在,在短时间内无法完全消失,故神经微结构恢复不明显[10-12]。
据相关研究报道,FA值的降低并不是生理性变化,而是压迫后病理性变化[13],在上述研究已表明,FA值下降、ADC值升高与神经根损伤有关。但经PTED术治疗后,本研究患者的FA、ADC值较术前改善明显,提示DTI能评估周围神经的再生,提供了神经根慢性损伤修复过程的客观依据。但关于ADC值存在不同看法。有研究表示,术前受压神经根部位的ADC值高于术后及健康人群[14]。但也有学者表示,术前受压神经根部位的ADC值与正常未受压的神经根ADC值相比无统计学差异[15]。同时术前受压神经根的ADC值与VAS评分无明显相关性。而本研究结果与其不同,术前L5、S1神经患侧的ADC显著高于L5、S1神经健侧的ADC,且在Pearson 相关性分析中发现,L5、S1神经患侧ADC与VAS评分、ODI评分呈正相关,与JOA评分呈负相关,提示LDH患者术前临床症状的严重程度对术后的ADC值变化有着重要影响,可将其作为预测患者术后神经功能恢复情况的重要指标[16]。ROC曲线分析显示,L5、S1神经患侧FA、ADC预测疗效的AUC分别为(0.996、0.980、0.979、0.994),由此可见,FA、ADC值具有较高的预测价值,可作为临床评估PTED术治疗腰椎间盘突出症疗效的重要指标。
综上所述,DTI用于评估PTED术治疗腰椎间盘突出症疗效具有重要意义,能定量评估术后不同时期的神经根显微结构,为预后判断提供重要参考信息。但因本研究样本量较少,可能存在偏差,尚需大样本进一步研究。

