机械通气联合纳络酮治疗慢性阻塞性肺病合并急性呼吸衰竭的效果及对预后的影响
王云峰 付君民 蒋明星 杜明园 王辉 李兰兰
慢性阻塞性肺疾病(COPD)患者随病情进展及病程延长,极易并发呼吸衰竭,增加治疗及良好转归难度,对患者生命健康构成了巨大威胁[1,2]。机械通气为临床治疗COPD并急性呼吸衰竭的重要措施,其中无创呼吸机具备无创、操作简单、便捷性高、并发症少等诸多特性,在缓解COPD并急性呼吸衰竭患者病情、肺功能等方面均发挥了重要作用,且能有效改善气体交换、强化肺部通气能力[3,4]。纳洛酮在COPD并急性呼吸衰竭中也较常用,其属阿片类受体拮抗剂,可对β-内啡肽所致中枢性呼吸抑制产生直接、有效的拮抗与逆转作用,缓解缺氧及二氧化碳潴留,增强肺通气功能[5,6]。本研究选取我院COPD并急性呼吸衰竭患者92例进行分组研究,旨在明确机械通气联合纳洛酮治疗效果。报告如下。
1 资料与方法
1.1 一般资料 选取2018年10月至2020年3月我院COPD并急性呼吸衰竭患者病例为92例,通过以随机数字表法将所选取的患者分为研究组和对照组,每组46例。研究组男29例,女17例;年龄46~76岁,平均年龄(61.13±5.51)岁;吸烟患者25例,不吸烟患者21例;高血压患者14例,高脂血症患者10例,其他患者3例。对照组男30例,女16例;年龄44~77岁,平均年龄(60.68±6.10)岁;吸烟患者23例,不吸烟患者23例;高血压患者13例,高脂血症患者12例,其他患者2例。2组患者的性别比、年龄、吸烟情况、合并疾病等临床资料均衡具有可比性。且本研究经我院伦理委员会审批通过。
1.2 纳入与排除标准
1.2.1 纳入标准:①符合《慢性阻塞性肺疾病基层诊疗指南(实践版·2018)》[7]中COPD诊断标准,并伴有急性呼吸衰竭;②年龄<80岁;③疾病处于急性期;④知晓本研究,签署同意书。
1.2.2 排除标准:①无自主呼吸或呼吸微弱;②合并低氧血症;③合并肺部其他病变;④合并消化系统疾病;⑤合并心脑血管疾病;⑥吞咽反射存在异常;⑦存在呼吸机应用禁忌证;⑧既往采取胸部手术治疗。
1.3 方法 在2组患者入院后给予他们解痉、止咳、抗感染、平喘等一些基本的常规干预,在此基础上对对照组患者采取无创呼吸机(飞利浦BIBAP ST型)的治疗方法,患者的姿势为取平卧位,我们为患者佩戴呼吸面罩,设定呼气压为4~12 mm Hg,氧流量为5~8 L/min,设定呼气压力为8~20 mm Hg,氧饱和度控制为>90%,3~4次/d,2 h/次。研究组患者在对照组基础上采取纳洛酮(北京市永康药业有限公司,国药准字H20059406)药物治疗,并且联合机械通气,患者的首次负荷剂量为0.8 mg,我们要给患者加入20 ml 0.9%氯化钠溶液内进行静脉滴注,随后每日采取微泵24 h持续静脉泵入4 mg纳洛酮+100 ml 0.9%氯化钠溶液,对患者的治疗时间总共治疗3 d。
1.4 观察指标 (1)统计2组患者的临床疗效,通过患者的胸部X线片检查可见患者的炎症阴影消失,在对患者的血气分析中表明患者的呼吸衰竭改善明显,肺部湿啰音消失或减少,呼吸困难、咳痰、咳嗽为显效;呼吸衰竭的情况有所缓解,肺部湿啰音减少,呼吸困难、咳痰、咳嗽好转为有效;未至上述标准为无效;总有效率=(显效+有效)/总例数×100%[8]。(2)统计2组治疗前后血气指标[动脉血二氧化碳分压(PaCO2)、动脉血氧分压(PaO2)、pH值]。(3)统计2组治疗前后肺功能指标[第1秒用力呼气量占预计值百分比(FEV1%)、最大呼气流量(PEF)、功能残气量]。(4)统计2组预后情况,1个月后采取急性生理和慢性健康状况Ⅱ(APACHEⅡ)评分、慢性阻塞性肺疾病和支气管哮喘生理(CAPS)评分评估,其中APACHEⅡ评分总分71分,分值越低越好;CAPS评分总分为100分,分值越低越好[9]。
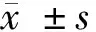
2 结果
2.1 临床疗效 研究组治疗总有效率高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 2组患者的治疗疗效比较 n=46,例(%)
2.2 血气情况 2组患者治疗前的PaCO2、PaO2水平、pH值差异无统计学意义(P>0.05),2组患者治疗后的PaCO2水平较治疗前明显降低,且研究组低于对照组,PaO2水平、pH值较治疗前明显增高,且研究组高于对照组(P<0.05)。见表2。
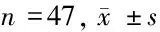
表2 2组患者的血气情况比较
2.3 肺功能 2组患者在治疗前FEV1%、PEF水平、功能残气量水平差异无统计学意义(P>0.05),2组患者治疗后FEV1%、PEF水平较治疗前增高,且研究组患者的治疗效果高于对照组患者的治疗效果,功能残气量较治疗前降低,且研究组患者的治疗效果低于对照组患者的治疗效果(P<0.05)。见表3。
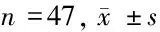
表3 2组患者的肺功能比较
2.4 预后情况 我们对2组患者的治疗后的干预情况进行分析,发现2组患者的生活质量、身体素能都比治疗前好,且研究组患者的APACHEⅡ、CAPS评分低于对照组(P<0.05)。见表4。
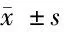
表4 2组患者预后情况比较 n=46,分,
3 讨论
COPD并急性呼吸衰竭因支气管-肺部感染及气道阻塞对于患者的身体健康状况有着很大的影响,加上患者自身的机体无法对体内的钾离子和钠离子进行调节,导致患者的电解质紊乱、身体内环境pH值无法达到标准,引发体内酸碱失衡,部分患者自身还存在一定程度营养不良,以致疲劳状态呼吸肌疲劳状态加剧,在这种种不利因素下患者很容易发生通气功能障碍[10,11]。
机械通气这种治疗模式本身就在COPD并急性呼吸衰竭中具有重要作用,其中无创呼吸机可以很好的改善患者的身体二氧化碳含有量,很好的避免了出现高碳酸血症及低氧血症,促使自身通气功能恢复[12]。同时,机械通气可通过建立人工气道,给予患者呼气较低正压、呼气较高正压,对于各种气道水平有着重大影响,迅速调节PaCO2、PaO2水平,减轻患者气道痉挛病变情况,改善患者肺部气体分布、通气与血流状态,患者身体能够进行很好的气体循环运输可以有效的减少或避免气道发生塌陷,改善患者呼吸困难、气促症状,提升通气质量,且无需切开及插管,几乎不影响呼吸道黏膜,对患者创伤小[13,14]。此外,COPD并急性呼吸衰竭发生后,患者机体中β-内啡肽水平有着明显改变,与平常的含量不同,异常增高,这种物质的含量增高对于患者的神经中枢有着不利影响,阻碍其正常神经传导,而且它能对呼吸中枢予以抑制,减少患者的呼吸冲动,从而从侧面进一步影响患者的呼吸动力,致使患者出现呼吸困难、通气量降低,加剧低氧血症及高碳酸血症,并构成恶性循环[15]。纳洛酮还可抑制呼吸道腺体分泌,以此确保呼吸道畅通,并能通过降低血液黏度、抗凝等抑制COPD并急性呼吸衰竭患者肺小动脉血栓形成[16]。
本研究结果显示治疗后研究组PaCO2、功能残气量水平低于对照组,PaO2水平、pH值、FEV1%、PEF高于对照组,总有效率高于对照组(P<0.05),表明采取机械通气及纳洛酮联合治疗方案,在改善COPD并急性呼吸衰竭患者血气状态及肺功能方面具有显著优于,利于提升疾病治疗疗效。分析其原因主要在于:(1)无创呼吸机可通过设定呼气压力及吸气压力,具备同步性及自动漏气补偿功能,且加用适宜外源性呼气末正压与内源性呼气末正压进行对抗,可减少呼吸功,降低呼气负荷,破碎气道肺泡分泌物,调节气道阻塞,有效恢复呼吸肌疲劳状态。同时患者呼气时可通过对抗内源性呼气末正压通气预防细支气管过早陷闭,以此减少二氧化碳潴留,将二氧化碳物质顺着支气管道排除体外,增加呼吸道内压,增强肺泡渗液和间质有效吸收[17]。(2)纳洛酮可拮抗不同类型阿片受体,强化人体呼吸中枢驱动功能,消除呼吸抑制,并能恢复患者的咳嗽反射,促使患者在咳嗽过程中将痰液排出,从而很好地维持气道畅通,以此改善肺部换气及通气功能,且其还具备中枢促醒功能,可逆转应激状态下内啡肽增加所介导的意识障碍,恢复患者意识状态,利于改善预后[18]。(3)纳洛酮还可竞争性截断β-内啡肽和受体结合,消除β-内啡肽对脑干呼吸系统抑制作用,并可增大脑灌注压,减轻再灌注损伤,改善患者的大脑血液循环系统,加强血液运输能力,保障大脑血流状态,且能刺激机体中超氧化物歧化酶生成,刺激生成的超氧化物歧化酶可以很好的清除患者体内的不良氧化物质,清除氧自由基以保护脏器,改善组织氧合状态[19]。此外,本研究还对COPD并急性呼吸衰竭患者预后情况进行统计分析,结果显示治疗后研究组患者APACHEⅡ、CAPS评分低于对照组患者(P<0.05),表明机械通气联合纳洛酮还能在一定程度上改善COPD并急性呼吸衰竭患者预后,利于改善患者的机体健康状态。
综上所述,采取机械通气联合纳洛酮治疗COPD并急性呼吸衰竭患者,可改善患者的机体血气状态,增强肺部功能,提高疾病治疗效果,对患者预后康复有着积极作用。

