盆底表面肌电分析及生物反馈训练系统仪应用于产后妇女盆底评估总得分分析
韩耀伟 张铃 殷观梅 刘佳 郭振伟 天津市滨海新区妇幼保健计划生育服务中心妇保科 (天津 300450)
内容提要: 目的:研究在产后3个月内利用盆底表面肌电分析及生物反馈训练系统仪完成盆底功能筛查的产妇,盆底筛查结果总得分的情况并行相关因素分析。方法:选择2019年1月~2019年12月在本院行产后42d检查产妇共1677例,回顾性分析利用盆底表面肌电分析及生物反馈训练系统仪实施盆底筛查结果总得分的分布,并探讨其与年龄、体重、腹肌参与度、不同喂养方式的相关性。结果:1677例研究对象中,评估总得分<80分者1381例,占比82.35%;评估总得分≥80分者296例,占比17.65%。评估总得分与年龄、体重不相关。不同喂养方式的三组产妇,在盆底筛查评估总分上无明显差异。不同腹肌参与度的两组评估总得分无明显差异。不同喂养方式在评估总得分合格率上比较无统计学差异。结论:评估总得分与年龄、体重不相关。不同喂养方式、腹肌参与度对评估总得分的影响无明显差异。
女性盆底阴道支持系统分三个水平,共同协调构成一个整体,承托并保持子宫、膀胱和直肠等盆腔脏器于正常位置。而妊娠、分娩是目前公认的可引起盆底功能障碍性疾病的重要因素,症状可表现为盆腔疼痛、盆腔脏器脱垂、尿失禁、便失禁、便秘等[1]。盆底表面肌电分析及生物反馈训练系统仪是一种早期筛查工具,属于无创技术之一,经由该仪器生物反馈技术获得的盆底表面肌电图能够精确客观评估盆底肌肉的肌力情况、纤维受损类型,是国际推荐的评估盆底功能情况的定量方法。而目前很少有研究探讨在盆底功能筛查中评估总分与年龄、体重、喂养方式等因素之间的联系。为了解盆底筛查中评估总得分的构成比例及影响因素,本文选取了2019年1月~2019年12月于天津市滨海新区妇女儿童保健中心盆底康复科完成盆底筛查的产妇共计1677例,进行盆底功能筛查,并记录相关临床病历资料,目的在于探究盆底筛查评估总得分的影响因素,进而为临床医师更加科学地指导孕产妇进行盆底功能锻炼提供依据。
1.资料与方法
1.1 临床资料
选择在2019年1月~2019年12月在本院完成盆底功能筛查的产妇共1677例。纳入标准:年龄≥18周岁,产后42d~3个月内,恶露干净,无泌尿生殖系统急性炎症,无阴道出血,自愿接受盆底功能筛查了解其盆底肌恢复情况。排除标准:妊娠、神经系统疾患、手术瘢痕裂开、安装心脏起搏器者。所有研究对象均签署盆底筛查知情同意书。记录每位受试者的临床病历资料及盆底筛查表面肌电图结果,目的在于探究盆底筛查结果总得分与年龄、体重、不同喂养方式以及腹肌参与度的相关性。
1.2 方法
嘱研究对象排空膀胱,上身与下身成120°角仰卧于检查床上,双腿自然伸直,双脚外旋。将电信号探头置于阴道内,应用仪器选用盆底表面肌电分析及生物反馈训练系统仪 (南京麦澜德医疗科技有限公司提供,型号:MLD.Az)进行电生理筛查1次,时间为6min。分析数据时根据喂养方式分为纯母乳喂养组、混合喂养组和人工喂养组。根据腹肌参与度情况分为2组:腹肌参与度<10%组和腹肌参与度>10%组。
1.3 统计学分析
本次研究采用SPSS 22.0进行统计分析。计数资料采用频数百分比表示,计量资料采用±s表示,数据符合正态分布,计量资料采用方差分析和t检验,计数资料采用χ2检验,通过Pearson相关性分析相关因素。P<0.05为有统计学差异。
2.结果
2.1 研究对象中不同评估总得分的构成比
1677例研究对象中,评估总得分<80分者1381例,占比82.35%;评估总得分≥80分者296例,占比17.65%。
2.2 评估总分与年龄、体重的相关性
经过pearson相关性分析可知,评估总得分与年龄、体重无相关性,数据资料差异无统计学意义,(P>0.05),见表1。
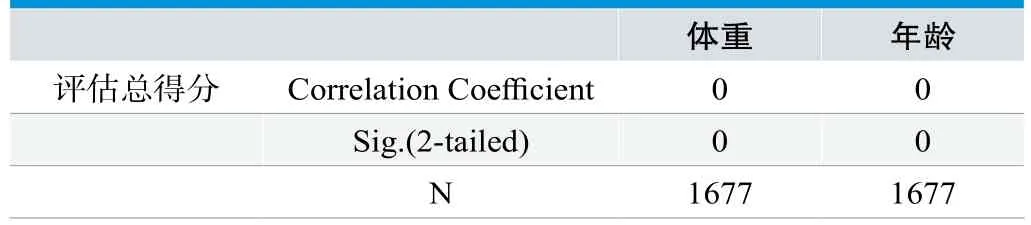
表1.评估总分与年龄、体重的相关性
2.3 不同哺喂方式下的产妇盆底筛查评估总得分情况
结果显示,不同哺喂方式的三组产妇,在评估总得分上无明显差异(P>0.05),见表2。

表2.不同哺喂方式下的产妇盆底筛查评估总得分情况
2.4 不同腹肌参与度分组条件下,评估总得分的比较
结果显示,两组的评估总得分无明显差异,可初步判定腹肌参与度高低与评估总得分无关,见表3。

表3.不同腹肌参与度分组条件下,评估总得分的比较
3.讨论
盆底肌肉群、筋膜、韧带及其神经构成复杂的盆底支持系统,在维持盆腔脏器正常解剖位置及生理功能上发挥重要作用。盆底肌纤维分为Ⅰ类肌(属于盆腹腔支持系统,慢收缩纤维,收缩时间长且持久,不易疲劳)和Ⅱ类肌(属于盆腹腔运动系统,快收缩纤维,收缩快速而短暂,易疲劳)。盆底肌中的深层肌大多为Ⅰ类肌纤维,对维持盆底的支撑功能起重要作用。盆底肌的浅层肌中含Ⅱ类肌纤维较多,在控尿、控便及性功能中发挥重要作用。盆底功能障碍是各种病因导致的盆底支持薄弱,进而盆腔脏器移位,连锁引发其他盆腔器官的位置和功能异常。已知的盆底功能障碍性疾病的首要危险因素为妊娠和分娩。肌肉、韧带、筋膜的被动过度牵拉、血管活性肠肽能神经纤维及神经肽Y能神经纤维末梢分布减少,都可能参与了盆底功能障碍性疾病的发生发展[1]。盆底功能障碍性疾病影响妇女身心健康和生活质量,且在不断增长的老年女性群体中患病率不断增长,会带来严峻的公共卫生考验[2]。因此,产后行盆底功能检测及盆底康复治疗是十分必要的。
分娩是造成女性盆底肌功能异常的主要原因之一,临床关于产后盆底肌功能康复治疗的研究也较多,比如产后盆底肌功能障碍者可通过生物刺激反馈仪、盆底肌康复训练,经过上述治疗可帮助产妇改善阴道肌张力,提高性生活质量,改善夜尿频次[3]。部分产妇在产后可因为盆底肌功能障碍出现产后压力性尿失禁,针对此类产妇临床通过盆底康复治疗仪、提肛肌收缩运动、阴道哑铃训练等综合康复训练,依靠综合康复对改善产妇盆底肌肉最大肌电压、盆底肌持续收缩60s肌电压等都具有较好效果[4]。临床关于产妇盆底肌功能障碍康复治疗的研究较多,而关于盆底功能筛查评估以及与产妇一般资料相关性的研究较少,明确可能的影响因素,有利于尽早采取预防干预措施,降低产妇盆底肌功能障碍发生率。
按照目前临床对产后妇女盆底肌功能障碍的可能作用机制分析,盆底功能障碍性疾病的发病过程首先表现为受损细胞的生化改变,继而细胞电生理特性变化,然后组织生物力学发生改变,引起盆腹动力学变化,再到盆腔脏器出现病理解剖学变化,影响生理功能及出现一系列临床症状。盆底筛查主要过程是将盆底表面肌电分析及生物反馈训练系统仪配套探头放置于患者阴道内并实现采集、描记盆底肌表面肌电图,评估盆底肌肉收缩和舒张功能[5],精确客观的检测评估盆底肌肉的肌力情况和各类型肌纤维的功能,是目前临床上常用的早期评估工具。对结果进行分析,医师还可以指导制定个体化康复治疗计划,且在康复过程中通过电生理指标的变化可评价康复的效果。放置的阴道肌电探头和腹部表面电极,还可以同时检测盆底肌肉和腹部肌肉收缩的曲线图,判断盆腹部肌肉收缩的协调性、反映腹肌肌电信号和盆底肌肌电信号是否存在相关性,临床上用腹肌参与度这个医学参数来表示。腹肌参与度越大,结果可信度越差。盆底筛查结果中的评估总得分为分析报告的首要关注点,由前静息阶段、快肌纤维阶段、慢肌纤维阶段、耐力测试阶段、后静息阶段共5项分项得分相加构成。本院采用的是盆底表面肌电分析及生物反馈训练系统仪进行盆底筛查,评判标准为:100分为满分,≥80分基本正常,60~80分时存在一定的问题,<60分时存在严重问题。研究纳入了1677例研究对象,评估总得分<80分者1381例,占比82.35%;评估总得分≥80分者296例,占比17.65%。虽然评估总得分的高低不能完全代表盆底肌肌力情况,但评估总得分是侧面反映盆底肌肌力的重要指标,该结果表明调查人群中绝大部分评估总得分结果未达理想标准。以往研究表明,盆底功能障碍的影响因素有年龄、肥胖、妊娠、新生儿体重、分娩次数、分娩方式等,并有较多的研究证实年龄较大妇女、肥胖妇女、多次妊娠经历、较大体重新生儿、多次分娩史与阴道分娩方式等均可增加产后妇女盆底功能障碍发病风险,引起产妇可能出现阴道松弛,脱垂或者压力性尿失禁等,并指出对合并上述因素的产妇应在产后加强盆底功能障碍的预防处理。
鉴于当前很少有研究探讨评估总得分与临床因素之间的相关性。本文研究结果显示,盆底筛查评估总得分与年龄、体重不相关,即产妇的年龄、产妇体重不会对盆底肌功能障碍产生影响,这一研究结果与已有研究结论存在一定差异,分析可能是由于我们的研究人群年龄位于18~46岁,整体样本量并不是很多,且高龄、肥胖的人数较少,不能完全代表总体的水平,因而干扰研究结果,使得本次结果可能存在局限性。有研究表明[6],母乳喂养能在一定程度上调节产妇雌激素水平,继而对盆底功能障碍有一定的一级预防作用。本文研究结果表明,按喂养方式分成的三组产妇,在利用盆底表面肌电分析及生物反馈训练系统仪实施盆底筛查评估总分及总得分合格率上无明显差异,提示不同喂养方式对产妇产后盆底肌功能障碍的影响不具有差异性,这一结果与现有部分研究结论也有不同,我们虽未得出阳性结果,可能与样本量有限、追踪时限较短有关,且盆底筛查评估总得分只是反映盆底肌功能状态的一个侧面指标,提示今后需要更加细致的研究来发掘喂养方式对于盆底功能影响的机制,进一步分析喂养方式对产妇产后盆底肌功能康复的影响。从研究结果还可以看出,不同腹肌参与度对评估总得分的影响无明显差异,腹肌参与度虽对结果可靠性有所干扰,但并未表现出与评估总得分变化的相关性,评判盆底筛查结果时,应综合评价评估总得分与腹肌参与度这两项内容。本文的研究还存在未将分娩方式、孕产次、会阴侧切与否纳为研究因素的不足,因而在后续研究中,还需要修正本次研究的不足,即若能扩大样本量、纳入更多研究因素、跟踪随访更长时间,将能更加客观揭示盆底肌功能状态与相关因素的联系,为个体化进行盆底功能筛查乃至预防、治疗盆底功能障碍性疾病提供线索,实现对产妇产后盆底肌功能筛查、诊治、预防的一体化。
——以生物反馈实验室建设为例

