早期俯卧位通气联合营养支持在儿童急性呼吸窘迫综合征中的应用
林亚芬 郭秀林 庄江兰
泉州市儿童医院重症医学科 福建泉州 362000
急性呼吸窘迫综合征(Acute respiratory distress syndrome,ARDS)是指由肺泡充盈引起的广泛急性炎症性肺损伤[1],流行病学数据显示[2],儿童ARDS 发病率为3.5/10 万,病死率高达33.7%,若不予以及时有效的干预措施,易对患儿的生命安全造成严重威胁。目前俯卧位通气(Prone position ventilation,PPV)已经成为多项指南推荐的ARDS 有效辅助治疗措施,对促进萎陷肺组织的复张、改善氧合具有显著效果[3,4]。而营养支持对调控患儿免疫功能、缩短机械通气时间具有良好效果[5]。但目前关于PPV 的实施时机和时长仍存在一定的争议[6,7]。本研究主要探讨早期PPV 联合营养支持在儿童ARDS 中的应用效果,具体报道如下。
1 资料与方法
1.1 一般资料
选取2019年1月~2021年3月期间本院收治的ARDS 患儿75 例。随机分为观察组(37 例)和对照组(38 例),两组患儿均予以营养支持、机械通气等常规护理干预。观察组男22 例,女15 例;年龄6 个月~12岁,平均(7.56±1.30)岁。对照组男24 例,女14 例;年龄5 个月~13岁,平均(7.58±1.31)岁;APACHE II 评分平均(21.54±2.12)分。两组性别、年龄、APACHE II 评分等一般资料比较,差异无显著性(P>0.05)。
纳入标准:符合2012年柏林ARDS 标准和2015年版的国内儿童急性呼吸窘迫综合征:儿童急性肺损伤会议共识中的相关内容[8,9];入院时氧合指数(PaO2/FiO2)≤100mmHg,呼气末正压(PPEP)≥5cmH2O,吸入氧浓度(FiO2)≥60%;因低氧血症而行气管插管机械通气;符合PPV 适应证;血流动力学稳定;患儿家长或法定监护人同意参与此项研究且签署知情同意书者。排除标准:颅内高压、气胸者;PPV 禁忌证者;食管溃疡、食管癌等肠内营养支持禁忌证者;血流动力学严重不稳定者;其他原因所致的大咯血、肺水肿者。
1.2 方法
两组患儿均予以营养支持、机械通气等常规护理干预。(1)营养支持方式均按照中华医学会重症医学分会推荐的常规方式进行,具体为:根据患儿胃残余量调节肠内营养,每3h 对患儿胃内容物进行一次回抽,若残余量30%以内,补足奶量;残余量30%以上,则暂停鼻饲一次;每次输注前后采用5~10ml 温水脉冲式冲洗管道,防止管道堵塞。(2)机械通气:采用德尔格V300 呼吸机,通气模式为压力控制通气(PC-SIMV),采用肺保护性通气策略,即潮气量≤6 ml/kg,呼吸频率根据年龄段调节,FiO260%~95%,血氧饱和度90%以上,PPEP5~12cmH2O,维持气道平台压≤30mmHg,根据患儿血气分析结果和氧合指数调整参数,在护理过程中应保持患儿呼吸道通畅,可采用吸氧、雾化给药等方式。对照组使用呼吸机24h 后进行PPV,观察组在使用呼吸机6h 后进行PPV,通气后遵医嘱予以镇静药物,通气过程中为避免气管导管受到压迫,可将患儿头偏向一侧,以避免受压。
1.3 观察指标
对比两组患儿干预后的PaO2/FiO2、PEEP、气道平台压、平均动脉压(Mean arterial pressure,MAP)、中心静脉压(Central venous pressure,CVP)水平;记录两组机械通气时间、治愈率和并发症发生情况。
1.4 统计学方法
2 结果
2.1 两组干预后呼吸指标对比 见表1
表1 两组干预后呼吸指标对比(,分)

表1 两组干预后呼吸指标对比(,分)
2.2 两组干预后血流动力学指标对比 见表2
表2 两组干预后血流动力学指标对比(,分)
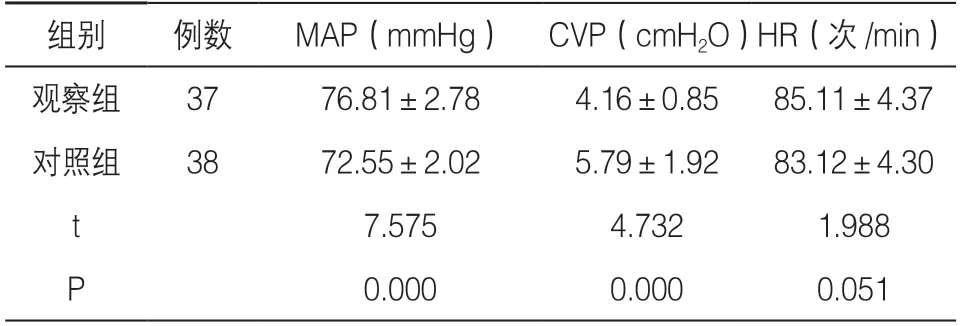
表2 两组干预后血流动力学指标对比(,分)
2.3 两组机械通气时间和治愈率对比 见表3
表3 两组机械通气时间和治愈率对比 [,n(%)]
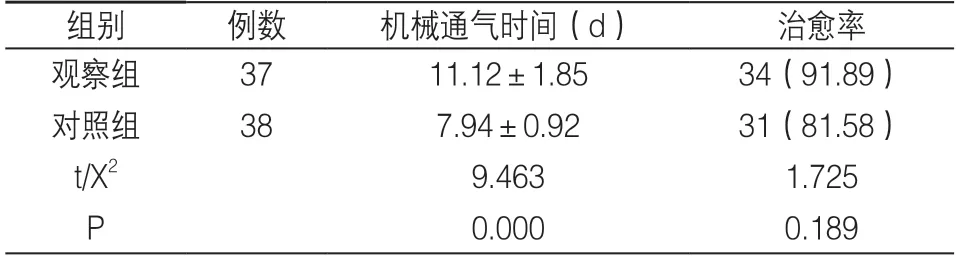
表3 两组机械通气时间和治愈率对比 [,n(%)]
2.4 两组并发症发生情况对比
观察组患儿发生皮肤压力性损伤2 例,误吸1 例,总发生率为8.11%;对照组患儿发生3 例皮肤压力性损伤,总发生率为7.89%。两组并发症发生率比较,差异无显著性(P>0.05)。
3 讨论
由于儿童的免疫系统尚未发育完全,对外界的疾病抵抗力较差,发生ARDS 的概率较大[10]。ARDS患儿发病时多表现为顽固性低氧、呼吸困难等症状,导致患儿不能进行有效地氧气交换,若不予以及时有效的干预措施,容易威胁患儿生命安全[11,12]。临床治疗多采用抗感染、营养支持、纠正电解质平衡、机械通气等对症支持措施,其中机械通气对快速改善ARDS 患儿缺氧症状具有显著效果,但有研究指出,传统的机械通气容易因为肺内气体分布不均匀,进而造成肺泡过度膨胀,出现肺组织二次损伤[13],因此采取良好的护理干预具有重要意义。PPV 是指通过改变患儿体位以尽早改善其肺部病变的不均一性和肺间质水肿,有助于促进肺复张[14]。既往研究指出[15,16],ARDS 患者行PPV 通气治疗,对降低呼吸衰竭发生率、缩短ICU 住院时间等具有显著效果,但PPV 开始时间是否能够有效更好地改善低氧血症症状,目前仍未有统一标准。
本研究通过比较早期PPV 和常规PPV 在ARDS患儿中的应用效果,结果显示,观察组干预后PaO2/FiO2水平明显高于对照组,PEEP、气道平台压、CVP 水平明显低于对照组,MAP 要高于对照组,机械通气时间明显短于对照组,并且两组心率、并发症发生情况比较,差异无显著性,提示与常规PPV相比较,早期PPV 更加有助于纠正患儿的顽固性低氧血症,改善其氧合指数,对患儿的心率和并发症发生率影响并不明显,分析原因可能是ARDS 患儿进行机械通气后容易因肺泡的反复扩张和塌陷产生剪切伤,导致气道平台压的升高,一定程度上增加了呼吸机相关肺损伤的发生风险,不利于患儿恢复,而采用早期PPV 能够通过及早地重新开放塌陷的肺泡,进而提高通气血流,减少气道阻力和痰液引流,进而加快肺容量的增加和全肺通气的改善[17,18];同时通过早期PPV 后能够改善肺顺应性,提高动脉氧分压。有研究指出[19],对ARDS 患儿尽早使用PPV,能够降低患儿翻身过程中引起的相关导管意外脱出风险,对降低护理不良事件发生率具有显著效果。
综上所述,早期PPV 联合营养支持在儿童ARDS 中的应用效果良好,可进一步改善患儿氧合指数和氧分压,降低气道平台压,有助于减轻肺损伤,不会增加并发症发生率。

