全身麻醉喉罩通气在俯卧位胸腰椎骨折内固定手术中的应用研究*
桂新星,刘 荣,王敏华,艾金莲,肖金辉
解放军联勤保障部队第908医院鹰潭医疗区麻醉科,江西鹰潭 335000
胸腰椎骨折为脊柱外科常见的骨折类型,约占全身骨折的5%~10%,多由车祸伤、外界暴力、骨质疏松等所致[1-2]。当前,全身麻醉(简称全麻)俯卧位下行椎弓根钉棒系统复位内固定术是治疗胸腰椎骨折的常用方法,在进行气道管理的过程中,虽然气管插管可保证全麻状态下的呼吸道通畅,但在进行插管、拔管操作时对气道刺激较强,可引起反射性心率(HR)增快、收缩压(SBP)升高,造成血流动力学波动大,影响重要脏器灌注、内环境稳定,增加手术风险[3-4]。喉罩为声门上工具,置入时对气管刺激小、对呼吸道黏膜损伤小、对血流动力学影响小,符合“微创麻醉”理念,现已广泛应用于全麻仰卧位下腹腔镜手术、动脉瘤介入术中[5],但关于喉罩通气应用于俯卧位等特殊体位时的通气质量尚未见大样本报道。本研究主要探讨全麻喉罩通气使用于俯卧位胸腰椎骨折内固定手术中的价值。
1 资料与方法
1.1一般资料 收集2017年2月至2020年3月本院收治的95例全麻俯卧位下行胸腰椎骨折内固定术的患者。纳入标准:(1)术前经X线、CT、MRI检查证实,且符合《临床脊柱外科学》[6]中有关胸腰椎骨折的诊断标准;(2)存在明显功能障碍、腰部活动受限;(3)美国麻醉医师协会(ASA)分级为Ⅰ~Ⅱ级。排除标准:(1)合并脊柱肿瘤、严重骨质疏松者;(2)合并重要脏器功能异常、凝血功能障碍、腰部感染者;(3)有颈部疾病或活动障碍者;(4)咽部解剖结构异常、气道结构异常、张口度异常者;(5)肥胖及有胃肠胀气者。按照气道管理方式不同分为喉罩通气组(L组)48例、气管插管通气组(T组)47例。L组中男31例,女17例;年龄35~78岁,平均(63.54±4.71)岁;体质量60~80 kg,平均(65.42±6.14)kg;骨折损伤部位:T1118例、T1216例、L18例、L26例;ASA分级:Ⅰ级30例、Ⅱ级18例。T组中男30例,女17例;年龄35~77岁,平均(63.61±4.73)岁;体质量61~79 kg,平均(65.50±6.17)kg;骨折损伤部位:T1117例、T1215例、L19例、L26例;ASA分级:Ⅰ级29例、Ⅱ级18例。两组一般资料比较差异均无统计学意义(P>0.05)。本研究经本院医学伦理委员会批准,患者均知情同意。
1.2方法 入室后常规监测心电图、HR、SBP、脉搏血氧饱和度(SpO2)、呼气末二氧化碳分压(PetCO2)等。麻醉前静脉注射戊乙奎醚0.50 mg,麻醉诱导:诱导期面罩加压持续机械通气,L组加注咪达唑仑2 mg、舒芬太尼15 μg、丙泊酚50~80 mg、顺苯磺酸阿曲库铵7~10 mg,肌松后置入i-gel喉罩;T组给予咪达唑仑2 mg、舒芬太尼20 μg,丙泊酚100~120 mg、顺苯磺酸阿曲库铵10~15 mg,诱导后插入气管插管。确认L组、T组喉罩、气管插管位置正确后,翻身,将体位改为俯卧位,头向一侧偏转<30°,并安置于凝胶马蹄垫上。体位调整好后再次对喉罩、气管插管位置进行确认,并继续行机械通气。麻醉维持:两组术中持续泵注丙泊酚、瑞芬太尼、右美托咪定,必要时复合吸入1.00%~2.00%的七氟醚,间断追加顺苯磺酸阿曲铵。
1.3观察指标 (1)麻醉效果:记录两组手术时间、插管至切皮时间、苏醒时间、拔管时间、术中出血量等指标。(2)血流动力学:监测两组全麻诱导后气管插管/喉罩前(T0)、插管/罩即刻(T1)、插管/罩后1 min(T2)、插管/罩后5 min(T3)、术后恢复室拔管/罩(T4)时刻HR、SBP、SpO2等指标的变化情况。(3)通气效果:分别于面罩通气时、插管后仰卧位和俯卧位时,采用呼吸机压力机监测气道压,以喉罩套囊或导管囊压作为气道封密压。(4)不良反应:包括喉痉挛、呛咳、反流误吸、体动、口腔黏膜损伤、恶心呕吐、咽喉不适等。

2 结 果
2.1两组麻醉效果比较 两组手术时间、插管至切皮时间、术中出血量比较差异均无统计学意义(P>0.05);L组苏醒时间、拔管时间均短于T组(P<0.05)。见表1。

表1 两组麻醉效果比较
2.2两组血流动力学比较 T1、T2、T3、T4时,L组HR低于T组(P<0.05);T1、T2、T4时,L组SBP低于T组(P<0.05);两组各时间点SpO2比较,差异均无统计学意义(P>0.05),且两组均未见缺氧、低氧血症发生。见表2。
2.3两组通气效果比较 L组俯卧位后,气道密封压下降(P<0.05),俯卧位即时PetCO2升高(P<0.05),但拔出喉罩前与仰卧位时PetCO2比较差异无统计学意义(P>0.05),且术中最高气道通气压力低于气道密封压(P<0.05)。两组面罩通气气道压力,以及俯卧位、术中通气最高气道压力比较,差异均无统计学意义(P>0.05);L组俯卧位即时PetCO2高于T组(P<0.05),但两组拔出喉罩前PetCO2差异无统计学意义(P>0.05)。见表3。
2.4两组不良反应比较 L组不良反应总发生率为8.33%,低于T组的29.79%(P<0.05)。见表4。

表2 两组血流动力学比较

表3 两组通气效果比较
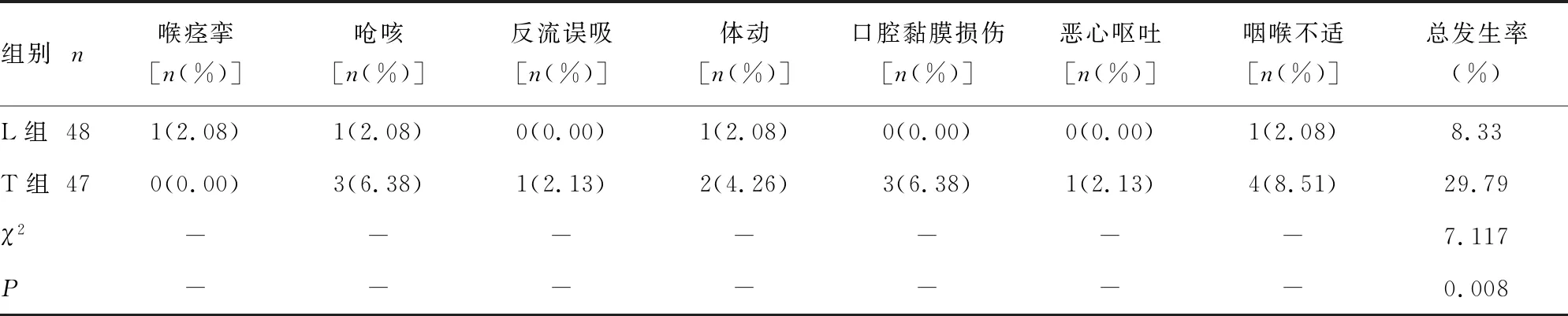
表4 两组不良反应比较
3 讨 论
全麻俯卧位下行椎弓根钉棒系统复位内固定术可充分纠正后凸畸形、尽快恢复椎体高度、实现三柱固定,是当前治疗胸腰椎骨折的常用术式[7]。在气道管理中传统采用的气管插管操作较为烦琐,插管时对喉部、气管的刺激可引起较为强烈的应激反应,尤其在麻醉维持中,由于气管导管持续在气道内,会刺激气道内壁上丰富的感受器,故而需较大的麻醉深度才可维持血流动力学稳定,但常不能使患者及时苏醒[8-9]。
喉罩是一种新型的通气道,无须暴露声门,不接触声带,不会造成声带和气管机械损伤[10]。且i-gel喉罩采用双管结构,增加了一根引流管,可经该引流管置入胃管,以此发挥胃肠道引流、胃减压的作用,避免胃酸反流、肺部误吸的风险[11]。本研究结果显示,L组苏醒时间、拔管时间短于T组(P<0.05),且L组不良反应总发生率为8.33%,低于T组的29.79%(P<0.05)。已有研究证实,相较于气管插管,喉罩通气对机体刺激较小,患者耐受性强,肌松药物给药剂量少,能够加快苏醒,缩短复苏时间,并加快恢复自主呼吸,提升麻醉效果,且对咽喉、气道的刺激反应小,可降低术后咽喉部不良反应发生风险[12-13]。这与本研究结果基本一致。
有报道显示,全麻诱导过程中气管插管后,人体的HR、SBP升高25%~50%,而喉罩置入引起的HR、SBP波动不超过10%[14]。本研究结果显示:T1、T2、T3、T4时,L组HR低于T组(P<0.05);T1、T2、T4时,L组SBP低于T组(P<0.05);两组各时间点SpO2比较,差异均无统计学意义(P>0.05),表明喉罩通气有利于维持患者血流动力学稳定。分析其原因为相较于全麻下气管插管,喉罩并不与气管接触,因而不会对喉部、气管造成损伤,引起的应激反应小,更能维持循环稳定,降低心肌消耗,减少因肾上腺素、皮质醇等升高引起的HR、SBP加快等应激症。
俯卧位时因胸腹受压,胸廓、肺顺应性降低,气道压力增高,使全麻胸腰椎骨折内固定手术患者通换气功能受到影响。同时,在俯卧位等特殊体位下使用喉罩时最为棘手的问题是随着体位的变动,喉罩发生位移,导致喉罩与咽喉腔密封不良。本研究结果显示,俯卧位后,L组气道密封压下降,仰卧位即时PetCO2升高,这主要与翻身时脱管脱氧及重新调整喉罩通气管位置时短暂的无通气状态有关,但期间无缺氧、CO2蓄积现象发生,且期间SpO2保持在98%以上,手术结束时恢复至平卧位水平。这结果表明,全麻喉罩通气可获得良好的通气效果,且安全、可靠。其原因考虑为:在进行气道管理的过程中,仰卧位插入喉罩,然后翻身成俯卧位手术时采用脱管技术。已有研究证实,潮气量呼吸预给氧3 min的全麻诱导期无通气安全时限约为7 min[15],因在脱管前已进行较长时间的纯氧控制呼吸,在翻身时将脱管时间控制于1~2 min,期间SpO2≥98%,PetCO2≤47 mm Hg,安全、可靠。此外,i-gel喉罩由柔软凝胶材料制成的罩体、通气管构成,放置时罩体可随口咽部解剖变化而改变外形,不仅易于插入,而且可获得良好的气道密封性;且通气管的弯曲度设计符合口咽喉部的生理解剖曲度,置入后,罩体可与喉周组织呈“镜像”吻合,形成解剖学密封。有研究证实,俯卧位时使用喉罩通气是安全、可行的,且相较于气管插管,在体位变化、通气质量下降时,喉罩更易于通过不断地调整患者头颈部位置而改善通气质量,因而更易于气道的管理,与本研究结果基本类似[16]。本研究的局限性在于未纳入肥胖、困难气道患者,而喉罩在此类患者中是否具有同样的通气效果,仍需进一步探讨。
综上所述,全麻喉罩通气使用于俯卧位胸腰椎骨折内固定术中,有利于维持患者血流动力学稳定,缩短苏醒时间及拔管时间,且通气效果佳,并发症少,值得推广及应用。

