多科室协作模式与传统会诊模式治疗老年髋部骨折的对比分析
王国强,马 斌,乔绍文
(包头市第四医院创伤运动医学科,内蒙古 包头 014030)
我国已经进入人口老龄化社会,老年髋部骨折日益增多,严重威胁患者的生命安全,甚至被称为“人生最后一次骨折”。老年髋部骨折患者,常合并多种内科疾患,围手术期面临严重挑战[1]。基于该类骨折的多发性、治疗的复杂性,目前我国部分医院已经开展了多科室协作,甚至专门成立老年骨折病区[2],但尚未形成治疗指南和规范。我院自2016年7月开始成立老年髋部骨折病房,采用多科室协作模式治疗老年髋部骨折,与传统会诊模式相比较,观察48 h内手术率、住院时间及围手术期并发症等。现将结果报告如下。
1 对象与方法
1.1对象 选取2015年1月-2018年6月我院收治的老年髋部骨折患者179例进行回顾性研究,年龄65~91岁,平均年龄77.9岁;女性116例(64.8 %),男性63例(35.2 %)。纳入标准:(1)年龄≥65岁;(2)低能量损伤所致股骨粗隆间骨折或股骨颈骨折,股骨粗隆间骨折采用股骨近端髓内钉固定治疗,股骨颈骨折采取人工股骨头置换术治疗;(3)受伤至就诊时间<3周。排除标准:(1)骨折至住院时间>3周的陈旧性骨折;(2)伴有严重认知功能障碍,不能建立良好语言沟通;(3)高能量损伤;(3)合并肿瘤等病理性骨折。自2015年1月至2016年6月诊治的86例患者围手术期采用传统会诊模式(对照组),自2016年7月-2018年6月诊治的93例患者围手术期采用多学科协助模式(观察组)。两组患者在性别、骨折类型方面具有可比性(P>0.05)。
1.2方法 对照组患者收住创伤骨科进行入院评估,若术前检查或询问既往病史,发现伴基础性疾病,请相应科室医师进行会诊并给予对应治疗,然后再请相应科室会诊评估。如病情复杂而影响手术安全,转相应科室治疗,待基础性疾病平稳后转回骨科手术治疗。观察组患者会诊由创伤骨科、心内科、呼吸科、内分泌科、康复科、麻醉科医师及护士组成。患者入住老年骨折病房后,优化术前检查流程,统筹安排各项检查时间。具体内容包括:(1)优化术前检查项目,完成必需的评估心肺功能等初次检查,治疗团队共同讨论检查结果,决定是否需要进一步完善评估,有效排除不必要的初次检查项目;(2)患者入院前,内科及麻醉科医生快速对伴有基础性疾病的患者进行综合评价,处理紧急情况,个性化制定相应治疗方案,调整患者身体至最佳耐受手术状态;(3)患者入院后,骨科和内科医生共同管理,避免反复会诊及转科;(4)康复医师制定围手术期康复计划,全程介入指导患者;(5)骨科及手术室着重于手术准备及实施;(6)护士指导患者戒烟戒酒,鼓励高蛋白饮食,术后清醒即进水以降低血液黏稠度等。
1.3观察指标 比较两组患者平均住院时间、术前等待时间、手术率以及48 h内手术率。
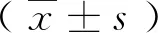
2 结果
2.1两组患者一般临床资料比较 观察组患者年龄大于对照组(P<0.05);观察组患者手术率与对照组相比,差异无统计学意义(P>0.05);观察组患者住院时间低于对照组(P<0.05),见表1。
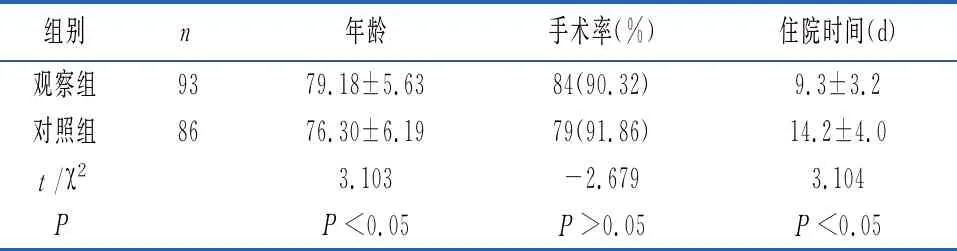
表1 两组患者一般临床资料比较
2.2两组手术患者一般临床资料比较 观察组患者手术治疗老年髋部骨折84例,对照组手术治疗79例。观察组入院至手术平均时间短于对照组缩,差异有统计学意义(P<0.05);两组患者住院48 h内手术率比较差异有统计学意义(P<0.05);两组患者平均住院时间比较差异有统计学意义(P<0.05),见表2。
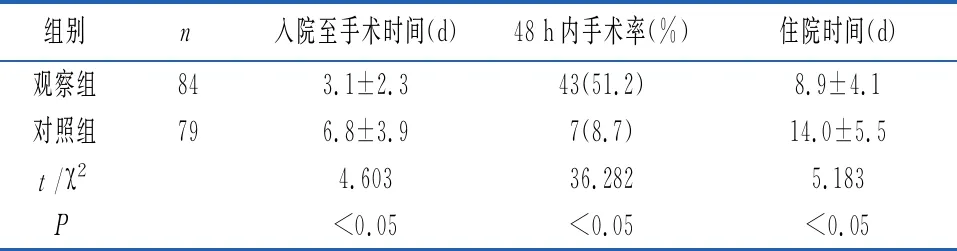
表2 两组手术患者一般临床资料比较
2.3两组手术患者并发症比较 两组接受手术治疗的患者中,观察组患者术后并发症发生率低于对照组P<0.05),见表3。

表3 两组手术患者并发症比较
3 讨论
全球老年髋部骨折患者呈明显上升趋势,预计从1990年的126万例/年,将增加到2050年的450万例/年[3]。老年人常合并多种慢性全身系统性疾病,受伤后以髋部骨折作为第一诊断,通常收治于创伤骨科。受业务知识的限制,骨科医师很难独自完成该类患者的综合性诊治,术前常需要专科医师多次会诊,对其基础疾病进行干预[4]。这种以骨科医生主管,其他科室被动会诊的传统治疗模式,易产生过多的辅助检查,患者术前等待时间延长,一些患者因此失去了最佳手术时机,增加致残率和病死率,造成较高的医疗费用和社会负担。为了解决这一严重的健康问题,有效提高治疗效率,采用多科室协作模式治疗老年髋部骨折,可提高患者接受手术治疗机会,降低围手术期并发症,提高生存率[5]。
3.1多科室协作模式的优势 多科室协作模式是一种治疗方法的统筹安排和治疗理念的转变。老年髋部骨折既非急诊手术也非择期手术,但要求在保证安全的前提下,尽快安排手术治疗,目标时间是48 h内完成[6]。本组中由创伤骨科主导的多科室协作,患者入院后即着手筛查基础性疾病,根据其对手术治疗造成的风险不同,采取不同应对措施。对高风险基础性疾病,24 h内针对性地治疗,力求患者保持创伤后最佳身体状态,48 h内手术率由8.7 %提升51.2 %。对低风险基础性疾病,术后逐步、缓慢调整,以免术前增加辅助检查而拖延手术时间。虽然住院时间由多种因素决定,但是多科室协作模式可有效减少住院时间[7]。本研究采取多科室协作模式后,住院时间由14.0 d缩短至8.9 d,与上述研究得出类似结果。多科室协作模式全方位、综合性为患者提供更加合理化诊疗,充分节约了时间成本,有效降低了围手术期风险[8]。
3.2多科室协作模式需要制度上的保障 传统会诊模式治疗老年髋部骨折患者,采取时间次序会诊进行围手术期管理,治疗上存在一定“被动性”。多科室协作模式化“被动”为“主动”,从患者入院开始,相关协作科室按照设置流程开始积极参与治疗,同时注重个体化,将治疗时间做了合理化调整,最大程度节约了时间成本,是诊疗流程优化的体现。这样的治疗模式需要行政科室,特别是医务科的支持。以创伤骨科为主导科室,成立专科病房,相关学科积极参与,并固定人员组成治疗团队。本研究采取上述模式,将术前等待时间由平均6.8 d缩短至3.1 d。有更好条件的医院,甚至成立专门的老年髋部骨折治疗单元,动用行政干预手段,患者入院,即开启绿色通道,辅助科室优先安排该类患者术前检查[9],更容易缩短术前等待时间及住院时间,提高治疗效率。
3.3 多科室协作模式需要不断优化 本研究参考相关文献后,2016年7月开始实施多科室协作模式管理老年髋部骨折,在实践中不断摸索并总结经验,动态优化流程。(1)本科室既往将口服阿司匹林的患者作为早期手术的禁忌证,通过和麻醉医生的积极沟通后,改变麻醉方式,已经不将其作为推迟手术的原因。(2)为了进一步减轻患者的疼痛,预防伴随的应激反应,入院后即对患肢进行区域神经阻滞,术中及术后采用多模式镇痛管理。(3)为了进一步促进患者术后康复,康复医师术前即与患者沟通,指导并督促其按照预先制定好的康复计划实施。(4)老年髋部骨折患者创伤后容易出现认知功能障碍,特别是术后更容易发生,术前需要内科医生及时识别、诊断,给予正确的处理[10]。(5)护士指导患者戒烟戒酒,禁食多油、辛辣食物,鼓励高蛋白、低脂饮食,术后清醒即摄入水,无不适反应则开始流质、半流质饮食,有助于减少术后并发症的发生。
本研究存在不足之处,这是一项回顾性研究,两组仅仅对比了围手术期参数和结果,缺乏患者的长期随访。然而,通过本研究发现,多科室协作模式在实施过程中不能一成不变,需不断发现问题,多科室协商解决,逐步优化流程;多科室协作模式可以缩短术前等待时间和住院时间,有效降低术后并发症,值得临床应用推广。

