双相障碍患者的未治疗期综述
任兴,张印南,李慧
双相障碍是指以既有躁狂或轻躁狂发作又有抑郁发作为特点的一类心境障碍。在一般人群中,双相障碍I型(BD-I)和BD-II的估计终生患病率分别为1.06%和1.57%[1]。患者多在青年时期发病,此后反复发作、迁延不愈,其慢性病程与高患病率和死亡率相关[2]。与抑郁障碍相比,双相障碍的临床表现及病程更为复杂,常被漏诊和误诊,使其治疗更加困难,预后也更差。不良的临床预后包括频繁的复发和住院、高自杀率和共病率、情绪不稳等,这些都与双相障碍患者未经正规治疗的时间长短相关。
未治疗疾病的持续时间(duration of untreated illness,DUI)是精神障碍从发病到首次接受正规治疗的时间间隔。它最初主要被用于研究精神分裂症,后来越来越多地扩展到情感障碍等疾病中[3-5],其中以双相障碍和抑郁障碍的相关研究最多。目前,为了更准确的定义双相障碍的未治疗期(duration of untreated bipolar disorder,DUB),DUB逐渐被推荐用来取代双相障碍患者中DUI的概念[6-8]。情感障碍未治疗期的研究近年在国外逐渐兴起,国内关于这方面的综述或实证研究都很少,本文对双相障碍的DUB进行综述。
1 DUB的概念
在这些研究中,DUB的概念并非完全一致。有的研究侧重于从首次发病到明确诊断的时间[9],有的侧重于发病到首次住院或任何治疗,有的将DUB定义为发病到开始予心境稳定剂治疗的时间[8]。而在更多的研究中,通常将DUB定义为首次情绪症状发作到进行适当的心境稳定治疗的时间[3,6-7,10-11]。适当的心境稳定治疗包括心境稳定剂,也包括某些稳定心境效果良好的非典型抗精神病药,它们的单用或联合治疗都是最新《加拿大抑郁和焦虑治疗网络/国际双相障碍学会双相障碍管理指南》(2018版)所推荐的[12]。另一方面,关于DUB长短的分界,目前并没有广泛接受的标准。双相障碍复杂的表现、病程和分型为此增加了难度。不同于精神分裂症的未治疗期——精神病性症状出现到正规抗精神病治疗的时间(duration of untreated psychosis,DUP),双相障碍DUB的评估和界定方法更加不成熟,需要被进一步研究。一项回顾性研究以伴精神症状的DUP 1年和双相障碍DUB 8年的中位数分别作为长短界定[11];而更多研究和我国精神病学协会专家委员会建议,将2年作为DUB长短的划分界限[3,8,10]。然而,无论如何定义DUB及其长短,双相障碍的未及时诊断和未及时治疗仍是目前临床较普遍的问题。
2 DUB的现状及影响因素
2.1 DUB的现状 不同患者DUB差异较大,有的可以在短时间内得到适当治疗,有的甚至终生未治疗。同时,影响DUB的因素很多,不同国家和地区、甚至是同一国家的不同研究也存在较大差异。表1为一些代表性研究,这些研究主要集中在欧洲发达国家,发展中国家开展较少,其中回顾性研究占大多数,样本量较少、亚型分布不均等问题较常见。
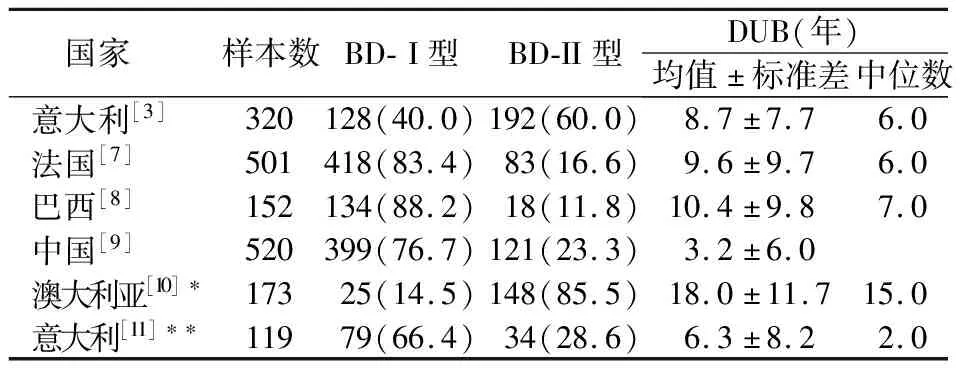
表1 近年各国一些研究的DUB情况(例数,%)
除表1外,其他一些研究也从不同角度调查了DUB情况。一项意大利的研究招募BD-I型115例、BD-II型186例、单相抑郁181例,发现DUB平均值为:BD-I型(6.76±5.34)年、BD-II型(8.1±6.0)年、单相抑郁(3.26±8.14)年[5]。一项研究入组伴有精神病性症状的双相障碍患者240例,发现其DUB平均值为(12.18±12.43)年,DUP平均值为(3.67±5.94)年[11]。一项对27项研究的综述筛选了9 415例双相障碍患者,发现其发病到首次进行医学管理(即诊断、治疗或入院,故部分包含DUB)之间的时间间隔约为5.8年[13]。
2.2 DUB的影响因素 DUB受诸多可能因素的影响,包括患者年龄、起病形式或分型、情感障碍家族史、精神卫生服务条件等。①发病年龄较早者DUB较长,长DUB组患者年龄更大[3,6-11]。年龄虽易受混杂因素的影响,但发病年龄较早很可能是长DUB的危险因素。②研究发现情感障碍家族史阳性与长DUB呈正相关[7-8],这很可能与患者及其家属的病耻感有关,他们观察到患类似疾病亲属的不良社会后果,从而试图掩盖病情、避免诊治。③在起病形式或分型方面,首发以轻躁狂表现者不易分辨,DUB往往较长;而因为起病急、易分辨,首发为躁狂发作或伴精神症状者DUB常较短[6];首发为抑郁症者DUB也较长,这与其起病较缓、早期误诊为抑郁症相关[7]。在类型差异上,BD-I型患者DUB显著短于BD-II型[6,8]。④在精神卫生服务条件方面,表现在城乡之间、时代更迭、发展程度等。与发达国家相比,发展中国家倾向有较长的DUB[5-7],可能是发展中国家精神卫生服务的结构和条件较差,有效的公共卫生途径欠缺,延误诊治。表1中澳大利亚的研究DUB较长,与其BD-II型样本占大多数、样本收集较早有关[10];而且,其重点在双相障碍的未诊断时间(DUBP),比DUB更长[13]。我国的DUB较低,这与其BD-I型患者占大多数,该研究为近期开展,样本主要来自大城市等关系密切[8]。
3 DUB对双相障碍临床疗效及预后的影响
越来越多研究发现,DUB长短与药物疗效及临床预后有一定关系。不同研究得出的结果虽非完全一致,但某些方面较为类似。较长的DUB对临床疗效及预后可能的不利影响,主要体现在以下方面:①病程:病程持续时间与DUB呈正相关,即较长DUB的患者明显有持续较长的慢性病程的倾向[3,8,10-11]。②发作情况:长DUB患者倾向有更短的间歇期、更多的躁狂或抑郁发作[6,10-11]及更低的完全缓解率[7]。因此,也较容易有更多的复诊或住院次数。③共病和自杀方面:长DUB患者倾向有更多的自杀行为、更多的自杀未遂人数和次数[3,6];并且,更倾向于共病其他障碍[3,7,10]。④情绪不稳趋势:长DUB患者可能有更强的情绪不稳趋势,如进展为快速循环、混合发作、药物诱发转躁等[3,6-7]。⑤用药情况:长DUB患者倾向有更多的药物治疗方案的变化[10],包括更频繁地使用抗精神病药[11]等。⑥社会功能方面:DUB的增加与维持就业时间缩短和感知社会支持量表评分显著下降相关[9],同时,长DUB也倾向于更低的功能总体评定量表得分[11]。
药物治疗作为治疗双相障碍的基础,在解释锂盐、丙戊酸盐和某些抗精神病药对双相障碍的有效性方面,都被发现会影响神经营养因子、神经发生、细胞凋亡、炎症通路和氧化生物学等[14]。可以推测,DUB对疗效及预后方面的影响在机制上也类似,可能是不同长短DUB的不同神经生物学等改变,影响了临床后果。
4 DUB的神经生物学机制
研究发现,双相障碍可能有着某些特定的神经生物学改变。在神经认知方面,随病情进展逐渐加重,记忆力、注意力、执行能力等受损;神经生化方面,炎性因子改变、氧化应激因子递增、脑源性神经营养因子递减等;神经影像方面,前额叶皮质体积下降、脑室体积增加等改变[15]。
目前,精神分裂症的未治疗期对患者大脑结构和功能影响的研究已取得了一些成果,而双相障碍神经生物学方面研究本身较少,有关DUB与双相障碍神经生物学关系的研究更加缺乏。一项研究招募了80例首发情感或非情感性精神病患者,以DUP中位数18周分为长短两组,发现长DUP组总脑灰质体积下降明显,特别是在眶额区和顶叶区;以DUI中位数230周分为长短两组,发现长DUI组中,左侧胼胝体下回和右侧楔叶的灰质体积减小,这些区域仍位于额叶;同时长DUI组扣带回和右侧颞上回体积较大;在神经认知能力方面,DUI与言语记忆、视觉再现和暗示任务之间存在相关性[16]。
一项含21项研究的荟萃分析比较了660例双相障碍患者和770名健康对照者的灰质体积,发现左前扣带回和右侧额叶-岛叶灰质减少与双相障碍相关,但额叶-岛叶的异常在疾病早期并不明显[17]。对BD-I型患者的研究发现,相对于健康对照组,中期和晚期患者小脑白质密度显著性降低,而早期患者小脑白质密度无明显改变[18]。形态测量研究发现双相障碍患者侧脑室和第三脑室的增大在疾病开始时并不明显,通常在几次情绪发作后才出现;同时,在双相障碍的早期阶段进行适当和充分的治疗也许能防止疾病进展到晚期阶段——已发生实质上持续损害的阶段[19]。精神分裂症的研究表明,海马体积减少和脑室扩张可能发生在首次发病之前,而与此相反,有数据表明在双相障碍早期,大脑总体结构相对完整[20]。因此,缩短DUB这一潜在的可调控因子,对双相障碍患者早期识别和干预是有意义的。
5 DUB的早期识别和干预
缩短DUB,可以通过识别其前驱期症状。目前可靠的前驱期症状筛查量表仍缺乏,量表如普通行为问卷、儿童双相障碍行为检查清单、轻躁狂人格量表、32项轻躁狂症状清单的预测效度得到了纵向研究的检验[2]。在药物治疗方面,应注意谨慎选择种类及剂量,预防和控制不良反应,这对未来药物治疗的依从性很重要。心理社会干预方面,一项早期阶段的心理治疗证据图显示了这一领域的空白,大多数双相障碍的循证心理治疗仅用于较晚期的患者[21]。同时,对于早期阶段,特别是当诊断不完全确定的时候,应限制对疾病的强调,以一种更权衡利弊的方案有效地针对确定的症状,而不是将药物和基于疾病的心理治疗简单结合[22]。而在更早阶段(如高危人群),良好的心理健康教育和生活方式培养、提升和增强认知储备和应对能力、促进心智成熟也许是一条更可行的途径,这应属于更广义的缩短DUB的范畴,有待进一步探索。
6 总结
双相障碍是一类常见的精神疾病,临床分期已表明,高风险或首发期是一个需要特别积极和广泛干预的时期,这与疾病的暂时轨迹可以被改变的希望是一致的,及时治疗可能减少神经结构和神经认知功能的慢性改变、具有潜在的神经保护作用[23]。目前,在双相障碍DUB方面的研究仍较少且多为回顾性,样本量常较小,有的研究间并不一致,未来进行更多多中心、大样本、亚型分布均衡或针对特定亚型的研究、特别是前瞻性研究是十分必要的。总之,早期识别和干预,缩短DUB,是针对这类常见而复杂的疾病可以努力的一个方向。

