探讨川崎病和猩红热患儿血清降钙素原与氧化应激的相关性
王正红
摘 要:目的 探究川崎病、猩红热急性期患儿血清降钙素原与氧化应激的相关性。方法 采用回顾性研究,选取烟台市莱阳中心医院2019年10月~2020年10月收治的75例患儿的临床资料,分为三组:25例川崎病急性期患儿为川崎病组,猩红热患儿25例为猩红热组,同期健康者25例为对照组,75例患者均实施炎性指标检测,包括C反应蛋白、降钙素原,检测氧化应激指标,包括丙二醛、超氧化物歧化酶,分析血清降钙素原与氧化应激的相关性。结果 经统计,三组患者的C反应蛋白、降钙素原水平差异有统计学意义(P<0.05),其中川崎病组患儿的C反应蛋白、降钙素原水平显著高于猩红热组、对照组,猩红热组患儿的C反应蛋白、降钙素原水平高于对照组,差异均有统计学意义(P<0.05)。三组患者的超氧化物歧化酶、丙二醛水平比较,差异有统计学意义(P<0.05),其中川崎病组患儿超氧化物歧化酶低于对照组和猩红热组,丙二醛水平高于对照组和猩红热组,猩红热组患儿的氧化物歧化酶低于对照组,丙二醛水平高于对照组,差异均有统计学意义(P<0.05)。使用多因素回归分析,降钙素原与超氧化物歧化酶、丙二醛水平存在相关性,差异具有统计学意义(P<0.05)。结论 血清C反应蛋白、降钙素原水平可反映川崎病进展情况,且影响氧化应激指标,极易引起氧化应激反应。针对川崎病急性期患儿实施丙二醛、超氧化物歧化酶检测,结合实际情况制定治疗方案可预防氧化应激反应。
关键词:川崎病;急性期;猩红热;血清降钙素原;氧化应激;相关性
中图分类号:R543 文献标识码:A 文章编号:1009-8011(2022)-3-0183-03
小儿川崎病属于血管炎综合征,在发病以后影响全身中小型血管,引起血管炎病变,以全身中小血管炎为主要特征,极易引起冠状动脉扩张,增加脉瘤风险,对患儿身心健康产生严重威胁[1]。研究指出,川崎病急性期患儿在发病时伴随炎性反应,通过检测C反应蛋白、降钙素原等水平,可判断疾病发生与发展[2]。另外,川崎病急性期患儿在治疗过程中可能存在氧化应激反应,而炎性反应参与氧化应激反应。小儿猩红热的症状与川崎病相似,临床表现常有发热、咽峡炎、弥漫性皮疹、草莓舌、疹后褪皮等[3],常作为川崎病的鉴别诊断,而猩红热患儿急性期血清降钙素原与氧化应激的相关性研究少有报道。本文将以近年来2019年10月~2020年10月75例患者为研究对象,探究川崎病和猩红热急性期患儿血清降钙素原与氧化应激的相关性,详细如下。
1 资料与方法
1.1 一般资料
回顾分析2019年10月~2020年10月于烟台市莱阳中心医院就诊的75例患儿的临床资料,总共分为三组:25例川崎病急性期患儿为川崎病,猩红热患儿25例为猩红热组,同期健康者25例为对照组。川崎病组:男性14例,女性11例;年龄1~6岁,平均年龄(3.98±0.36)岁。猩红热组:男性12例,女性13例;年龄1~6岁,平均年龄(3.87±0.34)岁。对照组:男性13例,女性12例;年龄1~5岁,平均年龄(3.62±0.45)岁。三组患者年龄、性别比较,差异无统计学意义(P>0.05)。
1.2 纳排标准
纳入标准:①川崎病组以《川崎病诊断指南》[4]有关标准为依据,伴随持续性高热,身体多部位皮肤红斑,使用胸片、动态心电图等诊斷确诊疾病;②猩红热组患儿以《(WS282—2008)猩红热诊断标准》[2]里的诊断标准进行筛选,对照组体检健康;③资料齐全。
排除标准:①禁忌证;②药物过敏;③其他感染性疾病;④严重脏器疾病;⑤精神异常;⑥依从性差,不配合研究者。
1.3 方法
所有患儿在入院以后,检测炎性指标,包括C反应蛋白水平、降钙素原,并检测氧化应激指标,如丙二醛、超氧化物歧化酶。方法如下:晨起空腹,抽取患儿3 mL静脉血,使用酶联免疫吸附法检测[生产企业:贝克曼库尔特商贸中国有限公司,国食药监械(进)字2019第2400204号]严格依照操作说明书执行各项操作,超氧化物歧化酶使用黄嘌呤氧化酶法(生产企业:四川新健康成生物股份有限公司,川械注准 20202400028)进行检测。丙二醛使用硫代巴比妥酸比色法[生产企业:上海铭博生物科技有限公司,国食药监械(进)字2021第3464298号]进行检测,所有检测均由同一位检验科医师进行检测,并将检测结果告知患者。
1.4 观察指标
①对比三组患者的C反应蛋白水平、降钙素原水平;②比较三组患组的丙二醛、超氧化物歧化酶水平。③分析降钙素原与丙二醛、超氧化物歧化酶的相关性。
1.5 统计学分析
采用SPSS 22.0对数据进行统计分析。计量资料采用均值±标准差(x±s)表示,行t检验;计数资料采用[n(%)]表示,行χ2检验。P<0.05为差异有统计学意义。
2 结果
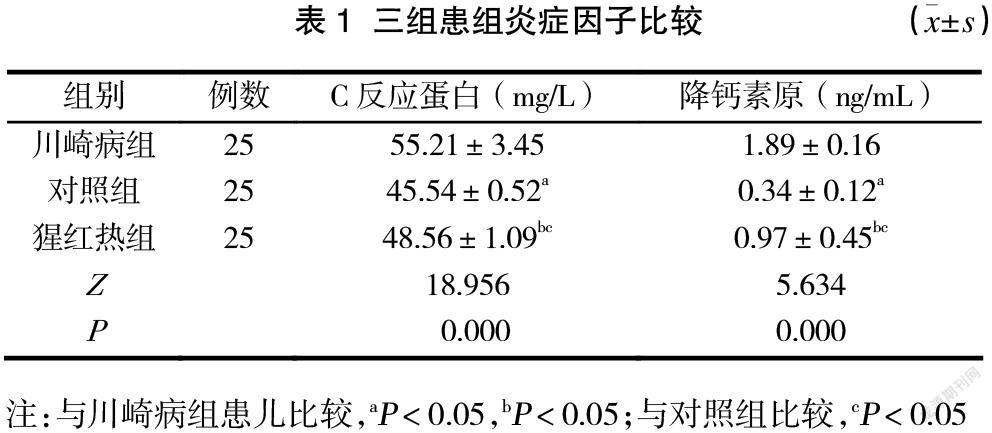
2.1 三组患者炎症因子比较
三组患者C反应蛋白、降钙素原水平比较,差异有统计学意义(P<0.05),其中川崎病组患儿的C反应蛋白、降钙素原水平高于猩红热组、对照组,差异具有统计学意义(P<0.05)。猩红热组患儿的C反应蛋白、降钙素原水平高于对照组,差异具有统计学意义(P<0.05)。见表1。
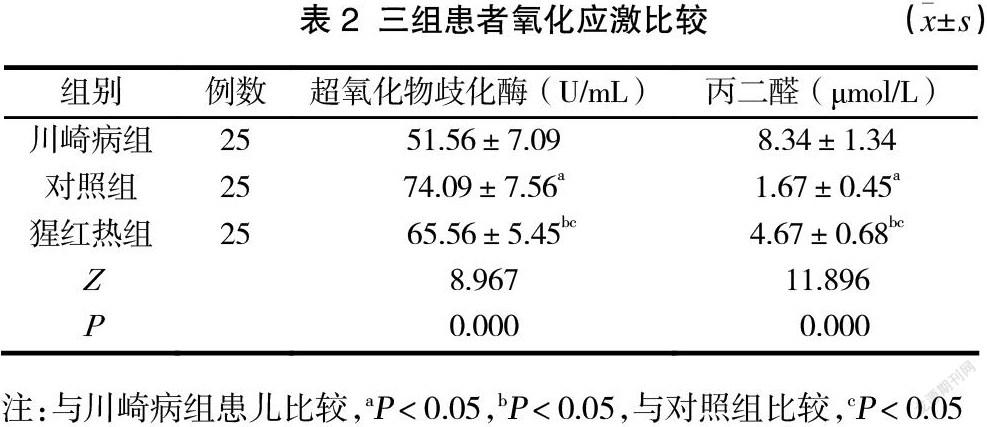
2.2 三组患者氧化应激比较
三组患者超氧化物歧化酶、丙二醛水平比较,差异显著(P<0.05),其中川崎病组患儿超氧化物歧化酶低于对照组和猩红热组,丙二醛水平高于对照组和猩红热组(P<0.05),猩红热组患儿的氧化物歧化酶低于对照组,丙二醛水平高于对照组,差异均具有统计学意义(P<0.05)。见表2。
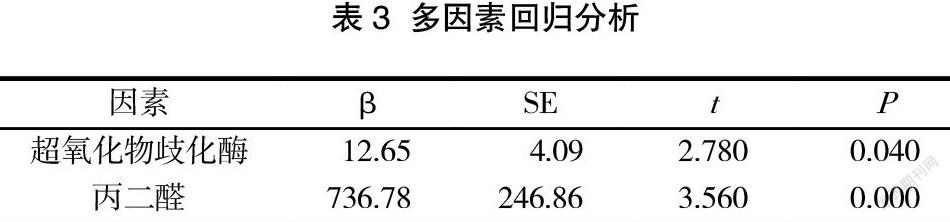
2.3 多因素回归分析
多因素回归分析显示,降钙素原与超氧化物歧化酶、丙二醛水平存在相关性,差异有统计学意义(P<0.05)。见表3。
3 讨论
小儿川崎病属于儿科疾病,发病原因尚未明确,在发病初期表现为手足硬性水肿、掌跖红斑、杨梅舌、眼结合膜充血、发热皮疹等,随着病程发展引起严重心血管疾病,威胁患儿的生命安全[5]。小儿川崎病发病后伴随炎性反应,过度活化免疫系统,随着病情进展,引起冠状动脉狭窄,继而引起血栓形成,严重患者威胁生命安全[6]。
降钙素原属于蛋白质,机体发生真菌感染、细菌感染以后,水平升高,通过检测该指标可反映炎症状态[7]。C反应蛋白为急性蛋白,能够反映机体感染程度、相关组织损伤程度。急性期川崎病患儿检测C反映蛋白,可反映出动脉血管损伤程度。本次研究结果可见,三组患者的C反应蛋白、降钙素原水平比较,差异有统计学意义(P<0.05)。川崎病组患儿的C反应蛋白、降钙素原水平高于猩红热组、对照组,差异具有统计学意义(P<0.05),猩红热组患儿的C反应蛋白、降钙素原水平高于对照组,差异均有统计学意义(P<0.05)。另外,研究结果中,川崎病组超氧化物歧化酶低于对照组、猩红热组(P<0.05)。川崎病组丙二醛水平高于对照组、猩红热组,猩红热组患儿的氧化物歧化酶低于对照组,丙二醛水平高于对照组,差异均具有统计学意义(P<0.05)。表明川崎病和猩红热患儿在发病过程中,机体均存在氧化应激反应,而川崎病患儿的氧化应激反应更强。超氧化物歧化酶为抗氧化梅系重要组成部分,是一种抗氧化金属酶,阻碍超氧阴离子自由基歧化生成氧、过氧化氢过程,且维持抗氧化、氧化平衡[8]。机体超氧化物歧化酶水平下降时,打破抗氧化与氧化,氧化应激发生风险升高。丙二醇是一种自由基,对脂质过氧化反应产物产生作用,引起大量蛋白质和核酸出现融合反应,引起细胞毒性[9]。当机体丙二醇水平较高时,细胞受到攻击,极易发生病变,氧化应激发生风险升高。因此,通过本研究可以看出,对于川崎病的患儿可通过检测丙二醇、超氧化物歧化酶水平,判断氧化应激反应发生风险,结合实际情况,制定出管理和治疗方案[10]。
另外,本研究使用多因素回归分析显示,降钙素原与超氧化物歧化酶、丙二醛水平存在相关性,差异有统计学意义(P<0.05)。由此可见,机体发生炎性反应时,氧化应激反应发生概率较高,同时川崎病患儿的炎性反应和氧化应激反应更强,猩红热组患儿测量的C反应蛋白、降钙素原水平与以往研究相差不大[11],所以若急性期川崎病患儿的炎性反应较强,可持续损伤中小血管,增加自由基的生成量,包括过氧化物、超氧离子等,而超氧化物歧化酶为机体自由基清除物质,在炎性反应修复过程中,超氧化物歧化酶水平下降,因此,机体炎性因子升高使得超氧化物歧化酶水平下降[12]。丙二醛能够反映细胞在自由基供给以后所发生的损伤程度,在炎症状态下,白细胞水平升高,提供自由基,损伤细胞。除此之外,自由基水平升高增加脂质结合效率,引起丙二醛水平升高[13]。由此可见,川崎病患儿在发病以后伴随炎性反应,机体在炎症环境下,丙二醛水平升高,超氧化物歧化酶水平降低,氧化应激发生风险更高[14]。因此,川崎病患儿在早期检测超氧化物歧化酶、丙二醇水平,了解氧化应激情况,结合实际情况制定干预方案,有助于改善预后效果[15]。
综上所述,针对川崎病急性期患儿实施丙二醛、超氧化物歧化酶检测,结合实际情况制定治疗方案,可预防氧化应激反应。
参考文献
[1]张华,郭林海,郭辉.川崎病急性期患儿血清降钙素原与氧化应激的相关性分析[J].中国医学创新,2021,18(24):48-51.
[2]李兰娟,任红.传染病学[M].9版.北京:人民卫生出版社,2018:203-207.
[3]劉力,魏蔚,胡坚.川崎病患者急性期血清降钙素原水平的变化和临床意义[J]. 天津医药,2017,45(1):43-46.
[4]逯艳梅,曹甦,丁春杰.川崎病患儿急性期血清降钙素原、C-反应蛋白的变化及临床意义[J].右江医学,2015,43(5):583-585.
[5]杨小洁.川崎病患儿急性期中性粒细胞CD64、降钙素原及lL-38水平变化及其临床意义[J].中外医学研究,2020,18(29):154-156.
[6]陈婷婷,石坤,柳颐龄,等.川崎病患儿急性期心率变异性与降钙素原、超敏C反应蛋白的相关性[J].中华实用儿科临床杂志,2017,32(21):1657-1660.
[7]何玥薇,田杰,易岂建,等.血清降钙素原联合C反应蛋白对儿童川崎病并发冠状动脉损害的预测价值[J].中华妇幼临床医学杂志(电子版),2018,14(1):31-37.
[8]胡景伟,牛红艳,萨初然贵,等.川崎病急性期患儿血清对人脐静脉血管内皮细胞氧化应激、增殖及凋亡的影响[J].山东医药,2020,60(32):18-21.
[9]许海棠,吴蓉洲,荣星.血清8-羟基脱氧鸟苷在川崎病患儿合并冠脉损害中的变化及意义[J].医学研究杂志,2017,46(8):139-141,156.
[10]何永,皮光环.川崎病急性期氧化应激状态与AngⅡ-NADPH氧化酶-ROS氧化应激途径关系[C]//中华医学会第二十一次全国儿科学术大会论文集. 2016:2786-2786.
[11]赵延大,邵盼盼,高有方.降钙素原在猩红热患者中的表达及其与白细胞中性粒细胞C反应蛋白及发热的相关性[J].安徽医学,2019,40(6):679-682.
[12]王春晖,赵宏芳,杨洁,等.丙种球蛋白对川崎病患儿炎性反应氧化应激及基质金属蛋白酶的影响[J].山西医药杂志,2020,49(2):133-136.
[13]刘晶,杨波.静脉注射丙种球蛋白对川崎病患儿炎性反应、氧化应激及血管生成素样蛋白2的影响[J].海峡药学,2020,32(8):159-160.
[14]况虹宇.氧化应激与川崎病冠状动脉病变[J].国际儿科学杂志,2018,45(2):84-87.
[15]胡春霞.注射丙种球蛋白对川崎病患儿血管氧化应激与炎性反应的影响[J].包头医学院学报,2017,33(12):31-32,40.

