盆底肌锻炼康复护理对产后尿潴留康复效果的影响
周鑫
临床中很多产妇在正常分娩后会有尿潴留症状,不仅会给身体带来不适感,还会影响产后恢复,发生率为10%~15%,已经成为值得产妇提高警惕的并发症。一般产妇会在胎儿娩出6~8 h,不能自主排尿,或是尿量少、排尿困难,所以会因为膀胱残尿量大,而肿胀难受、疼痛。该并发症的产生与分娩中解痉挛镇静药大量使用、会阴侧切、手术助产等因素相关,为了解除产妇的痛苦,需要进行积极的看护和对症干预,缩短恢复时间[1]。与传统的护理相比较,康复护理是专业性、技术性较强的护理方式,要求护理人员熟知医学知识,通过一系列措施,帮助患者加速康复、缓解病痛、保存生命。将这一护理模式应用到产后尿潴留产妇中,能提升产妇盆底肌控制能力,加速神经恢复,避免肌肉萎缩,从而有效解决尿潴留症状。为了深入探讨该护理方式对康复效果的影响,本院进行了本次研究,详情如下。
1 资料与方法
1.1 一般资料 选取本院2019 年10 月~2020 年10 月 分娩并出现产后尿潴留的86 例产妇作为此次研究对象,通过数字标注法分成试验组和常规组,每组43 例。纳入标准:所有产妇产后无法自行排尿时间在6~8 h;通过超声检查,膀胱残尿量>100 ml;产妇及其家属均了解并自愿参与本次研究。排除标准:合并产后出血等并发症者;存在妊娠期合并症者。本研究经医院伦理委员会审批通过。试验组产妇年龄21~44 岁,平均年龄(31.57±4.15)岁;14 例经产妇、29 例初产妇。常规组产妇年龄21~44 岁,平均年龄(31.57±4.16)岁;14 例经产妇、29 例初产妇。两组产妇一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 常规组产妇采用传统护理方式,内容涉及环境优化、临床观察、预防感染、个人卫生管理、饮食指导、排尿指导,同时进行康复训练指导等。试验组产妇常规组护理基础上,进行盆底肌锻炼康复护理,具体方法如下。
1.2.1 提肛和缩阴运动 坐位、卧位、站立体位不限,进行规律呼吸,并在吸气时收缩肛门,维持2~6 s,呼气时放松,15 次/组,3~5 组/d。
1.2.2 盆底肌收缩运动 让产妇保持仰卧体位,双腿屈曲,吸气的同时,臀部肌肉向上收缩,让肛门、阴道、尿道最大程度收缩,维持5 s,呼气时慢慢的放松,间隔10 s 重复1 次,30 次/组,3~5 组/d。
1.2.3 生物反馈治疗仪运用 将初始脉宽调整为 250 μs,频率调整为50 Hz,生物反馈治疗仪放入阴道进行电刺激;逐渐的增加脉宽到320~740 μs,频率增加到8~32 Hz,同时指导产妇收缩腹部、会阴、Ⅰ类肌纤维;再次,增加脉宽到500 μs,频率增加到20~80 Hz,以增强Ⅰ类肌张力和纤维力;最后,降低脉宽到20~320 μs,频率维持在20~80 Hz,指导产妇收缩Ⅱ类肌纤维。训练20 min/次,1 次/d,共训练7 d。
1.2.4 诱导排尿 手掌置于宫底部位,从上向下轻轻的揉按帮助产妇按摩子宫,时长15 min;按摩后用经过消毒的热水冲洗尿道口、外阴,并浸泡5~10 min,也可以进行热敷或熏蒸。此外,为产妇播放流水的声音,或是进行心理暗示,帮助其产生排尿反射,促进排尿,避免长时间尿潴留而疼痛不适。
1.2.5 心理护理 因为很多产妇思想观念比较传统,对盆底肌康复治疗和锻炼比较排斥,心理上不能接受,所以容易表现出沮丧、难堪、焦虑等消极情绪。为了提高产妇的依从性,要进行语言沟通,说明盆底肌康复训练的作用、必要性以及科学性;并对产妇的个人隐私做好保护,尊重产妇,让其跨过心里障碍,接受康复训练。另外,要告知家属多关心和陪伴产妇,并起到监督和鼓励作用,不要指责产妇,减轻羞耻感。
1.2.6 健康教育 不同产妇之间文化程度、产后尿潴留的认知程度等都有着较大的差异,为了让产妇能够在盆底肌康复锻炼中有积极的态度,需要进行知识宣教。在模型演示、视频演示下,为其讲解产后尿潴留的原因、盆底肌损伤原理、康复锻炼的方法等,提高产妇的重视程度,使其能够积极配合。
1.3 观察指标及判定标准 比较两组产妇康复锻炼依从性、康复效果、排尿疼痛程度、尿潴留改善时间。
1.3.1 康复锻炼依从性判定标准 监测所有产妇康复指标完成情况,①完全依从:能够遵医嘱完成所有项目,而且有着较高的主观能动性;②部分依从:能进行康复训练,但是频率或强度不够;③不依从:不能遵医嘱完成训练项目,康复训练态度不良。总依从率=(完全依从+部分依从)/总例数×100%。
1.3.2 康复效果判定标准 ①产后48 h 将导尿管拔出后,能够自行排尿,排尿量处于正常范围,则为有效。②产后48 h 将导尿管拔出,不能自行排尿、排尿困难,经过辅助排尿,排除少量尿液,膀胱残尿量>50 ml,则为无效[2]。
1.3.3 排尿疼痛判定标准 产妇在自行排尿10 min内,运用语言描述评分法(VRS)进行测评,①如果排尿时出现中度或重度疼痛,则为Ⅱ~Ⅲ级;②如果排尿时轻微疼痛,则为Ⅰ级;③如果排尿时没有疼痛感,则为0 级[3]。
1.3.4 监测所有产妇尿潴留改善时间。
1.4 统计学方法 采用SPSS25.0 统计学软件处理数据。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验;等级资料采用秩和检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组康复锻炼依从性比较 试验组产妇康复锻炼依从率高于常规组,差异有统计学意义(P<0.05)。见表1。
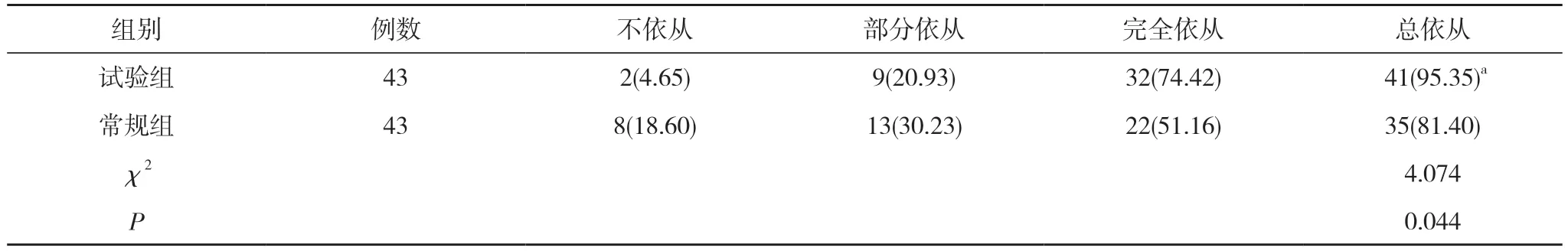
表1 两组康复锻炼依从性比较[n(%)]
2.2 两组康复效果比较 试验组产妇康复有效41 例(95.35%)、无效2 例(4.65%)。常规组产妇康复有效33 例(76.74%)、无效10 例(23.26%)。试验组产妇康复有效率高于常规组,差异有统计学意义(χ2=6.198,P=0.013<0.05)。
2.3 两组排尿疼痛程度比较 试验组产妇排尿疼痛程度优于常规组,差异有统计学意义(P<0.05)。见表2。

表2 两组排尿疼痛程度比较[n(%)]
2.4 两组尿潴留改善时间比较 试验组产妇平均尿潴留改善时间为(2.58±0.76)d,短于常规组产妇的(4.29± 1.46)d,差异有统计学意义(t=6.813,P=0.000<0.05)。
3 讨论
尿潴留在产妇中出现率较高,以胀痛、排尿不畅、尿失禁、尿频等为主要表现,如果情况严重还会让产妇继发尿路感染、反流性肾病,影响身体健康,影响围产期康复效果。无论心理、生理、社会哪种原因引起的产后尿潴留,都要积极的进行干预,才能帮助产妇缓解不适感,避免给产后恢复带来不良影响。相关研究表明,通过科学的医疗措施护理,能促进功能恢复,提高产后康复效果,让产妇更快回归家庭[4-6]。
传统护理措施针对性不强,无法解决产妇所有的问题,所以尿潴留改善效果有限。与其相比较,盆底肌锻炼康复护理更具有针对性、专业性,可以结合产妇实际的承受能力、身体恢复效果,制定科学的护理措施,并在护理人员一对一指导和讲解下,让产妇更好的改善盆底肌功能。在锻炼过程中,通过提肛、缩阴等运动,让盆底肌有节律的收缩,同时还能增加子宫收缩强度,使产妇盆底肌张力加速恢复,受损的盆底肌、神经功能得以修复,更好的恢复盆底肌排尿控制能力[7]。另外,在锻炼过程中,能让肛门周围的肌肉规律收缩,可改善会阴部淋巴液、血液循环,加速局部水肿、充血、炎症消退,同时减轻膀胱、尿道炎症,快速恢复膀胱反射性刺激,在产妇自主意识控制下实现逼尿肌收缩,最终达到自主排尿的效果。此外,在产妇主动锻炼的同时,还可以借助生物反馈治疗仪进行电刺激,通过调整不同的参数,再配合肌肉收缩,能激活运动神经纤维、改善肌肉收缩能力,让神经肌肉反射恢复,最终增强盆底浅层、深层Ⅰ类和Ⅱ类肌纤维协调控制能力、张力以及收缩力,加速局部血液循环,彻底解决尿潴留问题。
本次研究结果显示,试验组产妇康复锻炼依从率高于常规组,差异有统计学意义(P<0.05)。试验组产妇康复有效率高于常规组,差异有统计学意义(P<0.05)。试验组产妇排尿疼痛程度优于常规组,差异有统计学意义(P<0.05)。试验组产妇平均尿潴留改善时间短于常规组,差异有统计学意义(P<0.05)。说明,盆底肌锻炼康复护理后,可以改变患者的观念和态度,从而严格执行医嘱进行项目锻炼。对产妇进行传统护理的同时进行盆底肌锻炼康复护理,不仅可以提高康复效果,还能减轻排尿疼痛程度,让产妇更快解除病症。此外,还能增强盆底肌肉功能和神经功能,预防盆腔器官脱垂。
综上所述,盆底肌锻炼康复护理无痛、无创伤、安全可靠,能提高产妇尿潴留康复效果,值得推广。

