中药超声雾化治疗睑板腺功能障碍合并蠕形螨感染的临床疗效观察
侯小玉,秦亚丽,邓婷婷,金 明
(1.北京中医药大学,北京 100029;2.中山大学中山眼科中心,广州 510060;3.中日友好医院,北京 100029)
睑板腺功能障碍(meibomian gland dysfunction,MGD)是一种慢性弥漫性睑板腺疾病,可引起泪膜的异常和眼表炎症,进而导致眼部刺激症状,严重时可能损伤角膜而影响视功能[1]。蠕形螨感染与MGD 关系密切,我国MGD 患者蠕形螨检出阳性率为57.0%~89.3%[2,3]。蠕形螨是一种永久性寄生螨类,寄生在人体的蠕形螨分为毛囊蠕形螨(Demodex folliculorum)和皮脂蠕形螨(Demodex brevis)[4]。临床研究中发现,蠕形螨感染的严重程度与睑板腺缺失呈正相关,并可加重眼部不适症状[3]。目前国内常用的驱螨药物为茶树油和甲硝唑[5]。茶树油对蠕形螨有一定的抑杀作用,但其对人睑板腺上皮细胞具有潜在毒性[6]。口服甲硝唑或外用甲硝唑对蠕形螨虽有一定的疗效,但甲硝唑的不当使用,会引起头晕、恶心等全身副作用[7]。中药外治法具有使用简便、不良反应少等优点,中医眼科使用中药外治法历史悠久[8]。随着人们对眼部蠕形螨关注度的提高,已有不少中药体外抑杀眼部蠕形螨实验研究的相关报道,但临床中有关中药防治蠕形螨相关眼部疾病的报道很少。本研究观察了中药超声雾化对蠕形螨感染的MGD 患者眼表的影响,采用眼部蠕形螨计数、眼表症状评分、泪膜破裂时间(tear breakup time,TBUT)评分、泪液分泌试验(Schirmer Ⅰtest,SIT)评分、睑板腺分泌功能评分、睑板腺分泌物性状评分等为观察指标,以2 周为治疗周期,评价中药超声雾化对蠕形螨感染的MGD 患者治疗的效果,旨在为临床治疗蠕形螨相关眼表疾病提供一定的参考。
1 资料与方法
1.1 研究对象
本研究为前瞻性研究,收集2020 年4 月~2021年1 月就诊于中日友好医院的MGD 合并蠕形螨感染患者60 例(120 眼),随机分为试验组和对照组。60 例中,男性22 例(44 只眼),女性38 例(76 只眼),年龄24~80 岁,平均年龄为(45.28±18.22)岁。该研究获得中日友好医院临床研究伦理审查委员会的批准(伦理批号:2020-12-K09)。
1.2 诊断标准、纳入标准和排除标准
1.2.1 MGD 诊断标准 参照《我国睑板腺功能障碍诊断与治疗专家共识(2017 年)》[1]以及《眼科学》[9]提出的诊断标准。
1.2.2 蠕形螨感染阳性诊断标准[6](1)各期的蠕形螨均计数在内;(2)成年人患者在4 个眼睑中的任1 个眼睑蠕形螨计数达到3 条/3 根睫毛。
1.3 纳入标准
(1)年龄18~80 岁,自愿受试并签署知情同意书;(2)符合我国MGD 诊断标准;(3)符合蠕形螨感染阳性诊断标准;(4)能够并愿意接受最初的基线评估以及治疗后所有时间段的研究随访(基线、治疗2 周)。
1.4 排除标准
(1)对治疗药物过敏者;(2)睑内翻、睑外翻、眼睑水肿、眼睑痉挛、眼睑闭合不全等眼睑异常者;(3)近3 个月有进行眼部抗蠕形螨治疗或眼部使用糖皮质激素、抗生素者。
1.5 研究方法
试验组30 例(60 眼)给予中药超声雾化治疗联合睑板腺按摩,对照组30 例(60 眼)给予睑板腺按摩。中药方剂药物组成:苦参、黄芩、防风、薄荷、菊花等(药材饮片及制备工艺由中日友好医院制剂室提供)。将上述中药制成100 mL 水煎剂,冰箱保存。使用前用温水加热包装好的中药煎剂至40~50 ℃。具体雾化方法:将20 mL 煎液注入雾化器容器中,喷嘴对准患者眼部,嘱患者双眼交替接受治疗,治疗时间为20 min。中药超声雾化的频次为1次/d,7 d 为1 个疗程。所有患者完成2 个疗程的治疗。睑板腺按摩治疗,所有患者每周1 次,连续2周。睑板腺按摩方法:患者仰卧位,将盐酸奥布卡因滴眼液滴入结膜囊进行表面麻醉后,依次翻转上下睑,用玻璃棒沿睑板腺管走形方向自穹窿部向睑板腺开口按压,最后用棉签擦拭睑缘。
1.6 观察指标及检查方法
对所有入组患者在基线、治疗2 周后,行眼部蠕形螨计数、症状评分、TBUT、SIT、睑板腺分泌功能评分、睑板腺分泌物性状评分等。
1.6.1 眼部蠕形螨计数 眼部蠕形螨计数采用改良Coston 法拔取睫毛[10],具 体操作:使用无菌显微镊垂直提起睫毛,45o顺时针旋转3~4 圈后拔下睫毛,分别从每只眼的上睑、下睑拔下3 根睫毛,双眼共12 根睫毛,拔下的睫毛立即置于载玻片上,加盖盖玻片,置于普通光学显微镜下观察计数(图1)。

图1 光学显微镜下眼部蠕形螨计数(×100)Fig 1 Count of ocular demodex under an optical microscope(×100)
1.6.2 症状评分 症状评分采用问卷调查的方式进行评分,包括以下临床症状:(1)干涩感;(2)异物感;(3)烧灼感;(4)痒感;(5)畏光;(6)眼红;(7)眼痛;(8)晨起睫毛分泌物;(9)流泪;(10)视物模糊;(11)视力波动;(12)眼疲劳;(13)阅读;(14)夜间行车;(15)操作计算机;(16)看电视;(17)迎风;(18)干燥或空调场所;(19)环境卫生。过去1 周,无症状为0 分,症状轻微为1 分,症状中度为2 分,症状严重为3 分,症状非常严重为4 分,共计0~76 分。
1.6.3 TBUT 和SIT TBUT:用0.9% 生理盐水湿润荧光素钠试纸后涂抹下睑结膜囊,嘱患者瞬目5 次后平视前方,测量者在裂隙灯显微镜钴蓝光下观察患者最后一次瞬目后睁眼至角膜出现第1 个黑斑的时间,重复测量3 次取平均值。
SIT 参考《眼科学》[9]中的检测方法。SIT:采用不使用表面麻醉时进行的Schirmer Ⅰ试验。将泪液检测滤纸条刻度5 mm 处折叠后放在患者下睑结膜囊中由中外1/3 处,5 min 后取下滤纸条读取刻度值。
1.6.4 睑板腺分泌功能评分[1]观察上睑15 个腺体(鼻侧、中间、颞侧各观察5 个),5 个腺体均分泌计0 分;3~4 个腺体分泌计1 分;1~2 个腺体分泌计2分;无腺体分泌计3 分。
1.6.5 睑板腺分泌物性状评分[1]分泌物清亮、透明计0 分;分泌物混浊计1 分;分泌物混浊颗粒状计2 分;分泌物浓稠如牙膏状计3 分。
1.7 统计学处理
对所有数据采用统计软件SPSS25.0 进行分析,对计量资料进行正态性检验,TBUT、SIT 和症状评分符合正态分布,以均数±标准差()表示,同组治疗前后比较采用配对t检验,组间比较采用独立样本t检验。睑板腺分泌功能评分、睑板腺分泌物性状评分和眼部蠕形螨数量均不满足正态分布,以中位数(四分位间距)M(P25,P75)表示,同组治疗前后比较采用Wilcoxon signed-rank 检验,组间比较采用Mann-WhitneyU检验。以P<0.05 为差异具有统计学意义。
2 结果
2.1 两组泪膜破裂时间(TBUT)比较
两组组间TBUT 治疗前后比较,差异均无统计学意义(P>0.05)。此外,2 组组内TBUT 治疗前后比较,差异均无统计学意义(P>0.05)。见表1。
表1 两组治疗前后TBUT 比较(n=30,s,)Tab 1 Comparison of TBUT between the two groups before and after treatment(n=30,s,)
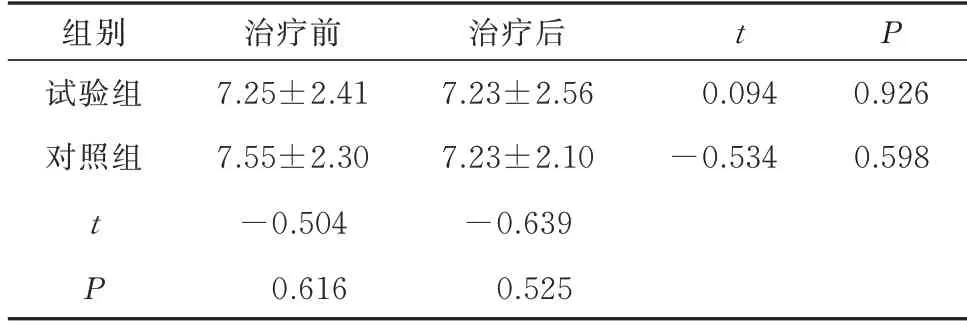
表1 两组治疗前后TBUT 比较(n=30,s,)Tab 1 Comparison of TBUT between the two groups before and after treatment(n=30,s,)
2.2 两组SIT 比较
两组组间SIT 治疗前后比较,差异均无统计学意义(P>0.05)。2 组组内SIT 治疗前后比较,差异均无统计学意义(P>0.05)。见表2。
表2 两组治疗前后SIT 比较(n=30,mm,)Tab 2 Comparison of SIT between the two groups before and after treatment(n=30,mm,)
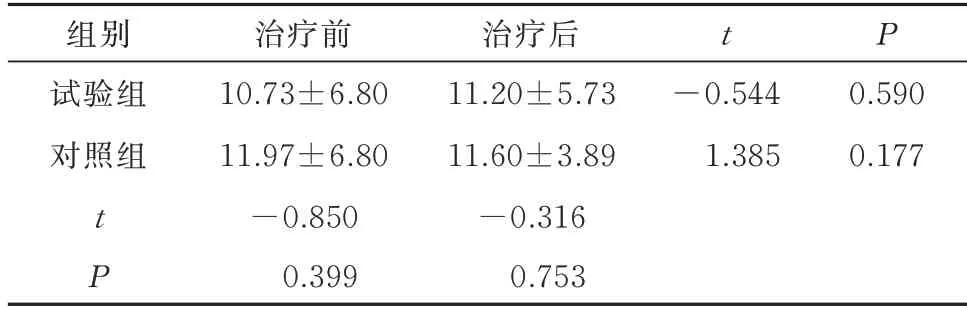
表2 两组治疗前后SIT 比较(n=30,mm,)Tab 2 Comparison of SIT between the two groups before and after treatment(n=30,mm,)
2.3 两组症状评分比较
试验组和对照组症状评分基线值比较,差异无统计学意义(P>0.05),治疗后两组症状评分比较,差异有统计学意义(t=-7.022,P<0.01)。试验组的症状评分治疗前后比较,差异有统计学意义(t=10.394,P<0.01)。对照组的症状评分治疗前后比较,差异无统计学意义(P>0.05)。见表3。
表3 两组治疗前后症状评分比较(n=30,分,)Tab 3 Comparison of symptom scores between the two groups before and after treatment(n=30,point,)
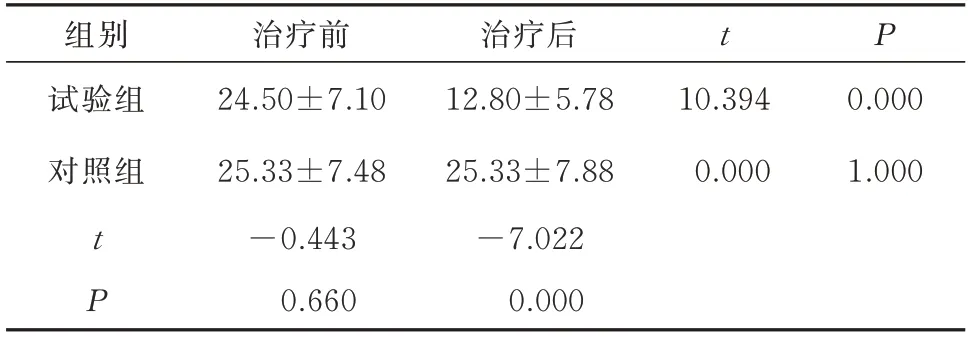
表3 两组治疗前后症状评分比较(n=30,分,)Tab 3 Comparison of symptom scores between the two groups before and after treatment(n=30,point,)
2.4 两组睑板腺分泌功能评分比较
试验组和对照组睑板腺分泌功能评分基线值比较,差异无统计学意义(P>0.05)。治疗后两组睑板腺分泌功能评分比较,差异有统计学意义(Z=-4.704,P<0.01)。试验组治疗前后睑板腺分泌功能评分比较,差异有统计学意义(Z=-4.116,P<0.01)。对照组治疗前后睑板腺分泌功能评分比较,差异无统计学意义(P>0.05)。见表4。
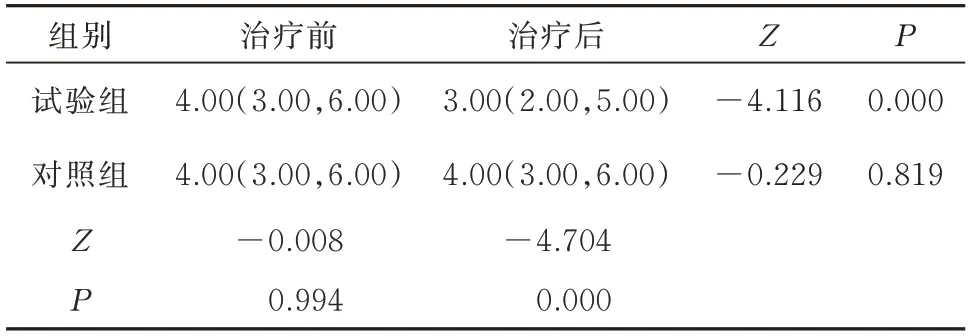
表4 两组治疗前后睑板腺分泌功能评分比较[n=30,分,M(P25,P75)]Tab 4 Comparison of meibomian gland secretion function scores between the two groups before and after treatment[n=30,point,M(P25,P75)]
2.5 两组睑板腺分泌物性状评分比较
试验组和对照组睑板腺分泌物性状评分基线值比较,差异无统计学意义(P>0.05)。治疗后两组睑板腺分泌物性状评分比较,差异无统计学意义(P>0.05)。试验组治疗前后睑板腺分泌物性状评分比较,差异有统计学意义(Z=-2.495,P<0.01)。对照组治疗前后睑板腺分泌物性状评分比较,差异无统计学意义(P>0.05)。见表5。
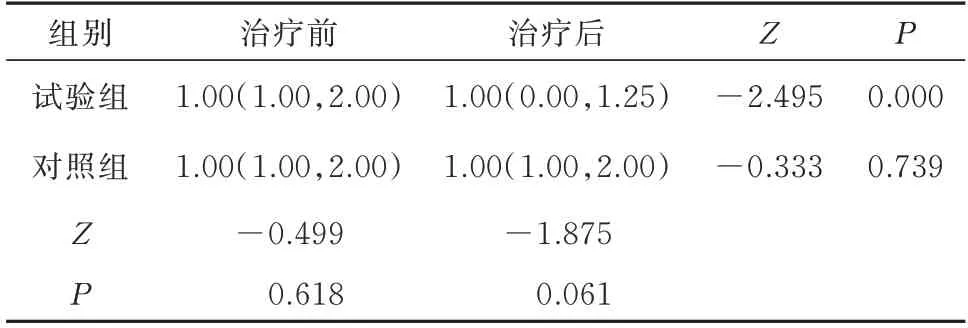
表5 两组患者治疗前后睑板腺分泌物性状评分比较[n=30,分,M(P25,P75)]Tab 5 Comparison of eyelid fat traits scores between the two groups before and after treatment[n=30,point,M(P25,P75)]
2.6 两组眼部蠕形螨数量比较
试验组和对照组眼部蠕形螨数量基线值比较,差异无统计学意义(P>0.05)。治疗后两组眼部蠕形螨数量比较,差异有统计学意义(Z=-4.651,P<0.01)。试验组治疗前后眼部蠕形螨数量比较,差异有统计学意义(Z=-4.524,P<0.01)。对照组治疗前后眼部蠕形螨数量比较,差异无统计学意义(P>0.05)。见表6。
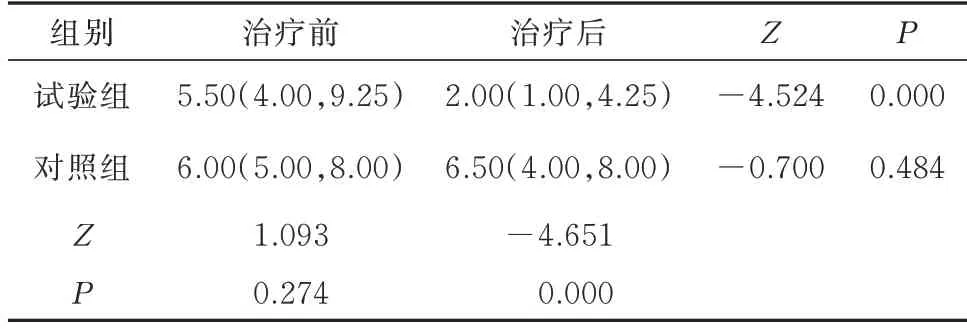
表6 两组治疗前后眼部蠕形螨数量比较[n=30,只,M(P25,P75)]Tab 6 Comparison of demodex count between the two groups before and after treatment[n=30,M(P25,P75)]
2.7 安全性观察
治疗过程中未见不良反应发生。
3 讨论
睑板腺功能障碍是引发脂质异常型干眼的主要原因,也是干眼患者眼部不适症状的主要原因[11]。流行病学调查研究结果显示,我国MGD 发病率高达68.0%~69.3%[12]。许多眼部和全身因素均会导致MGD 的发生,蠕形螨感染可能是造成MGD 的重要因素之一[2]。目前有关眼部蠕形螨感染的发病机制研究主要包括三个方面:蠕形螨对眼表造成的物理化学损伤、作为微生物的载体和引起的免疫反应和炎症反应[13]。寄生在睑板腺的皮质蠕形螨,不仅机械阻塞睑板腺腺管和睑板腺开口,而且刺激周围组织形成慢性肉芽肿[14]。机械刺激以及反复炎症反应,可引起睑板腺开口角化,腺管脂质转运阻力增加,睑板腺功能紊乱。病情进一步发展,可出现睑板腺腺管扩张,最终可导致睑酯生成和排出受阻,泪膜脂质层发生变化[15]。
MGD 属于中医学中白涩病、睑弦赤烂等病的范畴[16]。MGD 的中医病因病机尚无定论,现多认为是外感风、湿、热邪,内伤脾胃,痰湿蕴生,上犯胞睑,风湿热邪搏结于睑缘日久,阻滞气机,导致气血运行不畅,目失濡养而发为本病[17]。早期有关中药抑杀眼部蠕形螨的研究主要是体外实验,黄丽娟等[18]用80%乙醇热回流法分别提取30 种中药有效成分,发现丁香、苍耳子、蒲公英、艾叶、苦参、百部、薄荷等中药体外杀灭眼部蠕形螨效果好。目前国内外对中药治疗蠕形螨相关眼病的临床观察研究较少。本研究所选用的中药复方中苦参清热燥湿,杀虫止痒;黄芩清热燥湿、泻火解毒,防风祛风除湿;薄荷疏风散热,清利头目;菊花疏散风热,平肝明目。诸药合用,祛风清热,除湿止痒。本研究采用超声雾化的形式将中药直接作用于病灶,促进药力直达患处,另外,这也可以促进眼睑局部的血液循环,增进药效渗透能力,从而充分发挥药效[19]。《本草纲目》记载[20]:“苦参之苦寒,皆能补肾,盖取其苦燥湿,寒除热也。热生风,湿生虫,故又能治风杀虫”。相关现代药理学研究表明苦参中含有的生物碱类成分能够抗菌消炎,对金黄色葡萄球菌、大肠埃希菌、铜绿假单胞菌、变形杆菌等病原菌均显示出抗菌效能[21]。此外,体外实验表明苦参具有较好的抗蠕形螨活性[22]。蠕形螨是部分微生物的载体,两者共同参与了蠕形螨相关疾病的发病过程,苦参抗炎、抗微生物和抗蠕形螨的作用对蠕形螨相关眼部疾病的治疗有利。但苦参抗蠕形螨活性尚未得到临床试验证实。未来对其抗螨活性的深入研究将有助于解决蠕形螨相关眼部疾病的治疗难题。
本研究观察结果显示中药超声雾化治疗可缓解睑板腺功能障碍合并蠕形螨感染患者的临床症状,改善睑板腺分泌功能及睑板腺分泌物性状,一定程度上减少眼部蠕形螨数量,并且安全性良好。我们认为中药可能是通过改善睑板腺分泌功能及抑制眼部蠕形螨生存达到临床的治疗效果。治疗前后TBUT 评分及SIT 评分没有统计学差异,可能与该研究观察周期短有关。
作者贡献度说明:
侯小玉、秦亚丽:负责患者诊断及资料收集以及文章数据整理、统计及文章书写;金明:负责患者前后治疗及文章审校;邓婷婷:负责文章统筹、数据审核。

