囊腔型肺癌和肺结核薄壁空洞的MSCT影像学特征及鉴别
阮丽萍
(厦门大学附属第一医院放射科,厦门 361000)
肺癌作为全球高发的恶性肿瘤之一,有较高的致死率。较典型的肺癌通过临床、影像学和病理组织检查不难诊断,但囊腔型肺癌在临床症状及影像学上缺乏典型特征,属于不典型肺癌,容易与肺结核薄壁空洞混淆,出现误诊或漏诊,进而延误病情,错过最佳治疗时机,加大临床治疗的难度,影响患者生命安全[1-2]。随着临床医学的发展,多层螺旋CT(MSCT)作为一种临床诊断技术,具有无创、操作简单的优点,在临床广泛应用[3]。越来越多的囊腔型肺癌经病理证实,但关于鉴别囊腔型肺癌与肺结核薄壁空洞的研究较少,为进一步分析总结两类疾病的MSCT影像学特征,本研究选取103例囊腔型肺癌与肺结核薄壁空洞患者为研究对象,对其MSCT影像表现及病理结果对照分析,比较分析两类病变的异同及各自的特点,便于协助临床准确诊断及时采取干预治疗。
1 对象与方法
1.1 对象 选取2017年9月—2020年9月厦门大学附属第一医院诊治的28例囊腔型肺癌患者(肺癌组)和75例肺结核薄壁空洞患者(结核组)。纳入标准:①肺癌患者均符合《中国原发性肺癌诊疗规范(2015年版)》[4]中对肺癌的诊断标准,且经临床手术确诊为囊腔型肺癌。②肺结核患者符合《肺结核门诊诊疗规范(2012年版)》[5]中肺结核的诊断标准,且经手术或病理检查确诊为薄壁空洞型肺结核。③含气腔间隙最大径>0.5 cm。④壁厚<4 mm。⑤患者均同意参与本研究,签署知情同意书。本研究经院伦理委员会审核批准。排除标准:①临床资料不完整者。②合并血液系统疾病者。③严重肝、肾、心脏功能异常者。④精神异常者。⑤对本次研究药物过敏者。
1.2 方法
1.2.1 扫描方法 采用PHILIPS lngenuity 64排螺旋CT,胸部扫描,患者取仰卧位,于吸气末屏气扫描,扫描范围从胸腔入口至肺底部,设置扫描参数:层厚(5 mm),层间隔(5 mm),电压(120 kV),电流(120 mA),螺距(1);完成扫描后,注射碘帕醇对比剂(上海博莱科性谊药业有限责任公司,国药准字H20053385)70~90 mL,规格为100 mL:30 g(I),速率为3 mL·s-1,在注射后20~25 s、70~90 s分别行肺动脉和肺静脉增强扫描。
1.2.2 图像后处理 所有图像均传输至后处理工作站,常规选择1.0 mm层厚进行薄层重建,采用多平面重组、容积重建、最大密度投影及局部靶扫描等后处理技术予以观察、重建、测量。
1.2.3 图像分析 由两名经验较丰富的放射科权威医师进行独立阅片分析,观察病灶大小、含气腔隙壁厚、含气腔隙大小、病灶位置、形状、边缘、含气腔隙数目、形状、腔内壁、内部结构、临近结构、磨玻璃征、蜂窝征、形态学分型、肺-瘤界面。意见不一致时经讨论达成一致。
参照SNOECKX等[6]对含气腔隙与结节关系的形态学分型:Ⅰ型为结节或肿块位于腔外;Ⅱ型为结节或肿块位于腔内;Ⅲ型为含气腔隙呈环形增厚;Ⅳ型为多发含气腔隙与结节混合分布。
1.2.4 观察指标 CT计量资料;CT影像学特征;绘制受试者工作特征(ROC)曲线图。
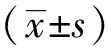
2 结果
2.1 2组患者一般资料比较 2组男女性别比及体质量指数比较,差异无统计学意义(P>0.05);2组年龄比较,肺癌组大于结核组,差异有统计学意义(P<0.05)。见表1。
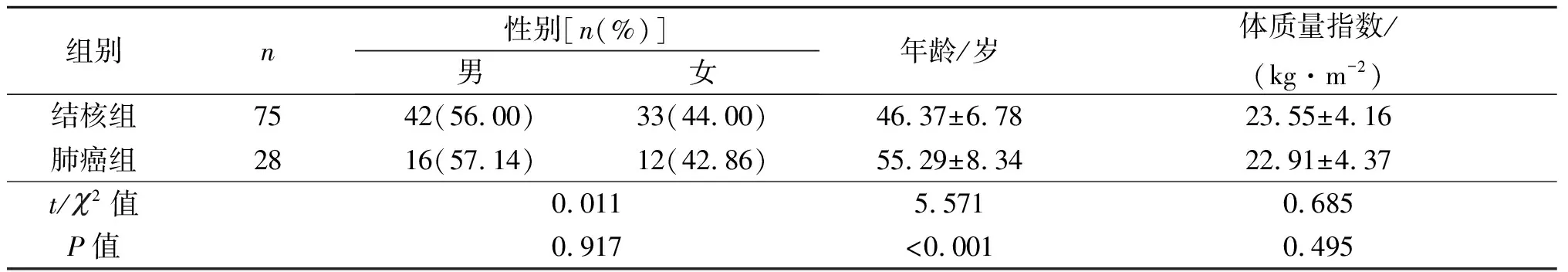
表1 2组患者一般资料比较
2.2 2组患者CT计量资料比较 肺癌组与肺结核组病灶直径及含气腔隙直径大小比较,差异无统计学意义(P>0.05);2组含气腔隙壁厚比较,肺癌组小于结核组,差异有统计学意义(P<0.05)。见表2。
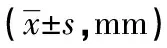
表2 2组患者CT计量资料比较
2.3 2组患者CT影像学特征比较 肺癌组边缘分叶征、短毛刺征、含气腔隙数为多囊、腔内壁不光整、内部结构(分隔、壁结节、血管穿行)、胸膜凹陷征、血管集束征、磨玻璃征、蜂窝征比率高于结核组;肺癌组长毛刺征、尖角征、含气腔隙数单囊、内壁光整、卫星灶比率低于肺结核组,差异有统计学意义(P<0.05)。肺癌组与肺结核组形态学分型、肺-瘤界面比较,差异有统计学意义(P<0.05)。见表3。
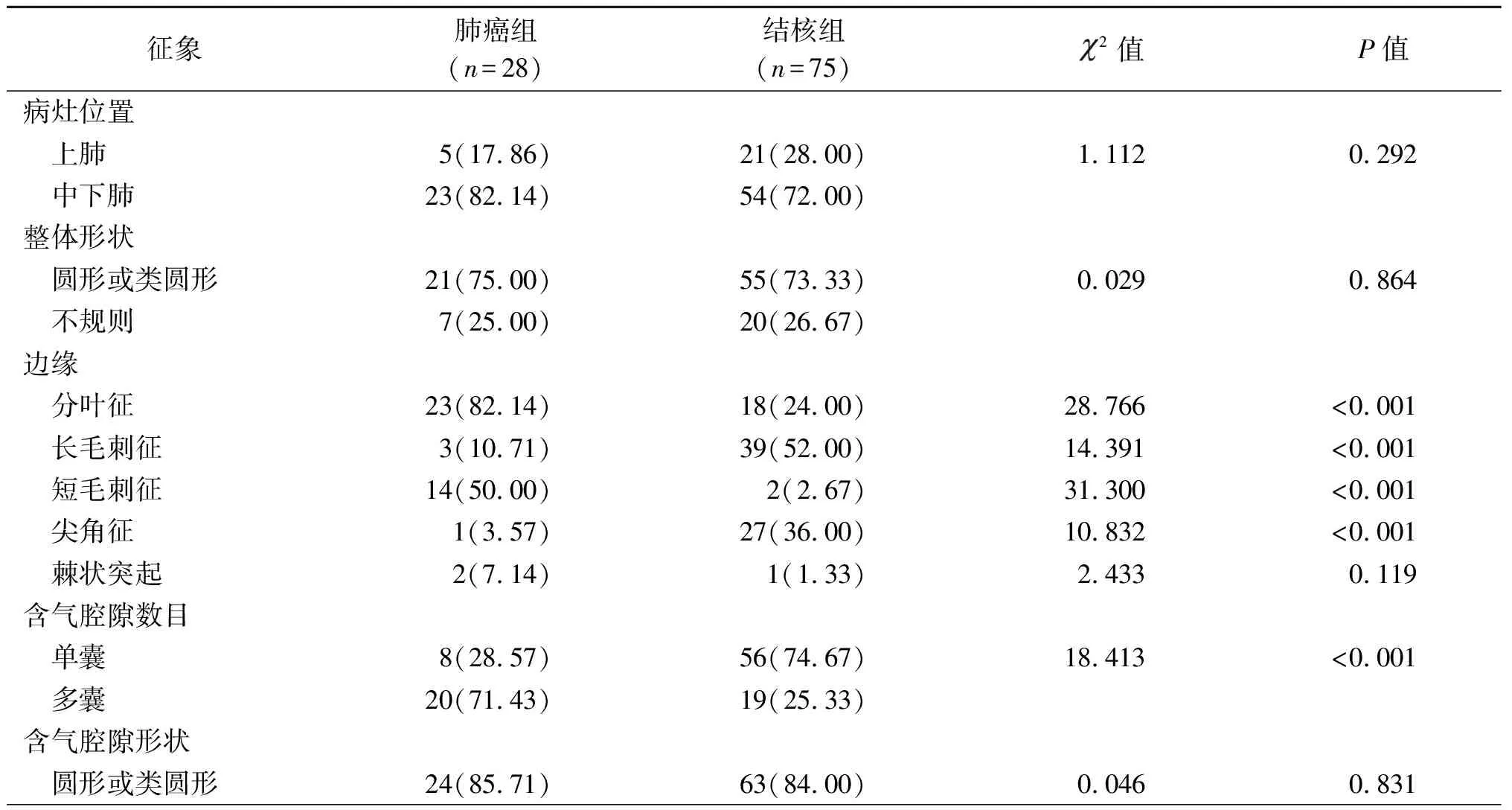
表3 2组患者CT影像学特征比较[n(%)]
2.4 ROC曲线分析CT在囊腔型肺癌与肺结核薄壁空洞患者中的诊断价值 CT诊断患者发生囊腔型肺癌的灵敏度、特异度、AUC为81.15%、60.29%、0.732,CT诊断患者发生肺结核薄壁空洞的灵敏度、特异度、AUC为80.09%、59.88%、0.745。见表4,图1。
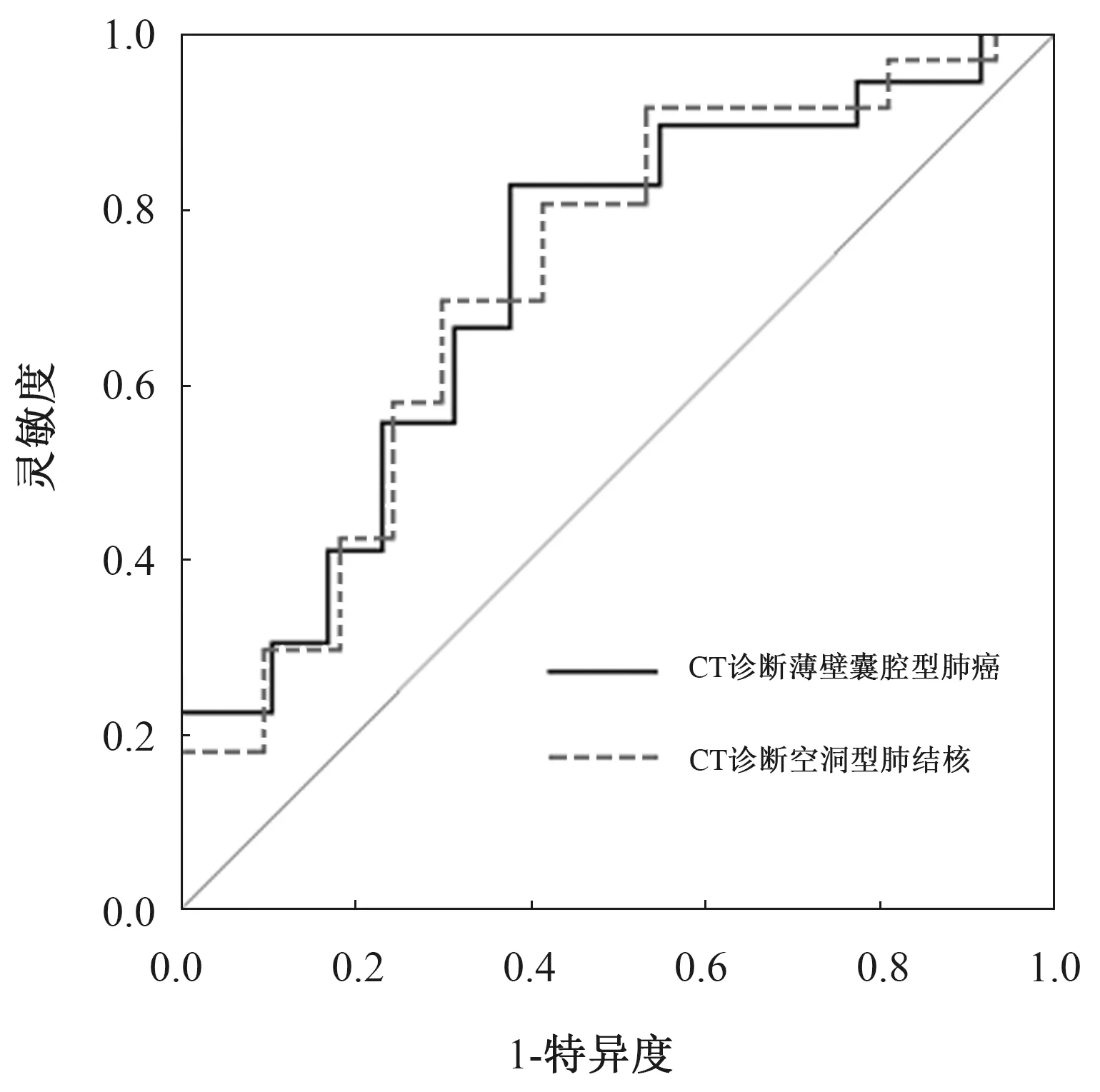
图1 CT对囊腔型肺癌与肺结核薄壁空洞诊断价值的ROC曲线图

表4 CT对囊腔型肺癌与肺结核薄壁空洞诊断价值分析
3 讨论
肺结核是临床常见慢性传染病之一,主要以空气为媒介,通过飞沫传播,该病多发于年轻群体,具有较高的发病率[7]。空洞型肺结核属于肺结核的一种常见分型,其中于薄壁空洞多见,与囊腔型肺癌的CT诊断影像相似,均表现为含气透亮影像,临床较易混淆,误将囊腔型肺癌诊断为肺结核薄壁空洞,影响治疗方案的选择[8-9]。因此,分析肺结核薄壁空洞与囊腔型肺癌CT征象,探讨CT在其鉴别中的价值,是临床研究的重点,便于选择合适的救治方案,对患者至关重要。
周仪竟等[10]研究显示,肺结核薄壁空洞与囊腔型肺癌在CT上含气腔隙壁厚、形态学分型、磨玻璃征、蜂窝征、边缘分叶征与短毛刺征、瘤肺界面表现、含气腔隙数目、腔内壁光整程度、内部结构、血管集束征、胸膜凹陷征、卫星灶等方面存在差异。本研究结果显示,肺癌组年龄高于肺结核组,表明相较于肺结核薄壁空洞患者,囊腔型肺癌更易在老年群体中发病。肺癌组含气腔隙壁厚度小于结核组,可能与两种疾病病理机制存在差异有关,囊腔型肺癌是以薄壁含气囊腔为病灶主体的一种特殊类型肺癌,可能的机制为肿瘤沿肺泡壁、支气管壁及肺间质侵犯,导致小气道狭窄或形成单向阀阻塞效应,或原有的空腔性结构(肺大疱、支气管扩张)恶变;而肺结核含气腔隙主要是空洞,空洞主要为干酪样病变液化坏死经支气管排出后形成,空洞壁组成为干酪样组织、肉芽成分与纤维组织[11]。肺癌组边缘分叶征、短毛刺征、腔内壁不光整、内部结构分隔、壁结节、血管穿行、磨玻璃征比例高于结核组,这与分叶征形成的病理基础有关,肿瘤分叶征的病理基础为肿瘤边缘各部位肿瘤细胞的分化程度不一,生长速度不同,肿瘤内部纤维组织的收缩,肺的结缔组织间隔,进入肿瘤的血管、支气管分支引起肿瘤生长受限[12]。肺癌组与肺结核组形态学分型、肺-瘤界面比较,有统计学差异。
形成上述差异原因与疾病发生机制有关[13],囊腔型肺癌的肿瘤组织沿肺泡壁生长,形成磨玻璃影,随后浸润终末细支气管及细支气管,由于终末细支气管或细支气管缺乏软骨,所以肿瘤细胞间接地起到了活瓣作用。若肿瘤阻塞在细支气管,则形成较大的含气囊腔,随着肿瘤组织侵犯破坏肺泡壁及气体不断进入肺泡内,肺泡壁破裂融合,即形成一孤立的带有分隔的薄壁囊腔,随着囊腔内部压力增大,囊腔体积也会逐渐增大,同时肿瘤沿囊腔壁不规则生长导致囊腔壁厚薄不均,即形成薄壁囊腔型肺癌,由于囊腔型肺癌的囊腔内分隔多见,因此形态学分型以Ⅳ型居多[14]。肺结核薄壁空洞形成是由于病灶液化坏死后,干酪样坏死物经支气管排出,随着空气进入,氧气含量增加,结核菌大量繁殖,增强了局部组织的变态反应,结核菌及其毒素促使组织液化溶解更为彻底,因此结核性薄壁空洞内罕见分隔,形态学分型以Ⅲ型为主[15]。肺癌组含气腔隙数为多囊、胸膜凹陷征、血管集束征、蜂窝征比率高于结核组,肺癌组长毛刺征、尖角征、含气腔隙数单囊、腔内壁光整、卫星灶比率低于结核组,蜂窝征属于囊腔型肺癌常见特征性表现,血管集束征和胸膜凹陷征是肺癌的常见征象,结核性空洞一般基于浸润性肺结核发展而成,因此病灶附近多存在卫星灶,ROC显示,CT诊断患者发生囊腔型肺癌的灵敏度、特异度、AUC为81.15%、60.29%、0.732,CT诊断患者发生肺结核薄壁空洞的灵敏度、特异度、AUC为80.09%、59.88%、0.745,本研究结果与既往研究一致。
综上所述,观察并对比囊腔型肺癌与肺结核薄壁空洞的CT征象,可为两者鉴别提供参考。

