股骨颈动力交叉钉系统和空心钉治疗PauwelsⅢ型股骨颈骨折近期疗效
翁友林 李祖涛 蔡昱 孙俊刚 徐江波
新疆维吾尔自治区人民医院骨科创伤病区(乌鲁木齐 830000)
股骨颈骨折是常见的髋部骨折类型,据估计,到2050年,全球发病率将增加到626万,而中国也将增至200多万例[1-2]。目前对股骨颈骨折国际指南所推荐的仍然是外科手术治疗,可提供患者早期活动和降低并发症的风险[3-5]。虽然近年来内固定物、手术技术、治疗理念都有很大程度的提升,但股骨颈骨折治疗的临床效果仍然差强人意,而PauwelsⅢ型股骨颈骨折有着更高的手术失败率,逐渐受到关注[6]。YE等[7]发现Pauwels Ⅲ型股骨颈骨折由于受到较大的剪切应力,内固定容易失效,从而强调内侧支撑的概念,可改善PauwelsⅢ型股骨颈骨折的愈后,但手术创伤较大,目前尚未达成共识。最近由AO研发的股骨颈动力交叉钉系统(femoral neck system,FNS),结合了DHS的稳定性和空心钉的微创性,可降低术后并发症[8-9]。本研究回顾性分析新疆维吾尔自治区人民医院骨科于2020年1月至2021年6月采用FNS或空心钉治疗的PauwelsⅢ型股骨颈骨折的患者临床资料,旨在比较两种内固定方式在治疗PauwelsⅢ型股骨颈骨折的近期疗效,以期获得FNS在治疗PauwelsⅢ型股骨颈骨折的优劣势。现报告如下。
1 资料与方法
1.1 病例资料选取新疆维吾尔自治区人民医院骨科在2020年1月至2021年6月收治的PauwelsⅢ型股骨颈骨折患者,共52例符合选择标准纳入研究。根据内固定方式不同分为两组。两组患者的性别、年龄、BMI、Garden分型、饮酒史、平均pauwels角度、吸烟史、损伤因素、骨折距手术时间等术前一般资料的比较差异均无统计学意义(P>0.05,表1),具有可比性。本研究获新疆维吾尔自治区人民医院伦理委员会批准(编号:KY2019051524),所有患者均知情同意并签署知情同意书。
表1 两组患者术前一般资料比较Tab.1 Comparison of preoperative general data between the two groups ±s
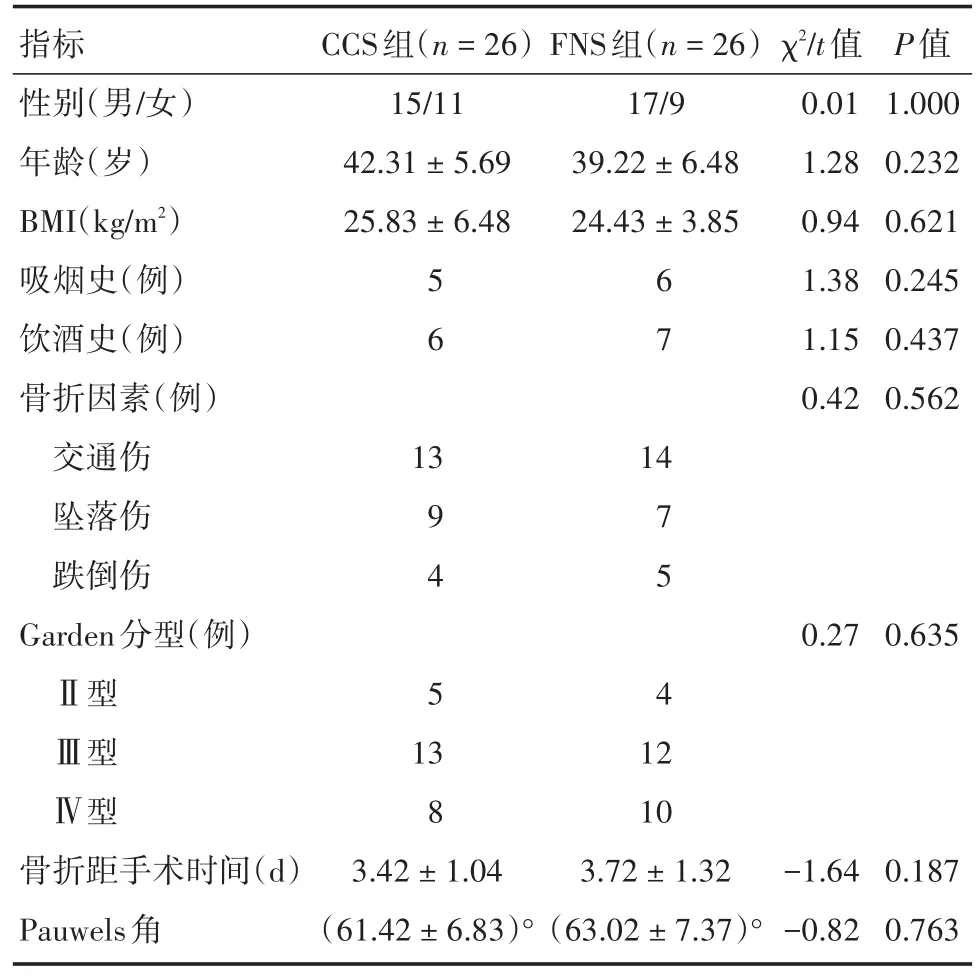
表1 两组患者术前一般资料比较Tab.1 Comparison of preoperative general data between the two groups ±s
指标性别(男/女)年龄(岁)BMI(kg/m2)吸烟史(例)饮酒史(例)骨折因素(例)交通伤坠落伤跌倒伤Garden分型(例)Ⅱ型Ⅲ型Ⅳ型骨折距手术时间(d)Pauwels角CCS组(n=26)15/11 42.31±5.69 25.83±6.48 FNS组(n=26)17/9 39.22±6.48 24.43±3.85 5 6 χ2/t值0.01 1.28 0.94 1.38 1.15 0.42 P值1.000 0.232 0.621 0.245 0.437 0.562 13 6 7 1 9 4 5 0.270.635 13 8 3.42±1.04(61.42±6.83)°4 7 5 4 1 2 10 3.72±1.32(63.02±7.37)°-1.64-0.82 0.187 0.763
1.2 纳入与排除标准纳入标准:(1)闭合性股骨颈骨折(AO/OTA分型为 31⁃B 型);(2)Pauwels角> 50度;(3)回顾性病例研究;(4)采用FNS或空心钉内固定治疗患者;(5)随访资料完整,随访时间>1年。
排除标准:(1)陈旧性股骨颈骨折(>3周);(2)病理性股骨颈骨折;(3)合并其他部位骨折;(4)长期服用激素的患者;(5)未获得完整随访资料。
1.3 治疗方法所有患者均采用神经阻滞+气管插管全身麻醉。患肢放于骨科牵引床上,采用Whitman法或Leadbetter法复位骨折,C臂放于会阴部,透视正侧位观察复位情况,采用Garden对线指数及Lowell曲线评价复位质量:正位为155°~160°,侧位180°;股骨颈内外侧、上下侧的皮质线,是否为“S”和“倒S”型。若复位不满意,通过经皮克氏针进行旋提、撬拨等操作,对骨折进行闭合复位。所有患者均通过闭合获得满意复位。
CCS组:复位良好后维持复位并开始置钉。透视下分别向股骨颈内打入3枚导针,分别位于股骨颈下方、前上方、后上方,且紧贴皮质,3枚空心螺钉组成“倒三角”型结构;一般股骨颈后侧皮质碎裂,股骨头后倾,为避免加大成角,先拧入前上方半螺纹7.3 mm空心螺钉,再拧入下方螺钉,最后拧入后上方螺钉,且后上方螺钉尽量不加压,类似于位置螺钉。再次透视正侧位,评价骨折复位质量及内固定物位置。满意后生理盐水冲洗切口,缝合关闭切口。
FNS组:于股骨大粗隆下2~3 cm纵行做一约4~5 cm切口,依次切开皮肤、皮下、阔筋膜、股外侧肌,到达骨面。首先于股骨颈上方打入一枚克氏针,以控制股骨头旋转。按“Center⁃to⁃Center”向股骨颈打入一枚导针,可利用厂家提供的校正导向器调整导针至合适位置。根据FNS操作规范置入单孔FNS,加压骨折端。再次透视正侧位,评价骨折复位质量及内固定物位置。满意后生理盐水冲洗切口,逐层缝合关闭切口。
1.4 术后处理术后24 h内追加一次头孢呋辛预防感染,下肢静脉泵、低分子肝素预防血栓;根据患者疼痛程度使用曲马多或依托考昔镇痛。鼓励患者早期进行下肢肌肉等长收缩,但严禁患肢做直腿抬高动作。根据伤情及耐受程度个体化指导术后康复功能锻炼。嘱患者术后 1、3、4、5、6、9、12、18个月门诊定期复查。所有患者3个月内患肢严禁负重,可拄双拐患肢不负重下床活动。术后3个月根据骨折愈合情况开始15 kg部分负重,若无髋关节疼痛、酸胀等不适,逐渐增加负重量,定期复查,直至骨折愈合,完全负重。
1.5 观察指标及疗效评价记录两组患者的手术时间、术中出血量、切口大小、术中X线透视次数、骨折愈合时间,Garden对线指数评定骨折复位质量。Garden对线指数分级[10]:Ⅰ级:正位呈160°,侧位呈180°;Ⅱ级:正位 155°~160°,侧位 180°;Ⅲ级:正位150°~155°或者侧位> 180°;Ⅳ级:正位< 150°,侧位> 180°。
观察并记录患者术后股骨颈短缩程度、颈干角丢失程度、股骨头坏死率、骨折不愈合率,术后1年采用Harris评分评价髋关节功能恢复程度。股骨颈短缩程度采用BORAIAH等[11]提出的方法进行测量并进行分级:Ⅰ级,短缩<5 mm;Ⅱ级,5~10 mm;Ⅲ级,>10 mm。骨不愈合:参照1986年FDA提出的9个月骨折未愈合,且在之前的3个月中没有任何进展定义为骨折不愈合。
1.6 统计学方法采用IBM SPSS 26.0统计软件进行分析。计量资料首先采用Shapiro⁃Wilk检验判断是否为正态分布,其中手术时间、术中出血量、切口大小、X线透视次数、骨折愈合时间、颈干角丢失程度符合正太分布,且方差齐性,以均数±标准差表示,组间比较采用独立样本t检验;Garden对线指数、末次随访时股骨颈短缩程度、股骨头坏死率、骨折不愈合率,术后1年Harris评分优良率等计数资料以率表示,组间比较采用χ2检验或Fisher确切概率法;检验水准取双侧α=0.05。
2 结果
2.1 两组患者术中各项指标比较FNS组术中透视次数、手术时间显著小于CCS组(P<0.05);CCS组术中失血量少于FNS组(P<0.05);两组患者的切口大小差异无统计学意义(P>0.05)。两组患者均获得良好复位,应用Garden对线指数分级分析两组间差异无统计学意义(P>0.05)。见表2。
表2 两组患者术中各项临床评价指标比较Tab.2 Comparison of clinical evaluation indexes between the two groups during operation ±s
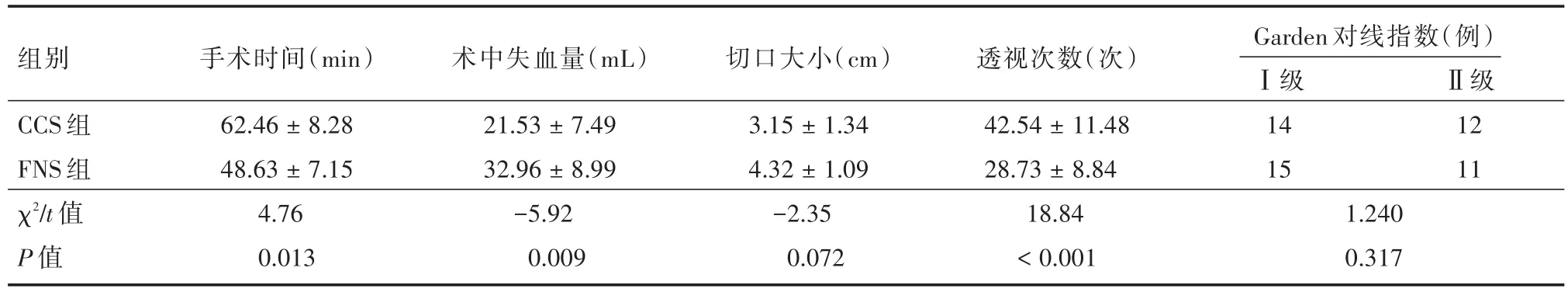
表2 两组患者术中各项临床评价指标比较Tab.2 Comparison of clinical evaluation indexes between the two groups during operation ±s
组别CCS组FNS组χ2/t值P值手术时间(min)62.46±8.28 48.63±7.15 4.76 0.013术中失血量(mL)21.53±7.49 32.96±8.99-5.92 0.009切口大小(cm)3.15±1.34 4.32±1.09-2.35 0.072透视次数(次)42.54±11.48 28.73±8.84 18.84<0.001 Garden对线指数(例)Ⅰ级14 15 1.240 0.317Ⅱ级12 11
2.2 两组患者术后各项临床评价指标比较术后1年随访,FNS组股骨颈短缩程度、颈干角丢失程度、髋关节Harris评分优于CCS组(P<0.05);两组患者颈干角均有不同程度丢失,与术后第2天比,CCS组差异有统计学意义(P<0.05),FNS组差异无统计学意义(P>0.05);两组患者的骨折愈合时间、股骨头坏死率、骨折不愈合率差异无统计学意义(P>0.05)。见表3。
表3 两组患者术后各项临床评价指标比较Tab.3 Comparison of clinical evaluation indexes between the two groups after operation ±s
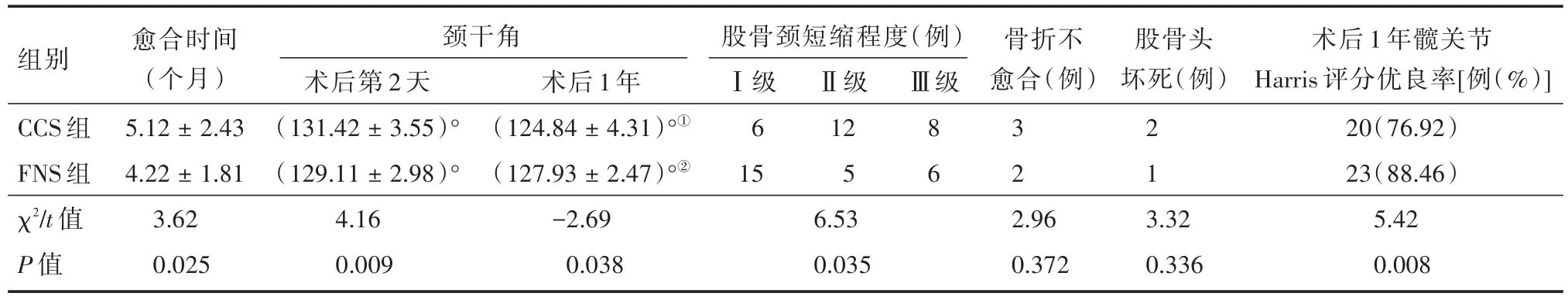
表3 两组患者术后各项临床评价指标比较Tab.3 Comparison of clinical evaluation indexes between the two groups after operation ±s
注:与术后第2天比:①t=3.95,P=0.022;②t=1.36,P=0.209
骨折不愈合(例)Ⅲ级股骨头坏死(例)组别CCS组FNS组χ2/t值P值愈合时间(个月)5.12±2.43 4.22±1.81 3.62 0.025颈干角术后第2天(131.42±3.55)°(129.11±2.98)°4.16 0.009术后1年(124.84 ± 4.31)°①(127.93 ± 2.47)°②-2.69 0.038股骨颈短缩程度(例)Ⅰ级6 15 6.53 0.035Ⅱ级12 5 8 6 3 2 2 1 2.96 0.372 3.32 0.336术后1年髋关节Harris评分优良率[例(%)]20(76.92)23(88.46)5.42 0.008
2.3 两组患者术后并发症情况两组手术均顺利完成,未发生术中医源性血管神经、内脏器官损伤,术后未发生切口感染、深静脉血栓等、肺栓塞等并发症。52例患者术后均获得完整随访,随访时间12~18个月,平均(14±2.29)个月。其中FNS组1例、CCS组2例发生下肢肌间隙静脉血栓;CCS组2例因退钉出现髋部外侧皮肤激惹征,1例螺钉穿入关节,而FNS组未发生。典型病例见图1。
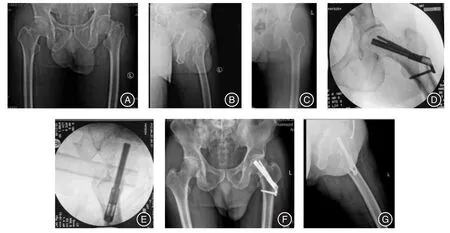
图1 FNS组患者,男,42岁,因“高处坠落致左髋部疼痛伴活动受限4 h”入院(GardenⅣ型,Pauwels角67°)Fig.1 The patient in the FNS group,a 42 year old male,was admitted to the hospital because of“left hip pain caused by falling from height with 4-hour movement restriction”(Garden type Ⅳ,Pauwels angle was 67°)
3 讨论
Pauwels分型对股骨颈骨折的生物力学评估至关重要[12],根据远端骨折线与两髂嵴连线所形成的角度分为 PauwelsⅠ型(< 30°)、PauwelsⅡ型(30°~50°)、PauwelsⅢ型(> 50°)。PauwelsⅢ型股骨颈骨折因承受较大剪切应力,股骨头容易发生偏移和塌陷,导致内固定失效概率较高[13]。目前临床常用的PauwelsⅢ型股骨颈骨折的治疗方法有空心钉、DHS+防旋钉[14]、F置钉技术[15]、转子部螺钉[16]、内侧支撑钢板[7]等方法,有研究报道内置物的选择对预后有一定的影响,而对于如何选择最佳内置物尚无标准[17-18]。张雅文等[19]对79例PauwelsⅢ型股骨颈骨折闭合复位内固定后随访12~89个月,其中27例术后发生股骨头坏死,发生率高达34.2%。所以股骨颈骨折治疗时要综合考虑骨折端的生物力学,内置物能够对抗骨折端较大的剪切应力[20-21]。为了兼顾内固定物的微创性和生物力学特征,AO研发中心推出了FNS,于2019年10月在中国上市,旨在通过更好的控制旋转、抵抗剪切应力、即刻及滑动加压的综合力学性能来改善股骨颈骨折的预后。据国内外学者报道对于不稳定股骨颈骨折患者,FNS比空心螺钉具有更好的临床疗效[22-24]。笔者自2020年使用FNS治疗PauwelsⅢ型股骨颈骨折,也获得了满意的治疗效果。本研究结果显示:FNS组术后股骨颈短缩程度、股骨颈颈干角丢失程度、术后髋关节Harris评分优于CCS组。
虽然FNS是一种新型内固定物,但其手术操作相对简单,可缩短医生的学习曲线。仅需按照“Center⁃to⁃Center”原则置入 1 枚导针,测量置入导针的长度即可得出需要置入的动力棒和防旋螺钉的长度,其他器械和加压都是通过一个4~5 cm长的切口连接外部导向杆完成,不需反复透视,因此缩短了手术时间及透视次数。据报道DHS和CCS的平均置入时间为55 min,而FNS的手术时间在42~45 min左右,明显短于其他内固定(CCS、DHS等)组[25-27]。有学者报道FNS是治疗年轻股骨颈骨折的一种新的有效的植入物,具有更快的愈合率和更小的颈部短缩。它还具有减少患者和手术人员射线暴露的额外优势。然而,并发症如不愈合和缺血性坏死的发生率与空心螺钉相似,并且两种植入物在最终功能状态和减轻患者疼痛方面都没有任何优势[28-29]。本研究FNS组患者的手术时间、透视次数优于CCS组,这与上述作者的研究结论类似,体现了该内置物微创的理念。
FNS可实现术中即刻加压,获得即刻稳定,也允许术后0~20 mm的滑动加压,这满足股骨颈骨折固定的基本原则。本研究结果显示股骨颈短缩程度、颈干角丢失程度、术后髋关节Harris评分优于CCS组,FNS组未出现髋部外侧皮肤激惹征、内置物切出股骨头,而CCS组出现2例因退钉致髋部外侧皮肤激惹征、1例内置物切出股骨头,这可能与FNS只能允许最多20 mm滑动、外侧钉板坚强固定有关,也说明FNS可提供更高的力学稳定性。既往生物力学实验也证实FNS稳定性与DHS+防旋钉系统相当,但优于空心螺钉[8]。股骨颈短缩会导致股骨颈偏心距与外展肌力臂减小,从而影响髋关节功能。 SLOBOGEAN等[30]通过对102例股骨颈骨折患者术后1年髋关节功能Harris评分发现,股骨颈短缩会影响髋关节功能,而股骨颈短缩程度越大Harris评分越低,髋关节功能受损严重。余霄等[31]通过力学分析认为股骨颈短缩可能会在术后股骨头坏死中起一定作用。本研究显示FNS组Harris评分显著优于CCS组,而随访期间发现两组患者股骨头坏死率、骨不愈合率比较差异无统计学意义。颈干角丢失程度是否会导致远期两组间股骨头坏死率存在差异,需要更长期的随访。
本研究的不足之处:(1)本研究为单中心回顾性病例对照研究,容易存在信息偏倚及选择偏移。(2)本研究样本量较小、访时间较短,不能有效评价远期疗效,未来需要多中心、大样本、长期随访,来获得远期的临床疗效。(3)未进行步态分析及髋部肌力测定,从而进一步分析股骨颈短缩、颈干角变小对运动功能的影响,进而分析两组间的差异。
综上所述,FNS治疗PauwelsⅢ型股骨颈骨折临床近期疗效肯定,术中透视次数,术后股骨颈短缩程度、颈干角丢失程度、髋关节Harris评分优于CCS组,可作为PauwelsⅢ型股骨颈骨折的优选方案。

