接种新型冠状病毒疫苗儿童新型冠状病毒肺炎病例临床特点
田洪飞 吕铁锋 刘寿荣 丁莹 李舒欢 赵春 田力
杭州市西溪医院(杭州市第六人民医院、浙江大学医学院附属杭州市西溪医院)(杭州 310000)
新型冠状病毒肺炎(coronavirus disease 2019,COVID⁃19)是由新型冠状病毒(SARS⁃CoV⁃2)引起呼吸道疾病,咳嗽、发热、乏力、呼吸急促等临床症状[1]。2年多来,疫情逐步蔓延至欧洲、美洲,发展成全球卫生紧急事件。儿童感染病例也逐步升高。儿童是新型冠状病毒易感人群,我国对接种新型冠状病毒疫苗(新冠疫苗)后感染SARS⁃CoV⁃2的患儿临床特点研究鲜有报道,本文回顾性分析了2020年1月25日至2022年4月28日在杭州市第六人民医院收治的儿童COVID⁃19病例66例,分析接种新冠疫苗及未接种疫苗感染SARS⁃CoV⁃2的临床特征,为临床治疗及未接种新冠疫苗儿童做参考。
1 资料与方法
1.1 一般资料回顾性分析2020年1月21日至2022年4月28日在杭州市第六人民医院收治的14岁以下儿童COVID⁃19病例共133例,其中60例儿童病例部分实验室数据不全予剔除,由于<3岁婴幼儿暂不能接种新冠疫苗,予剔除7例<3岁婴幼儿病例,剩余66例为研究对象,COVID⁃19诊断的标准参考《新型冠状病毒肺炎诊疗方案(试行第九版)》[2],分两组:接种新冠疫苗组40例,未接种新冠疫苗组26例。其中接种新冠疫苗组40例,男20例,女20例,年龄3~13岁,平均年龄(9.7±1.1)岁,新冠普通型病例3例,新冠轻型病例17例,无症状感染病例20例,中国籍38例,境外输入2例(乌克兰1例和澳大利亚1例);未接种新冠疫苗组26例,其中男13例,女13例,均为3~13岁,平均年龄(6.5±2.7)岁,新冠普通型病例1例,新冠轻型病例18例,无症状感染病例7例,中国籍9例,境外输入17例(墨西哥3例、西班牙1例、乌克兰5例、日本2例、印度尼西亚3例、罗马尼亚2例,澳大利亚1例);接种疫苗组:12例接种北京科兴灭活疫苗,27例接种北京生物灭活疫苗,1例接种辉瑞mRNA疫苗,接种2针疫苗共39例,接种1针疫苗1例,见表1。其中未接种新冠疫苗组,一普通型病例3岁女童患有先天性肾上腺皮质增生症(长期口服激素治疗),其余患儿均无基础疾病。

表1 两组研究对象临床特征、诊断分型Tab.1 Two groups of clinical features,diagnostic typing例(%)
1.2 研究方法分析两组患儿临床特征,包括发热、咳嗽、咽痛、鼻塞流鼻涕,收集血液检查数据,包括血常规、谷草转氨酶(AST)、乳酸脱氢酶(LDH)、肌酸激酶同工酶(CK⁃MB)、新型冠状病毒抗体数据,对两组数据进行统计学分析。
1.3 统计学方法采用SPSS 20.0软件对数据进行统计学分析,计量资料两组间比较采用两样本t检验,计数资料两组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 临床症状患者发热、咳嗽、咽痛、鼻塞流鼻涕等症状,发生率在两组之间差异无统计学意义(P>0.05),见表2。
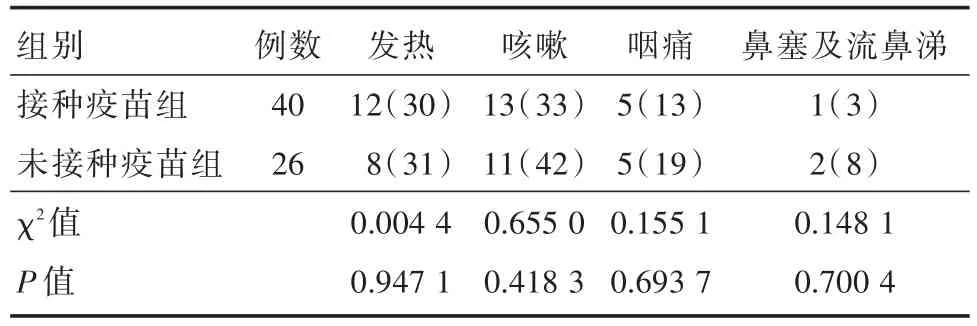
表2 接种疫苗组和未接种疫苗组临床症状比较Tab.2 Vaccinated and unvaccinated group clinical symptoms例(%)
2.2 实验室检查血常规检测:两组患儿均有白细胞、淋巴细胞、中性粒细胞、嗜酸性粒细胞计数降低及血小板计数升高(两组均未见血小板计数降低病例),上述指标降低比例及血小板计数升高比例差异无统计学意义(P>0.05);生化检测:两组间患儿均有AST、LDH、CK⁃MB升高,其中未接种疫苗组LDH升高比例较接种疫苗组高,两组间比较差异有统计学意义(P<0.05),两组间AST、CK⁃MB升高比例差异无计学意义(P>0.05),见表3。
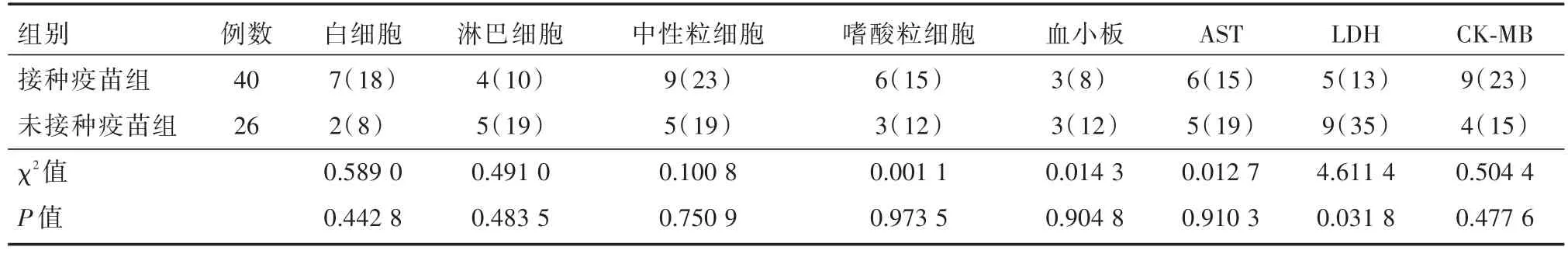
表3 两组实验室数据比较,其中血小板、AST、LDH、CK⁃MB为升高比率,其余数据为降低比率比较Tab.3 The laboratory data of the two groups were compared,in which platelet was the increased rate,and the other data were the decreased rate 例(%)
2.3 平均住院时间、抗体滴度水平接种疫苗组患儿平均住院时间(10.1±5.5)d,未接种组患儿平均住院时间(16.4±13.0)d,两组间差异有统计学意义(P<0.01),接种疫苗组患儿抗体滴度(147.7±140.9)AU/mL,未接种组患儿抗体滴度(79.5±114.1)AU/mL两组间差异有统计学意义(P<0.05),见表4。
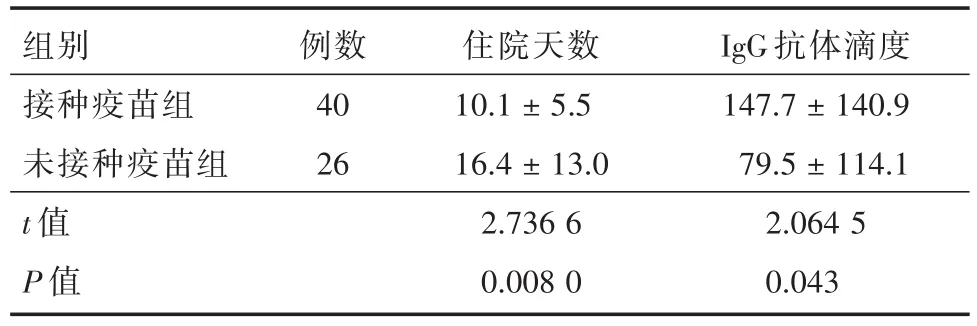
表4 两组患儿平均住院时间、IgG抗体滴度水平比较Tab.4 The average length of hospital stay and the level of IgG antibody were compared between the two groups
3 讨论
SARS⁃CoV⁃2属于β属的冠状病毒,有包膜,具有5个必要蛋白,分别是核蛋白(N)、病毒包膜(E)、基质蛋白(M)、刺突蛋白(S)以及 RNA依赖性RNA聚合酶[2]。世界卫生组织(WHO)提出的“关切变异株”有5个,分别为阿尔法(Alpha)、贝塔(Beta)、伽马(Gamma)、德尔塔(Delta)和奥密克戎(Omicron)。现Omicron感染病例已取代Delta成为主要流行株。
在新冠爆发初期,儿童SARS⁃CoV⁃2感染的诊断率低于成人,推断儿童是否不易感染,此后的研究表明,儿童的感染率与成人相似[3]并且可以传播感染[4]。本研究选取杭州市第六人民医院收治的患儿,包括中国本土和境外患儿,根据诊断标准分为普通型、轻型及无症状感染,本院收治患儿无重型及危重型,较多研究显示尽管儿童可能会患上严重的COVID⁃19,例如儿童多系统炎症综合征(MIS⁃C)和长期“COVID”后遗症[5],但与成人相比儿童新冠以普通型、轻型为主,临床症状轻,少见重症及危重型[6-7]。与成人相比,儿童具有更高滴度的针对SARS⁃CoV⁃2刺突、核衣壳和RBD的结合IgG抗体以及相似的中和抗体水平[8],这些强大的体液免疫反应可以降低严重症状的发生率,这可能是儿童临床症状较轻的原因[9]。本研究患儿在实验室检查中可见白细胞、淋巴细胞、中性粒细胞、嗜酸性粒细胞减低,与文献报道COVID⁃19感染患者多以淋巴细胞减少的血常规特征相同[10-11],两组均有AST、LDH、CK⁃MB升高,说明新冠患儿大多数有肝功能、心肌的炎性损伤,LDH是多种疾病的敏感指标,包括儿童难治性肺炎、成人重症 COVID⁃19、新生儿高胆红素血症等[12-13],未接种疫苗组较疫苗组LDH升高更明显,说明未接种疫苗组机体炎性损伤更重。接种疫苗组平均住院时长(10.1±5.5)d与未接种组(16.4±13.0)d比较明显缩短,这类研究在国内较少,这与英国BALTAS等[14]研究结论一致。
当COVID⁃19大流行于2020年初被宣布为全球紧急情况时,科学界和公共卫生界认为SARS⁃CoV⁃2传播最终将通过自然感染、疫苗开发和应用使群体免疫而得到控制[15]。目前上市的新冠病毒疫苗主要有4种[16-17]:灭活疫苗、病毒载体疫苗、重组蛋白疫苗和核酸疫苗,4种疫苗的特点和作用机制如下:(1)灭活疫苗:采用体外培养病毒,通过加热或化学方法将其灭活,病毒失去致病力而保留抗原性,我国新冠病毒灭活疫苗是将新冠病毒培养于非洲绿猴肾(Vero)细胞中,之后灭活并采用氢氧化铝佐剂以提高免疫原性,可刺激机体产生免疫应答。(2)病毒载体疫苗:将S蛋白基因插入改造后的非致病性的活病毒载体中制备的疫苗,我国腺相关病毒(adeno⁃associated virus,AAV)载体新冠病毒疫苗(5型腺病毒载体)是将S蛋白基因重组到DNA缺陷型5型AAV病毒内,基因重组AAV在体内表达S蛋白抗原,并诱导机体产生免疫应答。(3)重组蛋白疫苗:使用病原体中具有免疫原性的特定部分或亚单位通过基因工程的方法制备疫苗,我国重组新冠病毒疫苗是将直接参与宿主受体识别的S1亚基的受体结合域(receptor binding domain,RBD)RBD基因重组到中国仓鼠卵巢(CHO)细胞基因内,在体外诱导表达KBD二聚体,再用氢氧化铝佐剂以提高免疫原性,诱导机体产生免疫应答。(4)核酸疫苗:包括mRNA疫苗和DNA疫苗,目前使用的是将编码新冠病毒S蛋白抗原的外源性基因(mRNA)直接导入人体细胞内,利用人体细胞表达和合成S蛋白,诱导产生抗S蛋白抗原的免疫应答,目前临床应用的主要是mRNA疫苗。目前我国已有7个生产企业的新冠病毒疫苗获批附条件上市或紧急使用,附条件上市的包括3个新冠病毒灭活疫苗和1个AVV载体疫苗(5型腺病毒载体),紧急使用的是1个新冠病毒重组蛋白疫苗(CH0细胞)和2个核酸疫苗。WHO批准紧急使用的新冠病毒疫苗中包括我国国药集团中国生物北京生物制品研究所(简称北京生物)的灭活疫苗(北京科兴中维生物技术有限公司(简称北京科兴)的灭活疫苗(CoronaVac),我国现大多数新冠病毒疫苗为灭活疫苗。
新冠病毒疫苗最开始在成人中应用,随着不断研究和探索,疫苗在儿童中应用基本上是安全的[18-19]。在巴西圣保罗,27例7个月~5岁的儿童要接种流感疫苗,却无意中接种了COVID⁃19疫苗CoronaVac(中国科兴),30 d随访中只有一名儿童在接种疫苗后出现轻微症状,无其他不良事件发生,并且可以在儿童中引起体液反应,这也表明CoronaVac对儿童是安全且具有免疫原性的[20]。CREECH等[21]研究6~11岁4 016例儿童接种mRNA⁃1273疫苗提示:最常见不良反应是注射部位疼痛、头痛和疲劳,不良反应普遍较轻,不致死,未报告与疫苗相关的严重不良事件、儿童多系统炎症综合征、心肌炎或心包炎,且mRNA⁃1273疫苗可安全有效地诱导6~11岁儿童的免疫反应和预防COVID⁃19,这些免疫反应并不亚于年轻人。本研究提示接种疫苗患儿IgG抗体滴度明显升高,这与相关研究相仿:与未接种疫苗的个体相比,接种疫苗的个体的IgG抗体水平更高且对于IgG亚型和中和抗体也可以得出类似的结论[22],抗体滴度已被证明与疫苗有效性和防止再感染相关[23],这也强调了对儿童进行疫苗接种的必要性。疫苗可有效减少 SARS⁃CoV⁃2相关变异株:Alpha、Beta和Delta的传播和感染[24-25]。经研究发现,对于儿童的Omicron变异株,COVID⁃19疫苗的有效性可能会降低,为了更好地预防Omicron变异株,接种过两剂COVID⁃19疫苗的青少年可能需要接种第三剂针[26],对儿童和青少年的 SARS⁃CoV⁃2,疫苗将对控制COVID⁃19大流行做出决定性的贡献。
综上所述,本研究显示儿童感染COVID⁃19,临床症状轻,较少出现重症及危重症,在实验室检查中可见白细胞、淋巴细胞、中性粒细胞、嗜酸性粒细胞减低,与病毒性感染特征相符,两实验组均有AST、LDH、CK⁃MB升高,提示新冠患儿大多数有肝功能、心肌的炎性损伤;未接种疫苗组较疫苗组LDH升高更明显,提示接种疫苗组可能机体炎性损伤更轻。接种疫苗组平均住院时长(10.1±5.5)d与未接种组(16.4±13.0)d比较明显缩短,本研究表明新冠疫苗可能是减少儿童机体炎性损伤和住院时间,尽快获得康复的关键。
儿童特别是婴幼儿免疫系统处于不断发育和完善过程中,所以目前对儿童接种新冠疫苗相关的可用数据仍有限,本文为回顾性研究,搜集的现有病例数有限,虽然能够发现趋势,但仍需要更多的基础研究和临床试验予以探索,需要更多的多中心、大样本研究以及在儿童中进行长期随访数据的研究,进一步明确疫苗的保护作用。

