CT引导下软线爪钩定位肺结节准确性的影响因素
孔伟东,荣 萍,李 茗,杨尚文,马一鸣,陈文倩,董宁宇,辛小燕,韩小伟
(南京大学医学院附属鼓楼医院医学影像科,江苏 南京 210008)
肺癌是全球癌症死亡的主要原因,患者5年总体生存率为29.7%[1],早期发现和及时治疗是提高患者生存率的关键[2]。随着CT在肺癌筛查中的应用,大量高危毛玻璃结节(ground glass nodule, GGN)被检出,而术前采用无创成像技术无法准确定位和标记肺结节[3]。临床常用电视胸腔镜手术(video assisted thoracoscopic surgery, VATS)切除肺结节[4],但术中对定位GGN或位于肺深部的实质小结节甚感困难。术前CT引导肺结节穿刺定位可显著提高VATS成功率,减少术后并发症[5-6];于CT引导下采用Hook-wire金属钩丝、弹簧线圈及染料染色等,能对肺结节加以定位[7-8],而其准确性直接影响VATS治疗效果及手术风险[7]。软线爪钩为用于术前肺结节定位的新型装置,尾线采用软线设计而更为安全[4,6]。本研究分析采用软线爪钩定位肺结节准确性的影响因素。
1 资料与方法
1.1 一般资料 回顾性分析2020年9月—2021年1月214例于南京大学医学院附属鼓楼医院胸外科接受VATS的单发肺结节患者,男76例、女138例,年龄19~88岁,平均(53.6±13.4)岁,均于术前24小时内接受CT引导下软线爪钩穿刺定位肺结节。纳入标准:①CT引导下行软线爪钩徒手穿刺定位均一次性成功;②于定位后24 h内接受VATS,术中验证结节标记位置;③术后病理诊断明确。排除标准:①图像不完整或质量不佳影响评价;②多发肺结节。
1.2 仪器与方法 采用Philips IQon Spectral CT仪,自动管电流50~250 mAs,管电压120 kV,螺距因子1.2~1.5,重建算法Y-Detail(YB),重建层厚1 mm,间隔1 mm,FOV 350 mm×350 mm。于窗宽1 500 HU、窗位-600 HU的肺窗图像中测量穿刺相关指标。
穿刺前准备:①评估心、肺功能及凝血功能,血小板计数>50×109/L,国际标准化比值<1.5;②完善呼吸训练;③签署知情同意书。于CT图像上确定结节位置,选择穿刺路径和标记穿刺点;局部消毒、铺巾,以2%利多卡因3~5 ml行局部皮下浸润麻醉,之后以软线爪钩穿刺针(20G×100 mm,宁波胜杰康生物科技有限公司)行徒手穿刺,于CT引导下将穿刺针刺入肺内并到达结节附近,释放定位爪钩,锚定肺组织;即刻行CT扫描验证定位爪钩的最终位置,并观察有无并发症。由胸外科医师行VATS,术中识别定位标记并楔形切除相应肺组织,取出定位爪钩,与标本一同送病理学检查。
1.3 图像分析与指标测量 由分别具有5年和8年胸部影像学诊断经验的主治医师各1名共同阅片,出现分歧时提请1名副主任医师进行最终判断。基于CT图像评价穿刺体位(仰卧位、俯卧位、左侧位、右侧位及侧斜位)、结节侧别(左、右)及其具体肺叶;测量肺结节最大径、结节外缘与穿刺针入肺处最短距离(结节深度)、(进针处)胸壁厚度、(肺内)进针深度、穿刺针与胸壁(角度1)及与水平面(角度2)成角大小(锐角)。在CT图像上测量肺内定位爪钩与结节外缘之间的最短距离,<1 cm为准确性较好(较好组),≥1 cm为准确性较差(较差组)。观察有无出血、气胸等并发症。所有量化指标均测量2次,取平均值(图1)。

图1 基于CT图像测量肺结节穿刺相关指标示意图
1.4 统计学分析 采用STATA 15.0统计分析软件,以双样本t检验或χ2检验比较组间临床资料及CT特征等指标的差异;以logistic回归分析逐步变量筛选法观察软线爪钩定位肺结节准确性的影响因素。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 214例肺结节患者中,最终病理诊断恶性177例,包括原位腺癌143例、浸润性腺癌31例、转移癌3例;良性病变37例。214枚肺结节中位于左肺79枚、右肺135枚,上叶106枚、中叶26枚、下叶82枚;结节最大径0.21~1.97 cm、平均(0.78±0.26)cm,结节深度0.20~5.47 cm、平均(1.37±0.77)cm。穿刺进针深度0.34~2.60 cm、平均(1.21±0.45)cm,角1为48°~99°、平均(80.40±8.99)°,角2为25°~92°、平均(78.09±12.47)°; 189枚定位较好(图2、3),25枚定位较差。穿刺后84例出现气胸,34例针道出血,因气胸程度较轻、针道出血量较少,均未予特殊处理。
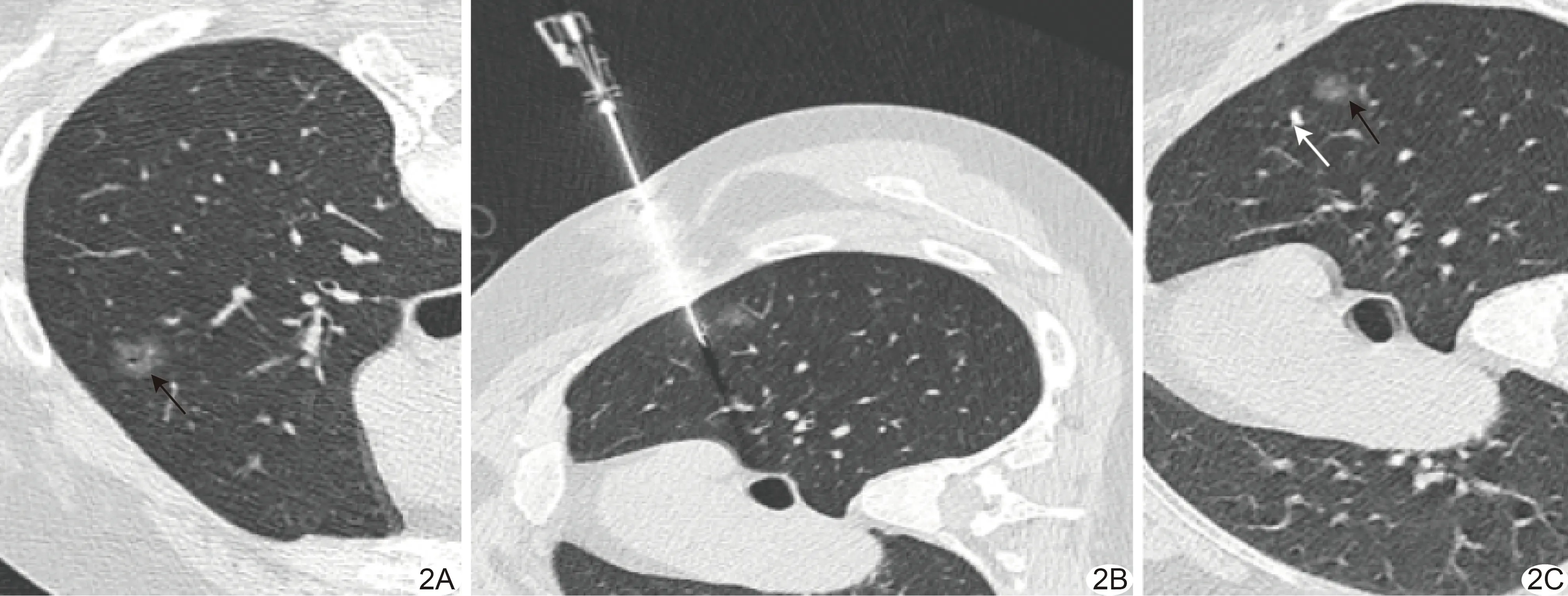
图2 患者女,50岁,右肺上叶浸润性腺癌,CT引导下软线爪钩定位 A.右肺上叶结节(箭)最大径1.32 cm,深度0.92 cm; B.胸壁厚度3.91 cm,穿刺针与水平面成角75°; C.爪钩(白箭)与结节(黑箭)距离为0.41 cm
2.2 影响穿刺定位准确性的因素 较好组与较差组间,结节深度、胸壁厚度、进针深度、穿刺针与水平面角度(角2)及术中针道出血率差异均有统计学意义(P均<0.05),见表1。以logistic回归分析结果显示,结节最大径、结节深度、胸壁厚度及穿刺针与水平面成角(角2)均为定位准确性的影响因素(P均<0.05),见表2。

图3 患者女,47岁,右肺上叶浸润性腺癌 A.右肺上叶结节(箭)最大径1.28 cm,邻近血管,结节深度1.75 cm; B.胸壁厚度4.13 cm,穿刺针与水平面成角88°; C.爪钩(白箭)与结节(黑箭)相距0.74 cm,合并少量针道出血(红箭)
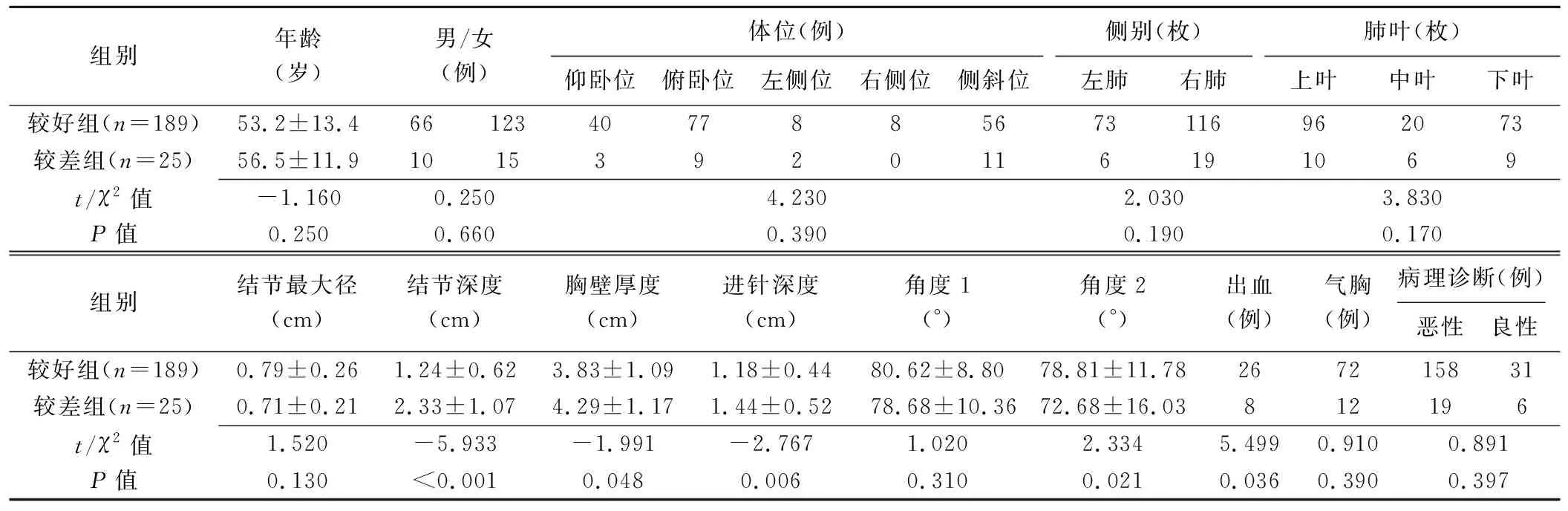
表1 CT引导下软线爪钩定位肺结节准确性较好组与较差组间相关指标比较
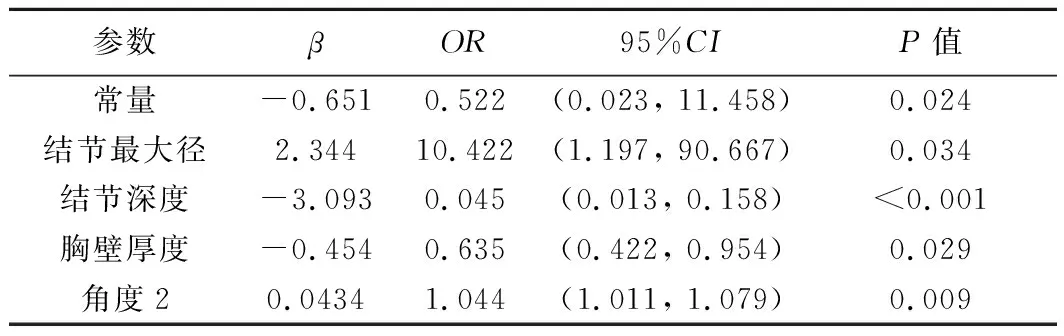
表2 CT引导下软线爪钩定位肺结节准确性的影响因素的多因素logistic回归分析
3 讨论
VATS术前准确定位肺结节、尤其肺小结节是手术成功的关键。目前VATS术前定位肺结节的常用方法包括弹簧圈定位、注射亚甲蓝染色定位及钢丝爪钩定位等[6,9-10]。弹簧圈定位较准确,但易脱落致定位失败;注射亚甲蓝定位创伤小、安全性高,但在肺内易扩散而降低其特异性;钢丝爪钩定位则潜在创伤风险较大[6]。新型软线爪钩定位器采用四爪锚定方式和软质尾线设计,锚定定位牢固,术中不易脱落,且软质尾线创伤较小,安全性高[4,11]。
本研究观察214例VATS术前接受CT引导下软线爪钩定位的单发肺结节患者,分析定位准确性的影响因素;病灶均经一次穿刺成功定位,排除了多次调整进针角度的影响[12];基于1 mm薄层CT重建图像进行影像学评价,能更准确地观察结节和进针位置及并发症等情况。本研究以定位爪钩与结节外缘之间最短距离1 cm为标准评价定位准确性,可较好地满足VATS术中所需;术中将肺内定位标记物连同肺结节一同取出,以验证穿刺定位结果[5]。本研究对肺结节的定位准确率为88.32%(189/214),与既往研究[6]结果相近;15.89%(34/214)针道出血,相对较少,而39.25%(84/214)合并气胸,相对较多,可能与薄层图像显示气胸更为清晰有关[13-14]。
单因素分析结果显示,本研究组间结节深度、(进针处)胸壁厚度、(肺内)进针深度、穿刺针与水平面角度及针道出血差异有统计学意义;多因素分析结果表明,结节最大径、结节深度、胸壁厚度及穿刺针与水平面成角角度均为定位准确性的影响因素。究其原因,结节大小和深度是穿刺前评估的重要内容,结节越大、越表浅则定位越准确;胸壁厚度影响穿刺针入肺路径,胸壁越厚则易导致路径偏差;穿刺针与水平面成角角度是进针倾斜程度的依据之一,成角越接近垂直则结果越准确[9,15]。但本研究中单因素分析显示组间结节最大径差异无统计学意义,可能与2组样本量不均衡及测量指标可能存在一定误差等有关。在选定穿刺点和角度的前提下,穿刺针入肺深度对穿刺准确性的影响较为有限。本研究采用软线爪钩进行定位操作,所获结果也可为基于CT引导下采用其他定位装置提供参考。
本研究的主要局限性:虽于术中证实定位标记,但术前基于CT判断定位肺结节的准确性是否与实际定位标记完全符合尚待考量;难以排除操作者主观因素的影响;薄层CT图像所示穿刺针路径与肺结节所在层面不尽相同,对较小肺结节的测量指标可能存在一定误差。
综上,结节最大径、结节深度、胸壁厚度及穿刺针与水平面的角度均可影响CT引导下软线爪钩定位的准确性。

