肝硬化患者感染性休克临床特征及预后
周玉军 何凤芝
肝硬化在临床上是常见的一种慢性消化系统疾病,临床研究认为[1],每年全球都有超过50 万人死于肝硬化疾病,这种病症开始成为继心脏病、脑卒中、胸科疾病以及癌症之后的第五大致死疾病,所以要引起临床治疗的重视。临床认为导致肝硬化发病的原因众多,主要包括病毒性肝炎、乙醇性肝损害、自身免疫性肝炎等[2]。肝硬化患者因为其肝脏解毒功能相对较低,肝脏代偿功能较差和细胞体液存在不同程度的免疫缺陷等多种因素的影响,很容易导致患者在接受治疗时出现生物原菌感染之后的感染性休克。临床认为[3]肝硬化合并感染性休克病情较重,会对患者的整体健康产生严重的影响和制约。本文主要分析肝硬化患者合并感染性休克的临床特征,并分析其预后的情况,报告如下。
1 资料与方法
1.1 一般资料 选取2018 年1 月~2021 年1 月到本院进行治疗的451 例肝硬化患者作为研究对象,其中男234 例,女217 例;年龄32~78 岁,平均年龄(62.15±12.05)岁;病程1~5 年,平均病程(3.28±0.59)年。资料均符合《世界医学会赫尔辛基宣言》,患者或家属签署《知情同意书》。
1.2 感染性休克诊断标准 ①严格根据患者的主要临床表现和感染部位、外周血、分泌物等进行病原菌培养,根据培养结果予以证实;②患者存在多器官功能障碍综合征(MODS),并根据多器官功能障碍综合征标准进行诊断[4];③全身炎症反应综合征应根据美国胸科学会与危重病医学会联邦会议的诊断标准进行诊断[5];④以Montgomery 对不可逆的器官功能衰竭进行诊断[6]。
1.3 方法 回顾性分析451 例肝硬化患者的临床资料,总结所有肝硬化患者中合并感染性休克的病例数,通过统一的调查量表,回顾性分析和对比所有患者的临床资料,调查量表的内容主要包括患者的性别、年龄、血清白蛋白水平、侵入性操作、预防性使用抗生素、消化道止血、肝性脑病、住院时间等。将合并感染性休克患者的上述因素与未合并感染性休克患者进行对比,并做统计学分析,进一步确定肝硬化合并感染性休克患者的主要临床特征,所有患者根据实际情况开展对症治疗,并评估临床结局和预后情况。
1.4 观察指标 ①统计肝硬化合并感染性休克的发生部位与占比。②研究肝硬化合并感染性休克的临床特征。③比较肝硬化合并感染性休克患者与未合并感染性休克患者的临床结局与预后情况。
1.5 统计学方法 采用SPSS25.0 统计学软件处理数据。计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 肝硬化合并感染性休克的发生部位与占比451 例肝硬化患者中合并感染性休克患者90 例,占19.96%。90 例感染性休克患者的主要感染部位为肺部、腹腔、肠道部位,其次为创伤部位、胆道和皮肤软组织部位,最后为泌尿系统、血液和其他部位。见表1。
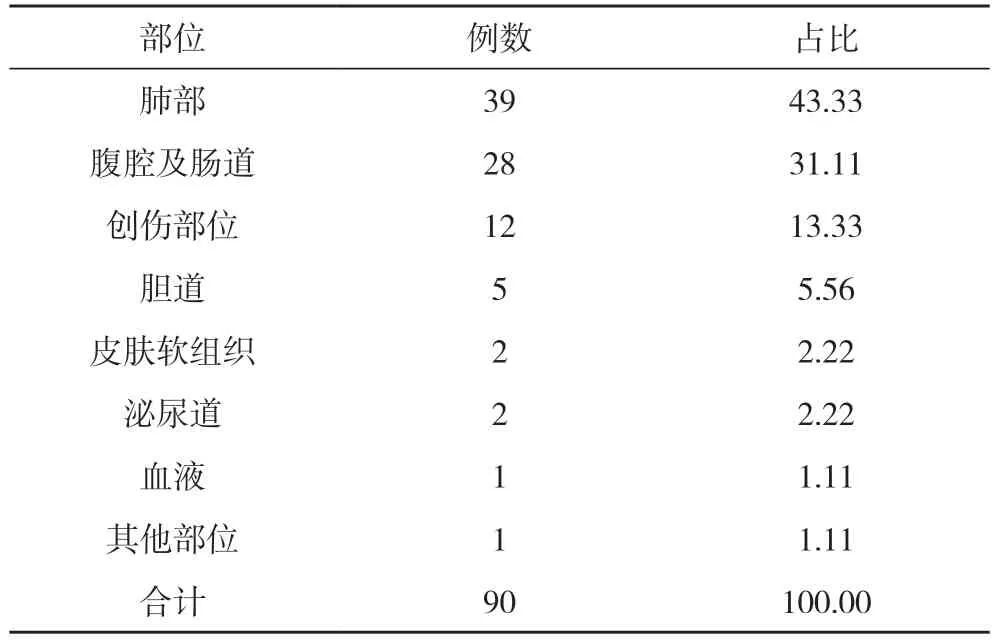
表1 肝硬化合并感染性休克的发生部位与占比(n,%)
2.2 肝硬化合并感染性休克的单因素分析 单因素分析显示,肝硬化合并感染性休克年龄≥60 岁、血清白蛋白≤35 g/L、未预防性应用抗生素、消化道出血、肝性脑病、住院时间≥30 d 的患者占比均高于未合并感染性休克的患者,差异有统计学意义(P<0.05)。见表2。

表2 肝硬化合并感染性休克的单因素分析[n(%)]
2.3 肝硬化合并感染性休克患者与未合并感染性休克患者的临床结局与预后情况 451 例患者中,未合并感染性休克患者361 例,死亡8 例,病死率为2.22%;合并感染性休克患者90 例,死亡12 例,病死率为13.33%。合并感染性休克患者病死率高于未合并感染性休克患者,差异有统计学意义(χ2=21.0095,P=0.0000<0.05)。
3 讨论
感染性休克在临床上是比较严重的危及重症,这种疾病会对患者的生命安全产生严重的威胁。临床研究认为[7]严重的感染会导致患者出现感染性休克,这是因为病原微生物和相关毒素产物导致一种脓毒病的综合征,发病后患者一般都伴随休克等不良表现,该疾病发病急骤且病情进展迅速,容易导致患者形成组织缺血缺氧,严重情况下还会导致患者出现功能性障碍和代谢紊乱,最终使患者形成多器官功能衰竭而死亡[8]。肝硬化患者如果出现感染,其机体内因大量的毒素代谢产物和细菌产生大量的毒素,这会导致患者必须利用肝脏进行解毒,而肝脏的解毒功能较差就会使得人体各个器官功能相对减弱,所以在患者感染的时候会加重其他器官的损伤,对患者的整体预后产生影响[9]。
本文主要研究肝硬化感染性休克患者的临床特征,通过对本文的分析能够看出:①451 例肝硬化患者合并感染性休克患者90 例,占19.96%。90 例感染性休克患者的主要感染部位为肺部、腹腔、肠道部位,其次为创伤部位、胆道和皮肤软组织部位,最后为泌尿系统、血液和其他部位;②单因素分析显示,肝硬化合并感染性休克年龄≥60 岁、血清白蛋白≤35 g/L、未预防性应用抗生素、消化道出血、肝性脑病、住院时间≥30 d 的患者占比均高于未合并感染性休克的患者,差异有统计学意义(P<0.05)。③451 例患者中,未合并感染性休克患者361 例,死亡8 例,病死率为2.22%;合并感染性休克患者90 例,死亡12 例,病死率为13.33%。合并感染性休克患者病死率高于未合并感染性休克患者,差异有统计学意义(P<0.05)。以上情况可以说明,肝硬化合并感染性休克患者一般病情较重,年龄较大,病死率较高。因此临床必须采取有效的措施,尽可能避免患者出现感染性休克,强化对高龄患者的检查工作,最具有高危风险的患者要积极的监测其肝脏功能,积极治疗基础病症,纠正患者的低蛋白水平[10]。还要合理的应用抗生素,掌握抗生素使用的指征。如果患者合并肝性脑病,应对原发疾病进行积极的干预,降低并发症发生几率[11]。尽可能采取有效措施促进患者康复,缩短患者的住院时间,在住院的过程中需尽可能控制患者病房空气的流通,严格的对探视制度加以限制,还要限制陪护人员的数量,这样能够减少人员的流动性,病情严重的患者还要进行保护性隔离等[12]。
综上所述,肝硬化合并感染性休克的患者具备典型的临床特征和表现,而且其预后条件更差,采取有效措施尽可能预防肝硬化合并感染性休克出现对促进患者的预后具有重要意义。

