成人面部难辨认癣12例临床分析
张 楠 何 瑾 晁晓娟 陈文俊 王惠琳 孟继龙
新疆军区总医院皮肤科,乌鲁木齐,830000
难辨认体癣也称不典型体癣或伪装癣,是指临床表现缺乏皮肤体癣特点的一类皮肤浅表癣菌感染,常常是因为初诊时未明确诊断而错误用药或者患者长期反复搔抓所导致。本病皮损可类似多种皮肤病,如湿疹、玫瑰痤疮、脂溢性皮炎、盘状红斑狼疮等,我们回顾了相关文献后,对我科门诊的12例难辨认癣临床特点进行了分析,报道如下。
1 资料与方法
描述性分析2013年1月至2019年6月共12例外院误诊的体癣,所有患者记录年龄、性别,病程时间,就诊记录,及曾经外用药物名称及种类。所有患者均取皮屑做真菌荧光染色镜检:取材局部皮损75%酒精消毒,将所取皮屑置于载玻片上,滴加1~2滴荧光染色液,盖上盖玻片,等待1 min,吸取多余液体,显微镜下观察。镜检阳性者方可确诊入组。征得患者同意后,部分患者做玻片小培养,培养见到菌落长出后鉴定菌种,挑取菌落做氨酚棉兰染色,镜下观察形态。治愈标准:皮损完全消退且真菌镜检阴性。
2 结果
12例面部难辨认癣患者临床特点及治疗结果分析见表1。12例患者中,男10例,女2例,年龄34~73岁,平均年龄60.5岁,病程3~42个月,平均16.2个月。7例患者有不同程度的瘙痒,5例患者无明显自觉症状。6例患者皮损表现为慢性湿疹样,2例患者皮损表现为银屑病样,2例患者表现为离心性环状红斑样。且12例患者均可见到足趾缝间浸渍发白型足癣。部分典型临床表现见图1~4。
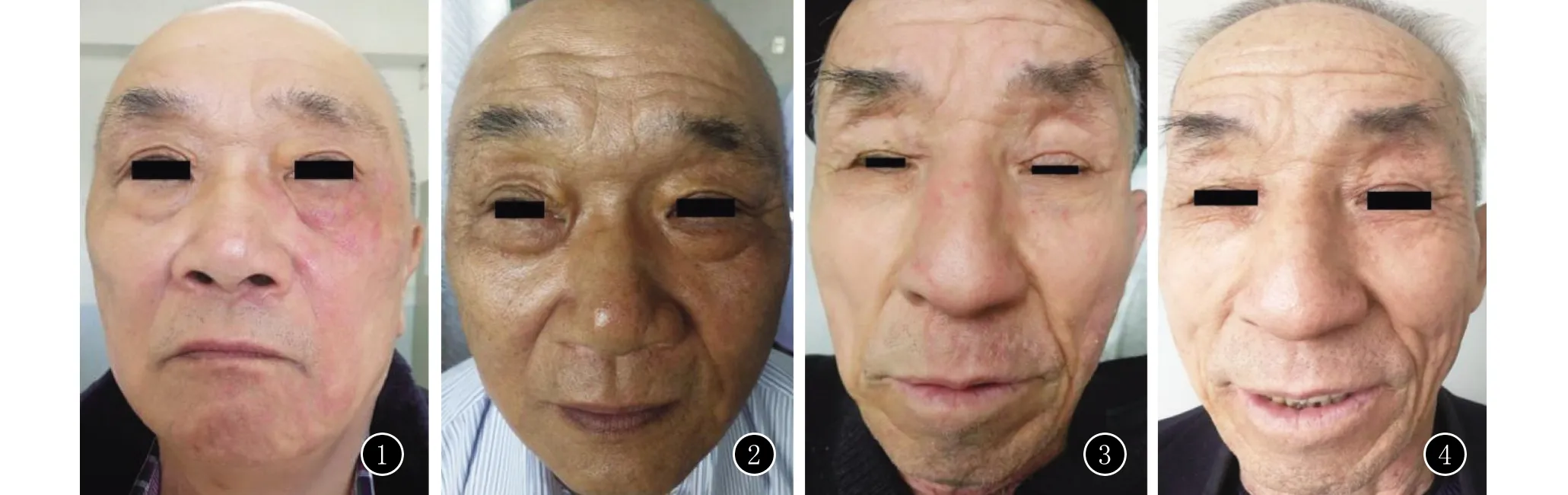
图1 左侧面部难辨认癣半年 图2 外用特比萘芬乳膏1个月后 图3 左侧面部难辨认癣1年余 图4 外用特比萘芬乳膏后1个月

表1 12例面部难辨认癣患者临床特点及治疗结果分析
诊疗经过:12例患者中8例曾于基层医院或社区门诊部诊断为湿疹或皮炎并给予外涂糖皮质激素类软膏,1例曾因考虑面部皮炎而外用0.03%他克莫司软膏,余3例曾自行外涂地塞米松软膏(999皮炎平),皮损在治疗过程中部分消退,瘙痒略减轻,但很快复发加重。来我院后所有患者均行真菌镜检,其中12例患者镜检均为阳性,征得患者同意后对其中7例患者取皮屑组织行玻片小培养,其中2例未长出菌落,4例为须癣毛癣菌,1例为红色毛癣菌。挑取菌落做氨酚棉兰染色,镜下观察形态。真菌镜检典型图片见图5~8。

图5、6 患者面部皮屑真菌镜检(×400) 图7 红色毛癣菌乳酸酚棉兰染色(×400) 图8 须癣毛癣菌乳酸酚棉兰染色(×400)
治疗效果:所有患者均外用特比萘芬乳膏治疗,每日早晚各一次,同时治疗皮损部位及足癣、股癣。1个月后7例明显消退,4例部分消退。7例明显消退者取材真菌镜检,阳性者继续外用特比萘芬乳膏1个月,4例部分消退者继续外涂特比萘芬乳膏1个月,经过2~3个月治疗,所有患者皮损均完全消退,真菌镜检为阴性,部分遗留色素沉着。其中1例患者痊愈半年后再次复发,详细询问治疗经过后发现其仅治疗面部皮损,对足癣未用药,导致了其面部癣菌病再次复发。
3 讨论
皮肤癣菌病是皮肤浅表真菌病的一种,常见的病原菌为红色毛癣菌,犬小孢子菌等。皮肤癣菌病的典型临床表现为形态不规则的斑片,边缘隆起发红,中央平坦光滑或仅有少量糠状鳞屑。不典型癣最早由Ive等[1]在1968年提出,由于诊断错误而局部使用糖皮质激素或钙调磷酸酶抑制剂等免疫抑制剂从而导致其临床表现不典型,难以辨认,也称难辨认癣。因误诊医生及患者自行使用糖皮质激素最为常见,又称为“激素修饰癣”。
有研究报道[2],不典型癣发生的主要原因是患者未经专业皮肤科医生面诊或未诊疗直接自行外用药物治疗,均局部使用了糖皮质激素,且因糖皮质激素的抗炎作用而获得的短期疗效而导致长时间反复使用糖皮质激素。因各种原因(如器官移植后或自身免疫病)系统使用免疫抑制药物或患有恶性肿瘤所导致的免疫缺陷状态也可以导致体癣发展为难辨认癣。发生于面部的体癣也可以因为各种理化刺激,如洗脸、化妆、剃须等,也可以导致难辨认癣的产生。
不典型癣容易误诊是因为其皮损可以模拟湿疹、玫瑰痤疮、银屑病、脂溢性皮炎。扁平苔藓等多种皮肤病。Del等[3]报道54例儿童难辨认癣,其中发病部位最主要为面部(21例,39%),培养结果最主要为须癣毛癣菌。难辨认癣皮损最常好发于面部和躯干,常表现为慢性湿疹样。孙建方等[4]报道7例儿童面部难辨认癣,发现部分患者与养宠物有关,致病菌最常见为石膏样小孢子菌和须癣毛癣菌。高守等[5]报道38例面部难辨认癣,均在首诊医院存在误诊、误治,其中少数与养宠物有关,绝大多数伴发有手足癣。除误诊为炎症性皮肤病外,也有皮肤癣菌病误诊为色素细胞肿瘤的报道,如夏悦[6]等报道1例掌黑癣误诊为交界痣,后经皮肤组织病理活检确诊。
本文报道的成人不典型癣,患者平均年龄60.5岁,病程最短3~42个月,平均16.2个月。所有患者均有外涂糖皮质激素类药物病史,12例患者均否认养宠物,且均合并足癣,面癣因滥用药物或反复搔抓而表现出不同于常见体癣的环形皮损,从而容易误诊误治。
有文献报道,发生于面部的体癣常常为动物源性,全球范围内最常见的致病菌为犬小孢子菌,日本学者报道以红色毛癣菌、须癣毛癣菌最为常见;断发毛癣菌在美国文献报道中最为常见,而不典型癣报道致病菌中以须癣毛癣菌最为常见[7,8]。国内的文献报道中,不典型癣的致病菌种以须癣毛癣菌及石膏样小孢子菌最为常见[9,10]。于世荣等[11]采用激光共聚焦显微镜及真菌镜检诊断面部难辨认癣42例,真菌培养发现其中致病菌6例为红色毛癣菌,3例为须癣毛癣菌。本文有7例患者行真菌培养,2例未培养出真菌,4例为须癣毛癣菌,1例为红色毛癣菌。
文献报道不典型癣的诊断标准[12]:(1)不具有皮肤癣病的典型皮损;(2)有使用免疫抑制剂(糖皮质激素最常见)的病史;(3)真菌检查阳性(镜检或培养);(4)抗真菌治疗有效。本组难辨认癣病例均符合以上特点,且均合并浸渍糜烂型足癣,在治疗过程中同时治疗足癣,以达到根治目的。本组病例在确诊之前均有自行购买或基层医院就诊后使用糖皮质激素软膏的情况,提示在临床诊疗工作中,因皮损特点不典型时可完善真菌镜检等相关检查,在没有依据时不可盲目使用糖皮质激素类药物。
典型的体癣无论发生于面部或躯干,均不难诊断,但因激素滥用或搔抓使皮损表现为不规则斑片甚至湿疹化或继发感染后极易造成误诊或漏诊。以往报道不典型癣的治疗需在系统使用酮康唑、伊曲康唑等抗真菌药物的同时,联合外用抗真菌药,疗程需4~6周[13]。本组12例患者均仅外用抗真菌药物特比萘芬乳膏,疗程1~4个月不等,达到了临床治愈的效果,安全有效,仅1例患者因未同时治疗足癣,导致疾病复发,提示在治疗过程中一定要提醒患者同时治疗足癣或股癣等其他浅部真菌病,以达到根治目的。

