呼吸训练器对急性加重期慢性阻塞性肺疾病患者心肺功能及耐力的影响
唐 楠,张东亚,李旭然
慢性阻塞性肺疾病急性加重期(AECOPD)指慢性阻塞性肺疾病(COPD)患者病情超过日常状况的持续恶化,短期内出现咳嗽、气促、喘息加重等症状,患者痰量增多、呈粘脓性,机体炎症加剧,黏膜水肿导致气流受限,通气功能功能不足,常伴有急性呼吸衰竭[1-2]。AECOPD及其合并症会影响患者整体疾病的严重程度,使患者外周肌肉功能障碍、肺功能受损,导致严重不良预后。因此,控制AECOPD患者病情发展,改善该时期机体各异常指标,对改善患者整体疾病严重程度,降低不良预后的发生均具有重要意义[3-4]。目前,临床治疗AECOPD除了使用药物控制病情外,肺康复训练也占据重要地位,肺康复训练是以运动疗法为主,其他方法为辅的综合训练方法,包括运动疗法、劝导戒烟、自我管理教育等,运动疗法除了简单的腹式呼吸、缩唇呼吸和部分呼吸法外,利用呼吸训练器的强化呼吸肌训练也在临床广泛使用,其疗效已被广大患者认可[5-6]。但目前临床上关于呼吸训练器在AECOPD中应用价值的报道较少,基于此,本研究采用病例对照的方法,探讨呼吸训练器对AECOPD患者的干预效果。现报道如下。
1 对象与方法
1.1 对象 选取南京医科大学附属淮安第一医院2017年9月~2020年9月98例AECOPD患者,随机数表法分为观察组与对照组,各49例。其中观察组男20例,女19例;年龄41~79岁,平均年龄(52.97±3.21)岁;病程为3~12年,平均病程为(6.97±2.01)年;对照组男22例,女17例;年龄42~80岁,平均年龄(53.06±3.29)岁;病程为4~11年,平均病程为(7.02±2.01)年。两组基础资料比较差异无统计学意义(P>0.05),具有可比性,本研究获本院医学伦理委员会批准。纳入标准:(1)符合中华医学会呼吸病分会制定《慢性阻塞性肺疾病诊治指南(2002)》COPD诊断标准[7];(2)出现超过日常状况的持续恶化,均为急性加重期;(3)血流动力学相对稳定;(4)能进行缩唇呼吸或使用呼吸训练器;(5)签署知情同意书。排除标准:(1)合并严重肝、肾及心血管疾病;(2)伴有其他呼吸系统疾病;(3)认知功能障碍、交流障碍无法配合研究者。
1.2 方法 两组均给予常规治疗,包括平喘、化痰、抗感染、营养支持、持续低流量吸氧等治疗,待患者病情稳定后测定各项指标作为呼吸锻炼干预前指标,并开始后续呼吸锻炼。(1)对照组患者病情稳定后进行缩唇式腹式呼吸训练。缩唇呼吸:保持呼吸平静后,用鼻子呼气,后双手叠起轻压腹部,用嘴巴呈鱼嘴状用力将气体呼出,吸呼比1∶2,频率为8~10次/min;腹式呼吸:患者取站立位或坐位,一手放在胸前,一手放在腹部,吸气时努力抬起腹部,呼气时收腹用口呼吸,呼吸比1∶2,频率为8~10次/min,缩唇呼吸和腹式呼吸均3次/d,10~15 min/次。(2)观察组在对照组基础上采用呼吸训练器进行呼吸功能锻炼,采用国产的肺功能呼吸训练器(上海缔普医疗器械),具体实施过程:患者取舒适体位,由主管护士向患者介绍呼吸训练器的结构,并向患者进行示范。吹气、吸气训练,每5~10次为1个周期,持续锻炼10~15 min,3次/d,每次吸、吹总时间<30 min,每个循环后休息片刻继续下个循环,呼吸训练过程中护士需密切监视患者的面色、呼吸等情况,一旦患者出现不适要停止治疗。两组均持续锻炼2周。
1.3 观察指标 (1)记录两组入住ICU时间、平均住院时间。(2)测定两组干预前、干预结束1周后心肺功能指标,取患者血清5 ml,采用电化学发光法检测N端脑利钠肽前体(NT-proBNP),利用超声心动图观察左心射血分数(LVEF),采用日本美能肺功能检测仪(AS-507)测定最大呼气峰流速值(PEF)、第1秒用力呼气容积(FEV1)、用力肺活量(FVC),计算第一秒用力呼气容积/用力肺活量(FEV1/FVC)。干预前测量时间点为病情稳定后第1天,进行呼吸锻炼前。(3)记录两组干预结束1周后6 min步行距离(6MWD)及改良版英国医学研究学会呼吸困难量表(MMRC)、COPD评估测试(CAT)评分,MMRC评分可反应患者病情严重程度,共0~4分,评分越高,患者病情越严重;CAT用于评估COPD对患者健康及生活质量的影响,CAT总分为40分,其中CAT评分>30分表明COPD患者病情非常严重,21~30分表明病情严重,11~20分为中等,10分及以下为病情轻微。(4)测定两组干预前后动脉血气指标,采用血气分析仪检测pH值、动脉氧分压(PaO2)、吸入氧浓度(FiO2)、动脉血二氧化碳分压(PaCO2),计算氧合指数(OI),OI=PaO2/FiO2。测定时间点同(2)。
1.4统计学处理 选用SPSS 22.0软件对数据进行统计学分析,计量资料以(±s)表示,两两比较行t检验,同组内比较采取配对样本t检验,计数资料以(%)表示,组间行χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组入住ICU时间、平均住院时间比较 观察组入住ICU时间、平均住院时间(8.25±2.14)d、(14.52±3.14)d,均显著低于对照组(13.21±3.12)d、(19.68±3.25)d,差异有统计学意义(P<0.05)。
2.2 两组干预前后心肺功能指标比较 干预前两组NT-proBNP、LVEF、PEF、FEV1/FVC比较,差异无统计学意义(P>0.05),干预后观察组NT-proBNP显著低于本组干预前及对照组干预后,LVEF、PEF、FEV1/FVC显著高于本组干预前及对照组干预后,差异有统计学意义(P<0.05)。见表1。
表1 两组AECOPD患者干预前后心肺功能指标比较(±s)

表1 两组AECOPD患者干预前后心肺功能指标比较(±s)
注:与本组干预前比较,aP<0.05
组别观察组对照组t值P值例数49 49 NT-proBNP(ng/L) LVEF(%)干预前 干预后 干预前 干预后1392.25±113.56 597.56±105.45a 36.45±4.26 53.89±5.10a 1401.21±119.46 782.45±101.21a 36.51±4.21 48.12±5.24a 0.381 8.855 0.070 5.524 0.704 0.000 0.944 0.000 PEF(L/min)干预前192.12±21.12 192.48±20.97 0.085 0.933 FEV1/FVC(%)干预后 干预前 干预后284.56±25.21a 40.26±4.12 46.15±3.21a 229.68±25.97a 40.38±4.14 43.11±3.15a 10.614 0.144 4.732 0.000 0.886 0.000
2.3 两组干预后6MWD及MRC、CAT评分比较干预后观察组6MWD显著高于对照组,MRC、CAT评分显著低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组AECOPD患者干预后6MWD及MRC、CAT评分比较(±s)

表2 两组AECOPD患者干预后6MWD及MRC、CAT评分比较(±s)
组别 例数 6MWD(m) MMRC(分) CAT(分)观察组 49 267.15±20.19 1.67±0.37 21.12±4.71对照组 49 254.16±25.57 2.01±0.35 24.54±4.89 t值 2.791 4.673 3.526 P值 0.006 0.000 0.001
2.4 两组干预前后动脉血气指标比较 干预前两组pH、PaO2、PaCO2、OI比较无显著差异(P>0.05),干预后观察组pH、PaO2、OI显著高于本组干预前及对照组干预后,PaCO2显著低于本组干预前及对照组干预后,差异有统计学意义(P<0.05)。见表3。
表3 两组AECOPD患者干预前后pH值及动脉血气指标比较(±s)
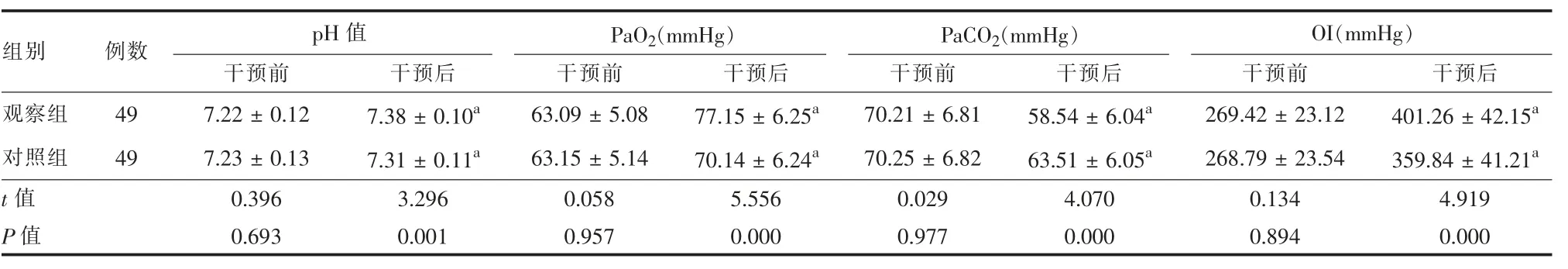
表3 两组AECOPD患者干预前后pH值及动脉血气指标比较(±s)
注:与本组干预前比较,aP<0.05
组别例数pH值 PaO2(mmHg)干预前 干预后 干预前 干预后7.22±0.12 7.38±0.10a 63.09±5.08 77.15±6.25a 7.23±0.13 7.31±0.11a 63.15±5.14 70.14±6.24a 0.396 3.296 0.058 5.556 0.693 0.001 0.957 0.000观察组对照组t值P值49 49 PaCO2(mmHg)干预前70.21±6.81 70.25±6.82 0.029 0.977 OI(mmHg)干预后 干预前 干预后58.54±6.04a 269.42±23.12 401.26±42.15a 63.51±6.05a 268.79±23.54 359.84±41.21a 4.070 0.134 4.919 0.000 0.894 0.000
3 讨论
AECOPD是导致患者肺功能恶化、运动耐力降低、生活质量下降的重要原因之一,也是COPD死亡的重要原因,AECOPD对机体损伤非常明显,需要很长时间才能使患者机体各指标和生活质量恢复至发病前的水平[8]。目前临床治疗AECOPD尚无非常有效的方法,多是在控制患者病情同时改善相关临床症状,呼吸训练器可有效改善肺通气,增加肺容量,符合AECOPD治疗机制[9]。
本研究中,观察组入住ICU时间、平均住院时间均显著低于对照组。干预后观察组NT-proBNP显著低于本组干预前及对照组干预后,LVEF、PEF、FEV1/FVC显著高于本组干预前及对照组干预后。胡彩甜等[10]对60例AECOPD患者进行研究,也发现呼吸训练器可显著减少患者住院时间,证实了此结论,其可能与呼吸训练器可有效改善患者肺通气、增加肺容量、预防肺萎缩,改善患者呼吸肌疲劳有关。呼吸训练器对心肺功能的影响分析如下:呼吸训练器为主动吸气肌训练装置,主要是训练患者均匀缓慢的深吸气,有利于患者逐渐形成恰当的深吸气模式,以此提高机体潮气量,降低呼气阻力,改善气道闭塞情况,避免因慢性呼吸而引起肺泡坍陷,以此改善患者肺功能和PEF、FEV1/FVC[11-13]。心功能和肺功能密不可分,肺功能改善对患者心功能的改善起促进作用,同时,有规律的深呼吸可有效改善患者心率,呼吸训练器还可使患者更好地吸收氧气,提高血液中氧含量,增加心血管效应,提高患者心功能[14-15]。
本研究中,干预后观察组6MWD显著高于对照组,MRC、CAT评分显著低于对照组。干预后观察组pH、PaO2、OI显著高于本组干预前及对照组干预后,PaCO2显著低于本组干预前及对照组干预后。提示呼吸训练器用于AECOPD可显著提高患者运动耐受力,改善疾病严重程度、生活质量及动脉血气指标。其原因分析如下:呼吸训练器作为呼吸肌训练工具,可使患者有效掌握肺换气和肺通气平衡,改善呼吸持续时间和呼吸深度,协调吸气及呼气相关肌肉,恢复呼吸肌功能,提高呼吸肌肌肉耐受力和协调性,有利于肺泡扩张,促进肺部细胞新陈代谢和有氧运动,改善患者体内血氧饱和度,进而改善呼吸功能,改变患者呼吸浅、快的特点,以此改善患者呼吸困难情况。当患者呼吸功能和体内血氧含量提高时,机体活动耐受力、生活质量及疾病程度也会明显改善[16-18]。
综上,呼吸训练器用于AECOPD患者可显著减少入住ICU时间和平均住院时间,提高机体心肺功能和运动耐受力,改善机体动脉血气指标,值得临床推广。

