无创辅助通气联合肺康复在重度慢性阻塞性肺疾病稳定期患者中的应用价值
石建邦,邓林锋,徐非洲,张佳秀,吴健卫
江西省九江市第一人民医院/南昌大学附属九江医院,a 呼吸内科,b 检验科,九江 332000
慢性阻塞性肺疾病(COPD)是慢性致残和致死的主要原因,居全球死亡原因的第四位[1]。圣乔治呼吸问卷(SGRQ)是评价COPD患者生活质量的常用调查问卷。而BODE指数包括体重指数(B)、气流阻塞程度(O)、呼吸困难程度(D)和运动耐力(E),是一种较好预测COPD生存率的综合指数[2]。无创辅助通气是降低COPD急性加重和急性呼吸衰竭患者致残率和死亡率的治疗方法;肺康复是针对有症状及日常活动能力下降的COPD患者的治疗手段,是改善患者呼吸困难、健康状态及运动耐力的最有效策略[3]。本研究探讨“无创辅助通气联合肺康复”的治疗对重度COPD患者的影响。
1 对象与方法
1.1 研究对象 选取2017年6月至2019年12月就诊于九江市第一人民医院呼吸内科120例COPD患者。按区组随机化分为无创辅助通气联合肺康复组(联合组)、无创辅助通气组(无创组)、肺康复组(康复组)及对照组(单纯一般药物治疗及家庭氧疗)。所有入选患者接受规范药物治疗及长期家庭氧疗[每天吸氧时间≥15 h,氧流量为1~3 L/min,吸氧至血氧饱和度(SpO2)≥90%]。所有受试者检测肺功能、呼吸困难评分和疾病综合评分(BODE指数)及SGRQ。此研究方案经九江市第一人民医院伦理委员会批准。
1.2 研究标准 纳入标准(需全部满足):(1)年龄40~80岁;(2)符合COPD诊断标准,且肺功能检查提示重度或极重度COPD;(3)呼吸空气安静状态下,血气分析PCO2≥50 mmHg;(4)最近1个月未出现急性加重;(5)自愿配合完成研究者。排除标准(有其一则排除):(1)血流动力学不稳定患者;(2)合并其他呼吸系统疾病者:如典型支气管扩张、典型肺纤维化、睡眠呼吸暂停、肺结核等;(3)存在任何系统恶性肿瘤者;(4)存在很大可能失访者或无法购买无创呼吸肌者;(5)有精神疾病、神经肌肉疾病或严重脑血管病后遗症者;(6)任何静息状态仍有症状或不能进行轻微活动者。病例脱落标准:所有分组进入研究患者,在研究周期中无论任何原因,只要未能完成研究规定的周期,均为脱落病例。
1.3 方法
1.3.1 无创辅助通气治疗 每次无创辅助通气治疗2 h(ST模式,最大吸气压为患者的最适舒适度,吸气压-呼气压大于10 cmH2O,呼气压设为4 cmH2O),每天3次,每周6 d。
1.3.2 肺康复治疗 肺康复治疗包括:上肢训练、下肢训练及呼吸训练。(1)上肢训练:采用哑铃举重的方法。(2)下肢训练:采用逐渐增加步行速度(IWT)进行测试,确定受试者最快步行速度(MWS)。(3)呼吸训练:分为呼吸方式训练和呼吸肌锻炼。①呼吸方式训练包括缩唇呼吸和腹式呼吸;②呼吸肌锻炼:采用FG-01型肺功能锻炼器进行呼吸肌功能锻炼,每次15 min,每天2次,每周6 d。
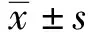
2 结果
入组患者138例,脱落18例,120例患者完成研究;其中男性93例,女性27例。各组患者在年龄、性别、吸烟史、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、体重指数(BMI)、6 min步行距离(6MWD)、第1秒用力呼气量(FEV1)、用力肺活量(FVC)、呼吸困难程度(mMRC)、BODE指数等差异均无统计学意义,见表1。
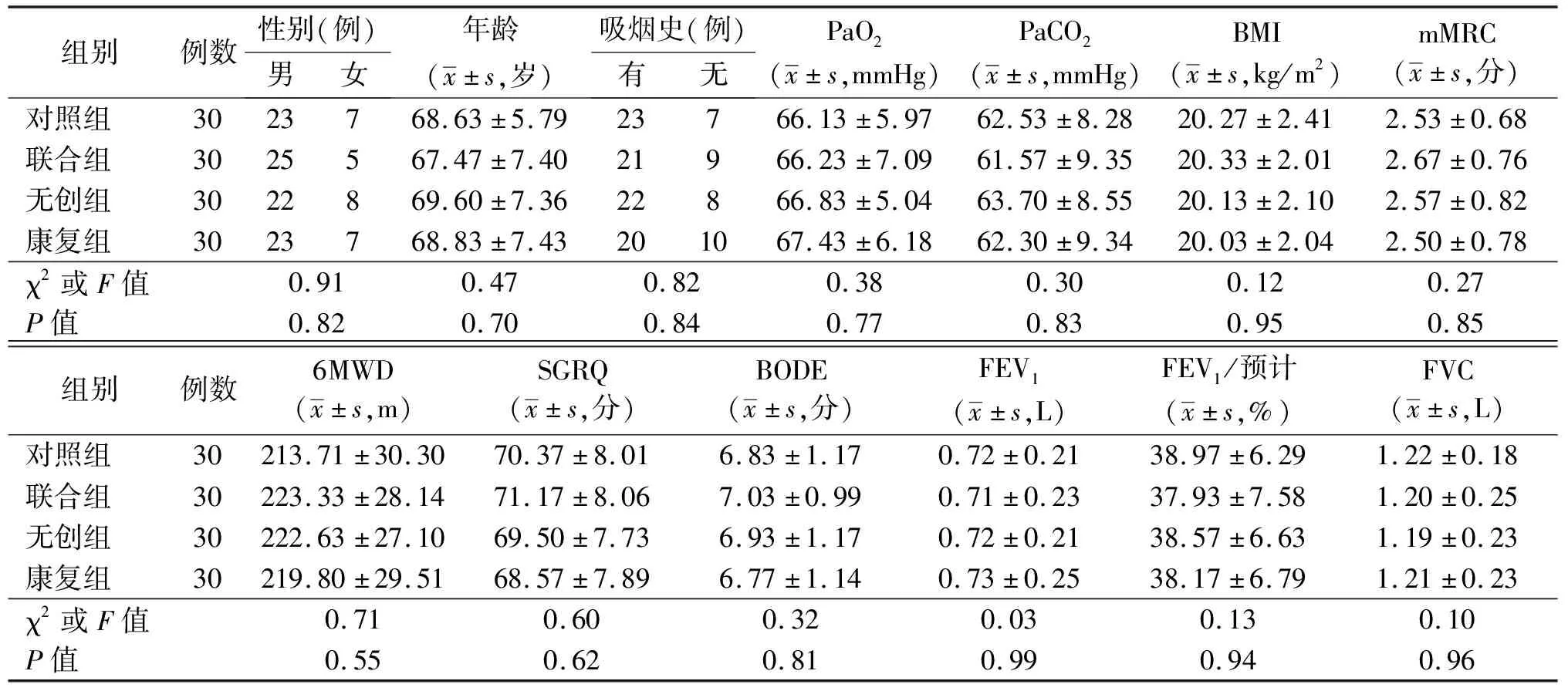
表1 入组时各组稳定期重度COPD患者的一般情况
2.1 联合组干预后各时段观察指标结果 联合组30例患者观察16周后,PaO2、BMI、FEV1、FEV1/预计值(%)及FVC较入组时比较,差异无统计学意义(P值均>0.05);PaCO2、mMRC、SGRQ和BODE较入组时明显下降,差异均有统计学意义(P<0.05);6MWD较入组时明显提高,差异有统计学意义(P=0.003)。见表2。

表2 联合组30例患者各观察周期观察指标分析结果
2.2 无创组干预后各周期观察指标结果 无创组30例患者观察16周后,PaO2、BMI、BODE、mMRC、FEV1、FEV1/预计值(%)及FVC较入组时比较,差异无统计学意义;PaCO2和SGRQ较入组时明显下降,差异均有统计学意义(P<0.05);6MWD较入组时明显提高,差异有统计学意义(P=0.04)。见表3。

表3 无创组30例患者各观察周期观察指标分析结果
2.3 康复组干预后各周期观察指标结果 康复组30例患者观察16周后,PaO2、PaCO2、BMI、BODE、FEV1、FEV1/预计值(%)及FVC较入组时比较,差异无统计学意义;mMRC和SGRQ较入组时明显下降,差异均有统计学意义(P<0.05);6MWD较入组时明显提高,差异有统计学意义(P=0.04)。见表4。

表4 康复组30例患者各观察周期观察指标分析结果
2.4 对照组各周期观察指标结果 对照组30例患者观察16周后,PaO2、PaCO2、BMI、mMRC、6MWD、SGRQ、BODE、FEV1、FEV1/预计值(%)及FVC较入组时比较,差异无统计学意义(P值均>0.05)。见表5。

表5 对照组30例患者各观察周期观察指标分析结果
2.5 观察16周后各组观察指标分析结果 联合组PaCO2最低,与康复组和对照组比较,差异均有统计学意义(t值分别为-2.27和-3.11,P值分别为0.03和0.003);其余组间PaCO2均差异无统计学意义。与对照组比较,联合组、无创组及康复组6MWD均明显升高,差异有统计学意义(t值分别为3.58、2.54和2.25,P值分别为0.001、0.014和0.028);联合组、无创组及康复组之间差异无统计学意义。与对照组比较,联合组、无创组及康复组SGRQ均明显降低,差异有统计学意义(t值分别为-4.64、-2.98和-3.52,P值分别为<0.001、0.004和0.001);联合组、无创组及康复组之间差异无统计学意义。而PaO2、BMI、mMRC、BODE、FEV1、FEV1/预计值(%)及FVC在各组间差异无统计学意义。见表6。

表6 各组观察16周后各项观察指标比较
3 讨论
缓解COPD患者症状和降低急性加重的风险是COPD管理的主要目标[4]。除了常规药物治疗之外,肺康复、氧疗、呼吸支持等非药物治疗同样发挥着重要作用。无创辅助通气是降低COPD急性加重患者致残率和死亡率的标准治疗方法[5-7]。
本研究表明,联合组经过16周干预后BODE指数明显下降,且差异有统计学意义;而康复组和无创组BODE指数稍有下降,但差异无统计学意义。这提示肺康复和无创辅助通气可以降低重度稳定期COPD呼吸困难分级和提高运动耐力,从而降低BODE指数,同时联合运用时效果最佳。肺功能(FEV1%Pred、FVC%Pred)干预后无明显变化,这也提示COPD患者呼气气流受限是不可逆的。BMI在干预前后无明显变化,可能与研究周期较短有关。在mMRC方面,联合组、无创组和康复组均能减轻患者呼吸困难症状,但无创组mMRC治疗前后无差异,这可能与mMRC评分主观性较强有关。这提示肺康复或无创辅助通气均能降低mMRC评分,且联合方案效果可能更佳。在6MWD方面,联合组、无创组及康复组能明显提高重度COPD的运动耐力,且联合组6MWD最高,提示肺康复及无创辅助通气均可以改善COPD患者运动功能,且联合方案可能效果最佳。与有关研究[8-9]结果一致。
SGRQ是评价COPD患者生活质量的常用调查问卷。本研究提示联合组、无创组及康复组均明显降低SGRQ评分,差异均有统计学意义;且联合组SGRQ评分与康复组及无创组比较,差异无统计学意义。这说明肺康复和无创辅助通气均能改善稳定期重度COPD患者的SGRQ评分。在血气分析方面,联合组及无创组均能降低PaCO2,但各组干预后PaCO2无显著改变。无创辅助通气可以缓解呼吸肌疲劳,增加呼吸肌耐力,改善通气,可降低PaCO2;而肺康复可以改善患者呼吸的力量和耐力,从而改善患者通气功能;联合方案优势在可以使疲劳的呼吸肌得到充分的休息,从而最大限度地提高呼吸肌的力量和耐力,从而降低PaCO2。
综上所述,“无创辅助通气联合肺康复”方案可使重度稳定期COPD患者获得最佳的临床效果。但本研究周期较短,样本量有限,仍需多中心、前瞻性、长周期的临床研究进一步证实;同时进一步优化肺康复方案,针对不同类型COPD患者寻找个体化的康复方案及无创辅助通气方案,使COPD患者获益最大化,这对延长COPD患者生存期及提高生活质量尤为重要;同时坚持居家无创辅助通气及肺康复可降低家庭经济负担,同时有利于患者心理状态。

