早期清除血性脑脊液在重型脑外伤治疗中的应用效果
韩桂保,徐杰
1.金湖县中医院神经外科,江苏金湖 211600;2.金湖县人民医院神经外科,江苏金湖 211600
重型颅脑外伤是一种常见急症, 具有发病率高、致残率高、致死率高等特点,起病急且病情比较复杂,患者常伴有蛛网膜下腔出血、 颅骨骨折以及颅内血肿,若未及时有效治疗,可危及患者的生命安全[1-2]。目前,临床治疗重型颅脑外伤常采用去骨瓣减压术。 据部分研究资料表明,去骨瓣减压术具有引发患者脑水肿的风险,不利于预后良好[3-4]。 正常脑脊液无色透明且细胞数较少,当血液破入蛛网膜下腔则出现血性脑脊液。 血性脑脊液导致脑脊液中细胞数增加,进而刺激脑膜,使患者出现头痛以及脑膜刺激征,继续发展则会引发交通性脑积水[5-6]。 因此,早期清除血性脑脊液对患者的预后具有积极影响。 该研究选取2017 年6 月—2021 年5 月期间于金湖县中医院和金湖县人民医院收治的104 例重型脑外伤患者作为研究对象,探讨早期清除血性脑脊液在重型脑外伤治疗中的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
选取金湖县中医院和金湖县人民医院收治的104 例重型脑外伤患者为研究对象,采用数字随机法将患者分为对照组(n=52)和观察组(n=52)。 观察组男35 例,女17 例;年龄20~80 岁,平均年龄(57.81±3.41)岁。 对照组男37 例,女15 例;年龄20~80 岁,平均年龄(58.83±3.64)岁。两组性别、年龄等基础资料对比,差异无统计学意义(P>0.05),具有可比性。该研究获该院医学伦理委员会审批通过。
纳入标准:可见明显的头部外伤,经影像学检查确诊为重型脑外伤;年龄20~80 岁;符合手术指征;受伤至入院接受治疗时间未超过14 h;患者家属或者委托人均知情并签署同意书。
排除标准:存在手术禁忌证者;合并凝血功能障碍、血液系统疾病或者自身免疫系统疾病者;存在机体其他部位骨折; 存在精神疾病或者意识障碍者;合并恶性肿瘤、肝肾功能不全者;合并先天性疾病者。
1.2 方法
两组患者手术后,均接受医院常规治疗,观察组患者增加早期清除血性脑脊液治疗。
入院后, 所有患者均接受标准大骨瓣减压术治疗。 首先进行全身麻醉,根据患者脑外伤面积的具体位置以及具体大小,选取手术切口,之后进行头骨的去除,损伤脑组织便会充分表露出来,将颅内血肿以及脑挫裂伤清除,清除≥90%即可,使用足量的棉片或者明胶海绵保护血肿腔, 避免暴露大面积脑组织,减少血性液体下渗。 对照组术中清除大部分血肿,不做冲洗,蛛网膜下腔出血不予处理。 观察组于术中挑破蛛网膜,并用30℃生理盐水反复冲洗,脑脊液转清则常规检查,待蛋白量低于0.8 g/L、红细胞计数低于100×106/L 时可将引流管拔除。 两组患者均于术后给予甘露醇注射液 ( 规格:250 mL, 国药准字H37020780),按体质量0.25~2 g/kg,于30~60 min 内静脉滴注。 当患者衰弱时,剂量应减小至0.5 g/kg。 严密监测肾功能,治疗3~5 d;给予尼莫地平注射液(规格:100 mL,国药准字H20000682),静滴速度0.5 μg/(kg·min),治疗4 d 后改用尼莫地平片(规格:20 mg,国药准字H14022821),30~40 mg/次,4 次/d, 或4 h/次。 给予胞磷胆碱钠注射液(规格:2 mL:0.25 mg,国药准字H19993986),静脉滴注,0.25~0.5 g/d,用5%或10%葡萄糖注射液稀释后缓缓滴注, 治疗10 d 为1 个疗程;根据药物过敏情况,适当给予患者静脉滴注抗生素,进行抗感染治疗。
1.3 观察指标
①对比两组住院时间。②分别于术前以及术后应用GCS 评分评估患者的意识情况, 并于术前以及术后4 周通过改良NIHSS 评分对患者的神经功能情况进行评价。 昏迷严重程度与GCS 评分呈负相关,神经损伤程度与NIHSS 评分呈正相关。③分别于术前和术后4 周采集患者空腹静脉血,采用放射免疫法对其皮质醇(Cor)水平、甲肾上腺素(NE)水平进行检测。 ④采用SF-36 评分对术后4 周患者的生活质量进行评价,生活质量与评分呈正相关。
1.4 统计方法
采用SPSS 20.0 统计学软件对数据进行分析,计量资料用(±s)表示,进行t 检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者住院时间比较
观察组住院时间比对照组显著缩短,差异有统计学意义(P<0.05),见表1。
表1 两组患者住院时间对比[(±s),d]

表1 两组患者住院时间对比[(±s),d]
组别住院时间观察组(n=52)对照组(n=52)t 值P 值18.46±5.37 24.72±7.44 4.920<0.001
2.2 两组患者GCS、NIHSS 评分比较
术前两组GCS、NIHSS 评分比较, 差异无统计学意义(P>0.05);术后4 周两组患者GCS 评分、NIHSS评分均有改善,且观察组均优于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者GCS、NIHSS 评分对比[(±s),分]
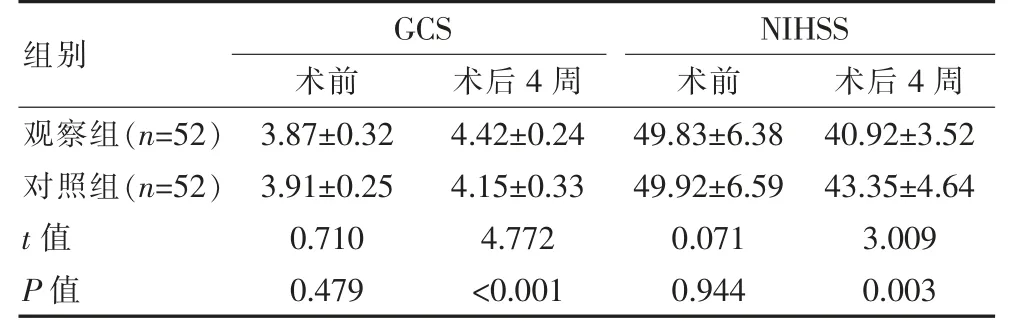
表2 两组患者GCS、NIHSS 评分对比[(±s),分]
组别GCS术前术后4 周NIHSS术前术后4 周观察组(n=52)对照组(n=52)t 值P 值3.87±0.32 3.91±0.25 0.710 0.479 4.42±0.24 4.15±0.33 4.772<0.001 49.83±6.38 49.92±6.59 0.071 0.944 40.92±3.52 43.35±4.64 3.009 0.003
2.3 两组患者Cor、NE 水平比较
术后,两组Cor、NE 水平均有所下降,且观察组均低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者Cor、NE 水平对比(±s)
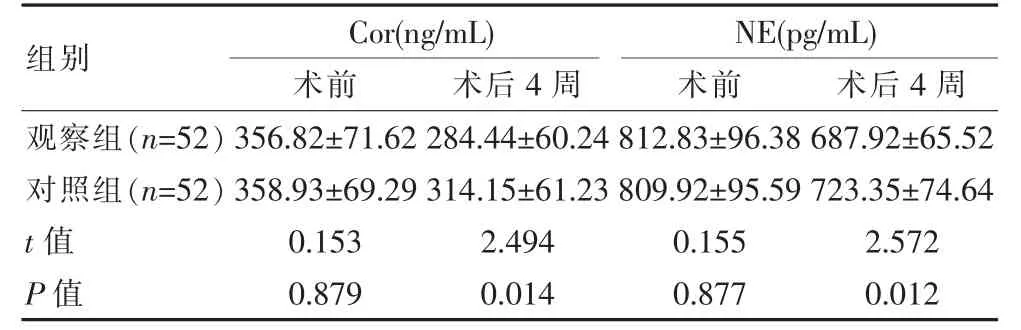
表3 两组患者Cor、NE 水平对比(±s)
组别Cor(ng/mL)术前术后4 周NE(pg/mL)术前术后4 周观察组(n=52)对照组(n=52)t 值P 值356.82±71.62 358.93±69.29 0.153 0.879 284.44±60.24 314.15±61.23 2.494 0.014 812.83±96.38 809.92±95.59 0.155 0.877 687.92±65.52 723.35±74.64 2.572 0.012
2.4 两组患者SF-36 评分比较
术后4 周,观察组生活质量评分比对照组明显提高,差异有统计学意义(P<0.001),见表4。
表4 两组患者SF-36 评分对比[(±s),分]

表4 两组患者SF-36 评分对比[(±s),分]
组别SF-36观察组(n=52)对照组(n=52)t 值P 值74.15±7.33 66.42±7.24 5.410<0.001
3 讨论
伴随国民经济条件的逐渐提高,轨道交通变得十分发达,居民的日常生活逐渐丰富,导致意外伤害发生率越来越高,颅脑外伤发生率随之增加[7]。伴随医疗技术水平的提升,去骨瓣减压术越来越完善,明显降低患者的病死率。但绝大多数患者术后易发生蛛网膜下腔出血的情况,也易出现颅内血肿现象,从而对患者造成二次伤害,严重影响预后[8-9]。 部分研究[10]指出,颅脑外伤患者手术之后颅内血肿易转化为血性液体,最终发生血性脑脊液,其内的活化血小板会释放一定量的二磷酸腺苷、血栓素A、血清素等物质,导致脑积水,而且其内含有的内源性铁蛋白以及凝血酶等会损伤室管膜,进一步加重脑积水。因此,尽早清除重型脑外伤术后血性脑脊液对预后效果的改善具有积极作用。
该研究结果显示,观察组住院时间(18.46±5.37)d比对照组(24.72±7.44)d 显著缩短(t=4.920,P<0.001),提示将早期清除血性脑脊液治疗技术应用于重型脑外伤患者,可明显缩短住院时间。 窦立敏等[11]研究指出,重型脑外伤患者在接受早期清除血性脑脊液治疗后,其住院时间为(17.5±4.8)d,仅给予常规治疗的患者的住院时间为(24.9±8.2)d,两组时间比较,差异有统计学意义(t=4.734,P<0.001)。重型脑外伤患者接受手术治疗时,难以将操作做到特别精细,进行钝性分离时,会加重对脑组织的损伤,进而导致出血量增加[12]。 术中若将全部血肿清除,易使正常脑组织及血管遭受损伤,诱发新的出血或者损伤[13]。 术后48 h 予以血性脑脊液治疗,有利于将网膜下腔积血中的血细胞碎片在短时间内清除,有效避免脑积水发生[14]。 患者易于术后出现头痛、发热等症状,早期清除血性脑脊液可促进蛛网膜下腔残血快速清除, 快速排空异常脑脊液,有助于脑脊液生成,进而促进血性脑脊液浓度有效稀释,缩短脑脊液廓清时间,最大程度降低脑细胞出现继发性损伤的风险,缓解脑血管痉挛,有利于改善脑缺血,减轻脑水肿,从而降低颅内压、缓解临床症状、提高临床疗效、缩短住院时间[15]。
脑外伤会使机体大量释放Cor、NE, 造成脑血管痉挛,引发脑供血不足,甚至导致应激性溃疡,严重影响预后效果[16]。 该研究采用早期血性脑脊液引流,术中需要对操作过程进行严格的无菌控制,密切关注引流管,降低逆行感染概率,术后对患者进行抗感染治疗,降低感染率。 与此同时,引流过程中控制引流量,预防引流过快,有利于降低颅内压,避免出现脑疝。该研究结果显示,术前两组GCS、NIHSS 评分比较,差异无统计学意义(t=0.710、0.071,P=0.479、0.944),术后4周两组患者GCS 评分、NIHSS 评分均有改善,且观察组均优于对照组(t=4.772、3.009,P<0.05);术前,两组Cor、NE 水平比较,差异无统计学意义(t=0.153、0.155,P=0.879、0.877); 术后, 两组Cor、NE 水平均有所下降,且观察组均比对照组低(t=2.494、2.572,P=0.014、0.012);术后4 周,观察组患者生活质量评分比对照组高(t=5.410,P<0.001)。 提示重型脑外伤患者进行早期清除血性脑脊液治疗,可促进神经功能改善,提升生活质量。 在进行早期血性脑脊液清除操作过程中,随时调节颅内压,有效改善脑水肿、预防颅内压升高。此外,减少甘露醇使用量,可减少肾衰竭以及脑梗死情况,也可提高脑组织的灌注,有效预防脑血管痉挛,有助于恢复神经功能[17]。齐心等[18]研究指出,对重型脑外伤患者行早期清除血性脑脊液,可明显改善患者的神经功能, 与仅接受常规治疗的患者对比,GCS 评分明显升高,NIHSS 评分明显降低 (t=4.086、3.451,P=0.000、0.001), 接受早期清除血性脑脊液患者的生活质量明显优于仅接受常规治疗的患者 (t=2.426,P=0.018), 且应激性指标低于仅接受常规治疗的患者,两组NE、Cor 比较(t=2.105、2.280,P=0.039、0.026),上述研究结果与该研究一致。
综上所述,重型脑外伤患者接受早期清除血性脑脊液治疗,可缩短患者住院时间,促进神经功能恢复,降低应激性指标,提高患者生活质量,值得推广使用。

