产前出血原因的多普勒超声诊断及治疗方法探析
肖紫艳 厦门大学附属妇女儿童医院,厦门市妇幼保健院 (福建 厦门 361000)
内容提要: 目的:就产前出血原因的多普勒超声诊断及治疗方法进行探究。方法:回顾性分析2019年1月~2021年1月本院产科收治产前出血患者200例临床资料。总结多普勒超声诊断结果分析产前出血病因,统计产前出血治疗方法及母婴结局。结果:200例研究对象中,180例与产科相关,20例与产科无关。多普勒超声诊断对非产科因素诊断效果并不理想,排除非产科因素,超声诊断符合率较高,达到了90.00%。病因不同母婴结局也存在一定差异性,给予产前出血孕妇科学、有效治疗,可有效降低各因素对孕妇分娩与新生儿结局的不利影响。结论:产前出血病因复杂多样,要想有效降低产前出血对母婴结局的不利影响,应准确检查病因并给予针对性治疗。
产前出血是产科常见急症,指妊娠20周后胎儿分娩前孕妇出现阴道出血症状。产前出血多发生在妊娠晚期、临产时,部分在孕20~30周发生[1]。临床上导致产前出血的病因众多,如前置胎盘出血、先兆早产出血、胎盘早剥出血、子宫颈因素出血、阴道外伤出现出血等[2]。产前出血病因不同所需临床治疗方法也不同,为避免误诊导致治疗错误、过度治疗、盲目治疗等问题发生,降低产前出血对母婴身心健康与生命安全的不利影响,需对产前出血病因具有全面了解和准确掌握,以合理选择诊断方法,并及时、准确鉴别病因,为临床治疗提供可靠诊断依据。有研究表示多普勒超声诊断对产前出血产科原因具有较好诊断效果,可灵活运用超声检查、体格检查、妇科窥器检查等方法确定产前出血病因。本研究旨在通过200例研究对象临床资料回顾性分析,旨在明确多普勒超声诊断在产前出血原因中的应用价值,掌握产前出血临床治疗方法,为产前出血诊疗工作有效开展提供有益指导。
1.资料与方法
1.1 临床资料
从本院2019年1月~2021年1月收治产妇中,按照纳入标准(孕周≥20周;主诉阴道出血量由点滴出血至大量出血)与排除标准(中途转院;临床资料不符合本次研究需求)选取200例产前出血患者进行临床资料回顾性分析。其中初产妇160例,经产妇40例;既往有人流史140例,既往有剖宫产史30例;年龄22~41岁,平均(29.68±3.12)岁;孕周20~41周,平均(36.77±2.01)周;单胎196例,双胎4例。
1.2 方法
借助医院信息管理系统采集研究对象信息,包括年龄、孕周、既往病史、既往手术史、产前出血情况、产前出血诊断病因、产前出血治疗方法、产妇分娩方式、新生儿临床结局等,进行综合性分析。
200例研究对象均与产前采用迈瑞DC-8彩色多普勒超声系统进行检查,腹部探头频率3.5~5.5MHz,腔内探头频率7.0~10.0MHz。检查前指导产妇保证膀胱充盈,取仰卧位,扫面范围包括整个子宫及附件。
130例为前置胎盘,根据患者出血严重程度结合孕周、家属意愿,给予患者剖宫产终止妊娠或期待治疗。例如孕周较大、胎儿发育较为成熟、凶险型前置胎盘以剖宫产终止妊娠治疗为主;孕周相对较小、胎儿未发育成熟、病情相对稳定,通过抑制宫缩、卧床休息、预防感染、促进胎儿肺成熟等方式延长孕周,根据孕妇恢复情况及胎儿情况选择阴道分娩或择期剖宫产分娩。
14例确诊为胎盘早剥,其中10例孕妇出现胎心率异常、宫体压痛明显,B超检查提示胎盘增厚,给予急诊剖宫产终止妊娠治疗;4例孕周小、阴道出血量少、胎盘剥离面小,未见其他临床症状,病情稳定给予保守治疗,4例均阴道分娩后确诊为轻型胎盘早剥。
34例孕妇阴道流血伴下腹阵发性坠痛,超声检查无异常,胎心率正常,阴道出血量5~50mL不等,妇科检查见少许血性分泌物由宫颈口流出,系先兆早产导致产前出血。密切观察孕妇症状与体征变化,指导孕妇注意休息;通过健康宣教、饮食指导,避免子宫收缩刺激行为发生,保证产妇营养充足;通过心理疏导缓解孕妇紧张、恐惧、焦躁等不良情绪;根据孕妇具体情况合理选择药物(硫酸镁、盐酸利托君、阿托西班、黄体酮制剂、硝苯地平片等)行保胎治疗,必要时终止妊娠治疗。
1例孕妇临产入院时即出现阴道少量鲜红色出血,胎心监护见晚期减速,结合孕期超声提示前置血管,考虑前置血管破裂急诊行剖宫产术终止妊娠。
1例经孕妇(存在既有剖宫产史)子宫瘢痕位置出现持续性疼痛伴阴道流血,伴胎心异常,腹部瘢痕处压痛明显,考虑瘢痕子宫破裂,行急诊剖宫产术终止妊娠治疗。
10例孕妇阴道出血,超声检查无异常,妇科窥器检查显示宫颈异常,包括宫颈息肉、宫颈柱状上皮外移,给予压迫止血、宫颈息肉切除等治疗,成功止血,2例早产,8例妊娠至足月顺利分娩。
6例自诉阴道出血孕妇,经体检显示痔疮血管破裂,肛肠科医师协助下压迫止血,足月妊娠分娩。
1例阴道出血产妇在分娩后经宫颈活检确诊为早期宫颈癌。
3例患者超声检查无异常,妇科检查无异常,胎心正常,系尿道出血,尿道口息肉或炎症保守治疗后,成功止血,继续妊娠至足月分娩。
1.3 观察指标
①产前出血病因;②产科相关因素超声诊断符合率;③产前出血患者分娩情况与新生儿结局。
1.4 统计学分析
2.结果
2.1 产前出血病因分布
200例研究对象中,与产科相关180例(90.00%),与产科无关20例(10.00%)。前置胎盘是主要产前出血主要因素,其次是先兆早产,分别占65.00%、17.00%,见表1。
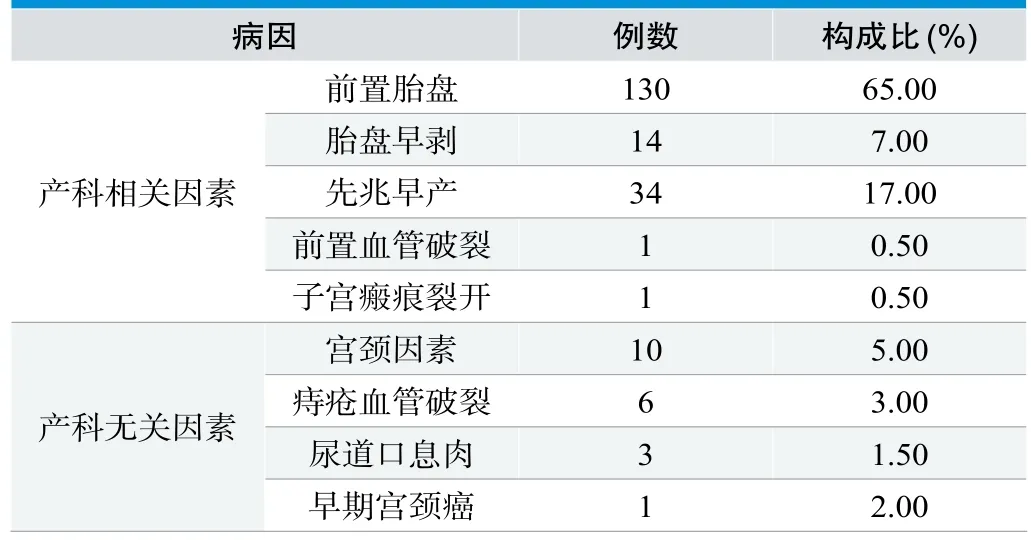
表1. 产前出血病因分布
2.2 超声诊断诊断价值分析
以病理诊断为标准,发现产科相关因素诊断中超声诊断符合率达到90.00%(162/180)。
2.3 产前出血对母婴结局的影响
前置胎盘剖宫产率较高,且对围生儿生命安全影响较大,相对其他因素而言,先兆早产、阴道炎症、宫颈因素、痔疮出血、尿道口息肉等因素导致的产前出血对围生儿影响较小,见表2。
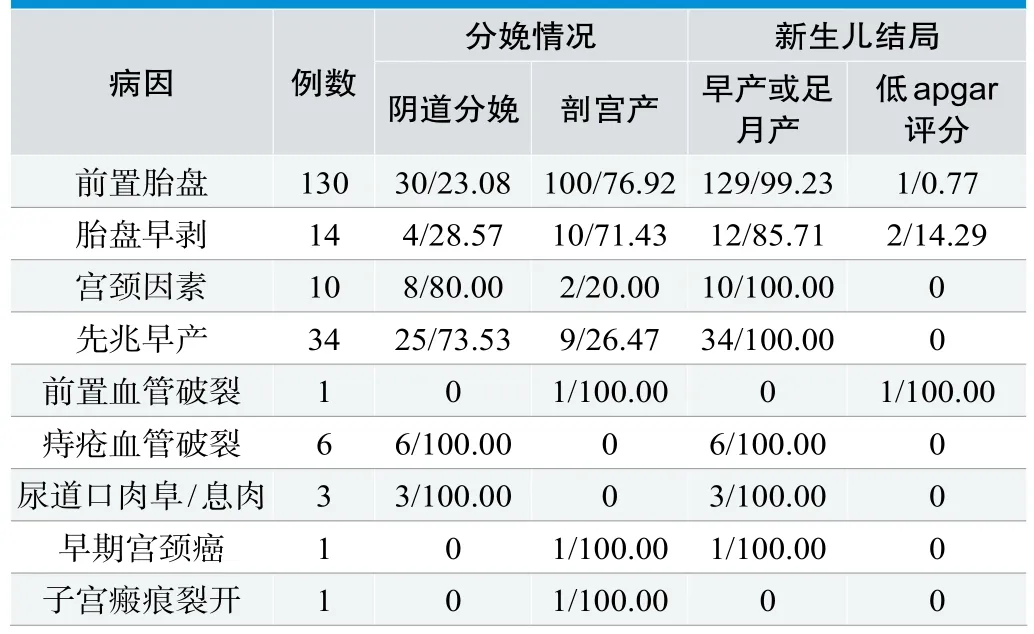
表2. 产前出血对母婴结局的影响(n/%)
3.讨论
临床上,将孕20周至分娩前孕妇阴道出血症状称之为产前出血,包括点滴出血、少量出血、较大量出血、大量出血等。出血量不同对母婴影响也不同,少量出血短期内不会威胁母婴生命安全,但如果反复出血、长期出血,将增加孕产妇感染、贫血、胎儿宫内窘迫等风险,如处理不当将降低母胎存活率;大量出血则是造成母婴妊娠过程中死亡的关键因素。既有研究表示,给予产前出血及时、正确、有效治疗,可缓解产前出血症状,降低剖宫产率、胎儿死亡率、围生儿病死率,实现母婴结局有效改善[3]。而要想及时正确治疗,明确产前出血病因是关键。多数研究表示,产前出血病因复杂,极容易出血误诊、误治现象。本研究将产前出血病因归为产科相关因素与产科无关因素两类,发现产科相关因素占90.00%,为产前出血主要诱因,产科无关因素占10.00%。而在产科相关因素中,涉及前置胎盘、胎盘早剥、先兆早产、前置血管破裂、子宫瘢痕裂开等众多病因,前置胎盘出血发病率最高,与既有研究相符。据报道,前置胎盘属妊娠期严重并发症,是剖宫产术重要指征,也是造成胎儿宫内窘迫、围生儿死亡的关键因素;前置胎盘病因尚未明确,可能和多次刮宫、多次妊娠等相关。基于诊断技术水平的不断提高,前置胎盘、胎盘早剥等产科相关病因可利用超声诊断系统进行产前检查。本研究中产科相关病因诊断中,超声诊断符合率为90.00%,与既有研究[4]基本相符。宫颈柱状上皮外移、痔疮血管破裂、宫颈息肉、尿道口息肉、早期宫颈癌等产科无关因素,超声检查效果并不理想,但多数可通过体格检查、阴道窥器检查进行鉴别诊断。相对于产科相关因素,宫颈柱状上皮外移、宫颈息肉、尿道出血对母婴结局的影响较少,多数可通过对症治疗成功止血,并继续妊娠至足月顺利分娩。既有研究表示子宫瘢痕裂开出血、前置血管破裂属罕见产前出血,但如不及时、有效治疗将严重威胁孕妇及胎儿生命安全,需在临床上给予高度警惕,以便确诊后及时治疗[5]。
综上所述,产前出血病因复杂多样,如不及时、准确治疗将对孕产妇、胎儿、新生儿健康与安全带来严重损害。产前出血产科病因可通过多普勒超声诊断有效检出,可首选该方法进行临床诊断。并根据病因给予患者针对性、专业性治疗,以有效改善母婴结局。

