微创软通道穿刺引流术与开颅血肿清除术治疗高血压脑出血72 例的疗效分析
白金伟
漳州正兴医院神经外科,福建漳州 363000
高血压脑出血是临床常见脑血管疾病, 也是高血压较为严重的并发症,高血压患者因长期血压较高,小动脉管壁易发生病变,导致血管破裂出血,局部病灶缺血或坏死[1-2]。 多数高血压脑出血患者存在头痛、恶心、瞳孔改变、意识障碍、呼吸障碍等症状,随着病情发展将严重损伤患者多个系统功能, 并发脑水肿、 颅内感染、肺部感染、下肢深静脉血栓等,严重降低患者生存质量,危及患者生命安全[3-4]。 面对高血压发病率的逐渐上升,提高高血压脑出血诊断、治疗、护理水平势在必行。该研究从高血压脑出血治疗角度出发,对2018 年1月—2019 年12 月该院收治的72 例高血压脑出血患者为研究对象,观察与分析临床疗效,意在探寻安全、高效、经济治疗方案,提高高血压脑出血治疗水平,现报道如下。
1 资料与方法
1.1 一般资料
方便选取该院收治的72 例高血压脑出血患者为研究对象。 纳入标准:确诊为高血压脑出血[5];患者对研究知情并自愿参与;发病至就诊时间≤10 h;通过漳州正兴医院医学伦理委员会伦理审查批准。 排除标准:凝血机制障碍患者;血管畸形患者;肝肾功能障碍患者;中途转院患者。按照治疗方式不同分为两组,对照组36例,男22 例,女14 例;平均年龄(60.45±4.36)岁;基底节区出血15 例,脑叶出血21 例;轻度昏迷14 例,中度昏迷16 例,重度昏迷6 例。观察组36 例,男24 例,女12例;平均年龄(60.49±4.12)岁;基底节区出血18 例,脑叶出血18 例;轻度昏迷16 例,中度昏迷15 例,重度昏迷5例。 两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组用开颅血肿清除术治疗, 即入室后行全麻,于患者颞部颧弓位置钻孔、穿刺、抽积血,降颅内压[6]。根据患者病灶位置确定切口位置,清除血肿。 如非小脑出血,则在现有基础上适当延长切口,扩大骨窗(3~4 cm),将硬脑膜、皮质切开,清除血肿;小脑出血则根据患者出血情况,行枕下中线切口或旁正中线切口,扩大骨窗后切开硬脑膜、皮质,清除血肿。 值得注意的是:血肿清除过程中,需准确控制吸引力,降低手术操作对周围组织影响,做好止血、引流管留置工作[7]。
观察组用微创软通道穿刺引流术治疗, 即结合颅脑CT 检查结果,确定患者血肿情况(包括位置、范围、形状等),将穿刺点定位于血肿最大层面中心点;常规消毒与铺巾后,行局部麻醉[8];在穿刺点切开约3 cm 切口,用颅骨钻钻孔,切开硬脑膜、皮质;利用导丝将引流管导入血肿腔;取出导丝后,将30%~40%的血肿缓慢抽出;并在引流管、引流器等协同作用下,完成血肿80%清除[9];根据患者实际情况选择引流管拔管时机,通常在置管3~5 d 后。
1.3 观察指标
观察与记录两组患者手术时间、血肿清除时间、术中出血量、 脑脊液恢复时间、 住院时间等手术相关指标;用神经缺损程度评量表(NIHSS)[10]与日常生活活动能力评量表(MBI)[11]评价治疗前与治疗后3 个月两组患者功能改善情况, 前者分数与功能水平呈反比例关系,后者分数与功能水平呈正比例关系;统计感染(颅内、肺部)、脑水肿、下肢深静脉血栓等并发症发生率;统计临床治疗有效率,总有效率=(显效例数+有效例数)/总例数×100.00%。
1.4 评定标准
根据病症改善情况及神经功能缺损程度进行临床疗效判定[12]:显效:症状体征消失,NIHSS 评分减少≥45%;有效:症状体征明显改善,NIHSS 评分减少18%~45%;无效:病情无变化,或加重,或死亡。
1.5 统计方法
采用SPSS 18.0 统计学软件进行数据分析,计量资料采用(±s)表示,进行t检验;计数资料采用[n(%)]表示,进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术指标比较
观察组各项手术指标明显优于对照组, 差异有统计学意义(P<0.05),见表1。
表1 两组患者手术指标比较(±s)

表1 两组患者手术指标比较(±s)
对照组(n=36)观察组(n=36)t 值P 值组别121.05±10.62 50.36±6.71 33.763<0.001手术时间(min)8.99±2.27 5.07±1.73 8.241<0.001血肿清除时间(d)311.44±20.65 2.32±0.89 89.734<0.001术中出血量(mL)14.87±2.63 9.25±2.73 8.895<0.001 19.25±3.65 11.08±2.68 10.825<0.001脑脊液恢复时间(d)住院时间(d)
2.2 两组功能恢复情况比较
治疗前, 两组神经功能、 日常生活能力等指标比较,差异无统计学意义(P>0.05);治疗后,两组均得到明显改善, 且观察组NIHSS 评分更低,MBI 评分更高,差异有统计学意义(P<0.05),见表2。
表2 两组患者NIHSS 评分、MBI 评分比较[(±s),分]

表2 两组患者NIHSS 评分、MBI 评分比较[(±s),分]
对照组(n=36)观察组(n=36)t 值P 值组别18.22±3.65 18.19±3.42 0.036 0.971 14.54±3.05 11.01±2.81 5.107<0.001 32.45±4.82 32.51±4.29 0.046 0.963 50.65±5.58 71.69±8.64 12.274<0.001 NIHSS 评分治疗前 治疗后MBI 评分治疗前 治疗后
2.3 两组并发症发生率比较
观察组并发症发生率明显低于对照组, 差异有统计学意义(P<0.05),见表3。
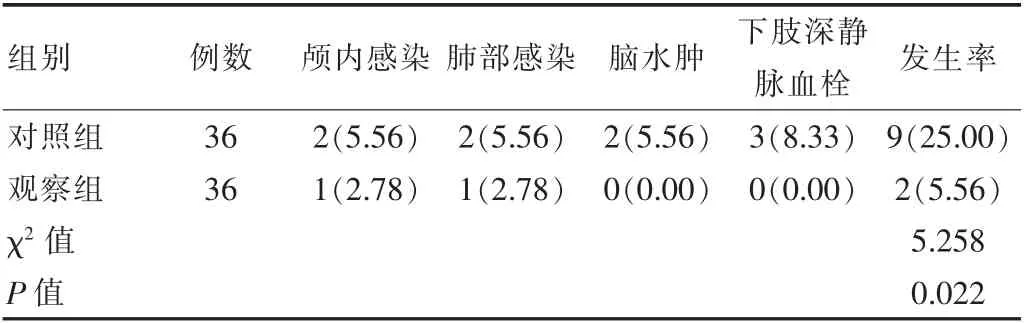
表3 两组患者并发症发生率比较[n(%)]
2.4 两组临床治疗有效率比较
观察组临床治疗有效率略高于对照组, 但差异无统计学意义(P>0.05),见表4。

表4 两组患者临床治疗有效率比较[n(%)]
3 讨论
高血压脑出血是中老年群体高发病,是由脑动脉、脑静脉或脑内毛细血管破裂引起的脑血管疾病, 具有起病急、进展快、致残率高、致死率高等特征[13-15]。 既往有研究指出,高血压脑出血占脑血管病的20%~25%,1周内病死率为20%~30%,1 个月病死率为35%~50%,绝大多数存活患者伴有严重功能障碍[16]。因此,面对高血压脑出血发病率的逐渐上升,有必要探寻行之有效临床治疗方案,降低高血压脑出血致残率、致死率,改善预后。
目前,关于高血压脑出血病情较轻患者,可通过保守治疗救治, 病情较重患者则必须行外科手术治疗[17]。随着外科手术治疗技术水平的不断提升, 高血压脑出血手术疗法具备了多样性特征。 该次研究提到的微创软通道穿刺引流术与开颅血肿清除术是临床常见的两种高血压脑出血手术治疗方法。
该研究中, 微创软通道穿刺引流术治疗患者手术时间更短,术中出血量更少,同时血肿清除时间、脑脊液恢复时间、 住院时间分别为 (5.07±1.73)、(9.25±2.73)、(11.08±2.68)d,与 李 邦 安 等[18]研 究 结 果(5.16±1.52)、(9.12±2.14)、(11.43±3.21)d 高度一致性。 说明微创软通道穿刺引流术作为一种微创手术,具备耗时短、创伤小、流血量少、术后恢复速度快等优势,同时较开颅血肿清除术而言,血肿清除效果更好[19]。
文献资料表示, 微创软通道穿刺引流术无需建立较大造瘘口就可以对出血部位较深、 出血量较大患者进行治疗,能够在保证血肿彻底清除的同时,减少对神经细胞的损伤,利于患者术后神经功能恢复,临床治疗安全水平更高[20]。 该研究在比较两组NIHSS 评分、MBI评分、术后并发症发生率后,确定微创软通道穿刺引流术对患者神经功能的损伤较小, 该术式能够在一定程度上减少患者术后并发症发生率。
综合分析两种术式临床疗效, 结果显示微创软通道穿刺引流术的总有效率达到91.67%, 较开颅血肿清除术86.11%略高, 说明微创软通道穿刺引流术的科学应用能够更好挽救患者生命, 保障患者健康。 究其原因:微创软通道穿刺引流术能够在CT 引导下准确掌握患者血肿状况,提高定位精准度、时效性,降低手术操作对病灶周围组织的损坏; 微创软通道穿刺引流术创伤小,便于术后伤口愈合,利于术后感染预防;微创软通道穿刺引流术行局部麻醉,麻醉风险更小,可提高手术治疗安全水平, 同时该手术可在短时间内清除多数血肿,降低血肿及清除对脑组织的不利影响[1,4,21]。
综上所述, 微创软通道穿刺引流术与开颅血肿清除术均可治疗高血压脑出血, 但微创软通道穿刺引流术临床治疗综合效果更好。

