卵巢子宫内膜异位症恶变临床分析
袁一丹,韩丽萍,刘丽雅,孙晴晴,闫现月
(郑州大学第一附属医院妇科,河南 郑州 450052)
子宫内膜异位症是指具有生长能力的子宫内膜出现在子宫以外的其他部位,是妇科最常见的疾病之一,其发病率约为10%~15%,导致盆腔痛、痛经、月经异常和不孕等症状出现,进而导致生活质量下降[1]。虽然子宫内膜异位症是良性疾病,但临床上通常表现为具有恶性肿瘤的特征,即具有复发性、转移性、浸润种植性[2],少数子宫内膜异位症患者可发生恶变,其中卵巢子宫内膜异位症发生恶变最为常见,目前这种特殊类型的卵巢癌被称为内异症相关性卵巢癌[3]。但是由于肿瘤的生长会掩盖异位内膜,再加上病理取材的限制,使子宫内膜异位症恶变病例报道减少,目前报道的子宫内膜恶变率低于1%[4]。本研究回顾性分析并总结了27例卵巢子宫内膜异位症恶变患者的临床病理资料,为该疾病的早期诊断、治疗及预后转归等提供参考。
1 资料与方法
1.1 资料来源从郑州大学第一附属医院自2010年7月至2019年8月病理数据库,筛选并收集符合卵巢子宫内膜异位症恶变并且均接受手术治疗的患者27例。纳入标准:根据Sampson和Scott的组织病理学诊断理论[5],其须同时满足以下条件:1)异位内膜与卵巢恶性肿瘤组织并存于同一病变中;2)两者具有组织学相关性;3)排除转移性恶性肿瘤;4)镜下可见异位子宫内膜向恶性肿瘤移行的组织学证据。所有病理切片均有2位高年资的病理科医生独立阅片并明确诊断。所有纳入患者均知情并同意。
1.2 研究方法收集整理患者的临床资料,包括临床症状和体征、盆腔影像学检查(包块直径)、发病年龄、孕产次、绝经状态、血清糖类抗原125(carbohydrate antigen 125,CA125)和人附睾蛋白4(human epididymis protein 4,HE4)水平、手术病理分期、病理类型、化疗方案及次数。并且采用电话、门诊随访患者的生存情况,随访时间为手术当天起,截止时间为死亡日期或随访终止,随访终止时间为2020年4月。
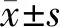
2 结果
2.1 临床病理特征
2.1.1 年龄及月经生育情况 27例患者的年龄为23~61(43.96±11.75)岁;初潮年龄(14.44±2.34)岁;孕次(2.03±1.85)次;产次(1.37±1.21)次。
2.1.2绝经状态 27例患者中,有11例(59.2%,11/27)患者处于绝经状态,其中10例为自然绝经、1例为手术绝经(因子宫肌瘤行子宫切除术)。
2.1.3临床表现 27例患者中,有15例(55.6%,15/27)出现腹痛、腹胀;有3例(11.1%,3/27)出现阴道不规则出血;有9例(33.3%,9/27)为体检时发现卵巢囊肿或盆腔肿物。其中有8例(29.6%,8/27)有痛经症状,其中有7例为轻度痛,即有轻微的疼痛,能忍受,有1例为中度痛,即疼痛并影响睡眠,尚能忍受。有9例(33.3%,9/27)既往有卵巢囊肿病史,自发现卵巢囊肿到诊断为卵巢癌的时间约为1~10 a不等,其中有3例(11.1%,3/27)既往已诊断为卵巢子宫内膜异位症。
2.1.4血清CA125水平 27例患者中,有22例患者行术前CA125检测,中位血清CA125水平为70.86 u/mL。以正常水平CA125≤35 u/mL为标准,其中有15例患者的CA125水平不同程度升高,即占68.2%(15/22),最高值达2 860 u/mL,其中有6例≤100 u/mL(40.0%,6/15),有2例≥1 000 u/mL(13.3%,2/15)。
2.1.5血清HE4水平 27例患者中,有20例患者行术前HE4检测,中位血清HE4水平为53.91 pmol/L。以正常水平HE4≤140 pmol/L为标准,其中有4例HE4水平不同程度升高,即占20.0%(4/20),最高值达259 pmol/L。
2.1.6影像学检查 27例患者术前均于我院行阴超检查,有14例(51.8%,14/27)提示为囊实性占位,形状不规则,内可见不规则乳头状的凸起,实性部分可见点状或丰富血流信号;有9例(33.3%,9/27)提示为囊性包块,壁厚,内透声差,内可见细密回声光点充填,其中有4例(14.8%,4/27)提示为内可见“带状或网状分隔”;4例(14.8%,4/27)提示为实性肿块,形状不规则,内可及血流信号。其中有10例(37.0%,10/27)包块≥8 cm,有17例(63.0%,17/27)包块<8 cm。
2.1.7手术病理分期 按照国际妇产科联盟手术病理标准进行分期,Ⅰ期20例(74.1%,20/27),Ⅱ期5例(18.5%,5/27),Ⅲ期1例(3.7%,1/27),Ⅳ期1例(3.7%,1/27)。
2.1.8治疗 27例患者均进行了手术治疗,早期(Ⅰ、Ⅱ期)患者行全面分期手术,晚期(Ⅲ、Ⅳ期)患者行肿瘤细胞减灭术,包括全子宫切除+双侧附件切除+阑尾切除+大网膜切除+盆腔病灶切除+盆腔淋巴结清扫。其中有1例年轻患者因为有强烈的生育要求,行保留生育功能手术,即患侧附件切除+对侧附件活检+阑尾切除+大网膜活检+盆腔淋巴结活检;因自身原因其中有2例患者强烈要求行全子宫切除+双侧附件切除,有1例患者要求行双侧附件切除。术后化疗方案根据手术病理分期、病理类型、自身耐受及经济情况决定,其中有24例行化疗。化疗间隔为21~35 d,化疗周期为3~8个不等,紫杉醇+卡铂6例,紫杉醇+顺铂16例,卡铂+环磷酰胺1例,环磷酰胺+卡铂+阿霉素1例。
2.2 病理特征
2.2.1大体表现 27例患者中肿瘤发生的部位分别为:累及左侧卵巢的有13例(48.1%,13/27);累及右侧卵巢的有11例(40.8%,11/27);累及双侧卵巢的有3例(11.1%,3/27)。肿瘤多呈囊性或者囊实性,外观呈褐色或灰白色,肿瘤多为不规则,直径范围为3~20 cm,其中有23例(85.2%,23/27)直径<10 cm,有4例(14.8%,4/27)直径≥10 cm,囊性部分含有黏稠状咖啡色液体,内壁可见粗糙、褐色出血灶;部分囊壁厚,内壁可见乳头状不规则突起或实性结节,切面呈灰褐色或灰白色,质软,脆,部分可见出血坏死。
2.2.2病理类型 根据肿瘤镜下组织形态学特点以及免疫组化特点,27例患者中,有10例(37.0%,10/27)为透明细胞癌,8例(29.6%,8/27)为子宫内膜样腺癌,1例(3.7%,1/27)为颗粒细胞肿瘤,1例(3.7%,1/27)为子宫内膜间质肉瘤,3例(11.1%,3/27)为浆液性腺癌,1例(3.7%,1/27)为黏液性腺癌,3例(11.1%,3/27)为交界性肿瘤,其中交界性浆液性肿瘤2例、交界性黏液性肿瘤1例。
2.2.3预后分析 对27例患者进行随访,并对其年龄、肿瘤标志物(CA125)水平、手术病理分期、病理类型等与预后关系进行生存分析(本研究仅对子宫内膜样癌和透明细胞癌进行生存分析),结果显示为手术病理分期(χ2=55.952,P<0.001)、病理类型(χ2=11.337,P=0.02)与患者预后有关,子宫内膜样癌预后较好于透明细胞癌;病理分期越晚,预后越差。年龄(χ2=88.542,P=0.055)、肿瘤标志物(CA125)水平(χ2=1.310,P=0.252)与患者的预后无关。
3 讨论
3.1 子宫内膜异位症恶变的临床特点目前子宫内膜异位症恶变的原因及机制尚不明确,但研究表明患者年龄、绝经状态、病程、生育情况、雌激素水平等与子宫膜异位症恶变具有一定的相关性[6]。内异位症相关性卵巢癌的发病年龄较非内异症相关性卵巢癌更为年轻,其平均年龄为41.5岁[7],本组病例恶变平均年龄为43.96岁,与文献报道相符合。目前,绝经状态是否与子宫内膜异位症恶变有关的研究结果并不一致,有研究[8]发现绝经女性发生内异症恶变的风险是未绝经女性的3倍,而也有研究发现内异症相关性卵巢癌大部分为未绝经女性[9],本组病例与后者相符。其出现差异的可能原因为内异症的诊断存在延迟性或滞后性,即绝经后的女性诊断为内异症可能存在既往已有内异症病史而长期未诊断出来。内异症相关性卵巢癌患者缺乏典型的临床表现,主要以阴道不规则出血或排液、腹痛、腹胀、月经量改变以及盆腔包块等[10-11]。本组病例中主要是以腹痛、腹胀及盆腔包块就诊。在子宫内膜异位症的随访过程中,超声或计算机断层扫描提示包块的直径及性质是非常重要的观察指标,国外大量研究[8,12]表明,附件包块直径≥9 cm以及包块内有丰富的血流信号的实性成分或囊实性成分,都是内异症恶变的独立危险因素。目前,肿瘤标志物CA125、HE4是作为内异症及卵巢癌的临床诊断和监测的重要生化指标,有研究发现,内异症患者与内异症相关性卵巢癌患者中CA125的水平均无差异性[12],因此CA125水平作为诊断内异症恶变缺乏特异性。HE4只在部分卵巢癌中表达,尤其是子宫内膜样癌和部分浆液性癌,其次是透明细胞癌,因此HE4对卵巢癌的诊断特异性高于CA125[13],但是尚无研究发现HE4与内异症相关性卵巢癌有关,在内异症患者中出现HE4的升高可高度怀疑发生恶变。在本组病例中,内异症相关性卵巢癌的临床分期主要以Ⅰ、Ⅱ期为主,与大量研究相符,证实了内异症恶变主要是以早期为主,与非内异症相关性卵巢癌相比,预后较好。
3.2 子宫内膜异位症恶变的组织学特点内异症相关性卵巢癌的组织病理学诊断的关键在于区分肿瘤组织是由内异症恶变而来还是原发性卵巢癌合并内异症。目前内异症相关性卵巢癌的诊断主要依据Sampson和Scott提出的组织病理学诊断理论。据文献[14]报道内异症相关性卵巢癌中的病理类型绝大部分为上皮源性肿瘤,其中最主要是透明样腺癌和子宫内膜样腺癌。本组内异症相关性卵巢癌病例中,透明细胞癌占37.0%,子宫内膜样腺癌占29.6%,与文献报道相符。对于内异症相关性卵巢癌的诊断大体观和镜下改变同等重要,当内异症囊壁增厚变粗糙、囊内有实性突起应高度警惕恶变的发生;镜下主要观察恶性肿瘤组织与异位子宫内膜组织间是否存在相互移行。
3.3 子宫内膜异位症恶变的治疗及预后内异症相关性卵巢癌的治疗主要是以手术为主,术后给予基于铂类的辅助化疗。研究发现内异症相关性卵巢癌的预后优于非内异症相关性卵巢癌[15],其可能原因是子宫内膜异位症恶变的患者自觉症状较明显,就诊时往往是早期,分化程度比较好,组织病理级别较低。在本研究中,Ⅰ期占74.1%,Ⅱ期占18.5%,Ⅲ期占3.7%,Ⅳ期占3.7%,其中Ⅰ期、Ⅱ期患者预后较好,提示内异症相关性卵巢癌早期诊治是提高预后的重要因素。在本研究中可发现病理类型也与预后有关,即子宫内膜样癌预后较好于透明细胞癌,因此,透明细胞癌也是影响其预后的危险因素。总之,内异症相关性卵巢癌的早期诊断和治疗是非常重要的,临床医师应该加强对于子宫内膜异位症患者的管理,筛查出易发生恶变的高危人群,并采取合适的治疗手段防止其发生恶变。
综上所述,随着子宫内膜异位症的增多,子宫内膜异位症恶变已成为国际上的研究热点。但子宫内膜异位症恶变的发生相对少见,术前影响学检查及肿瘤标志物CA125、HE4对其诊断具有重要的价值。肿瘤的手术病理分期及组织学病理类型是内异症相关性卵巢癌的重要影响因素,其治疗手段主要是手术和术后辅助化疗。因此,对于已经诊断为内异症相关性卵巢癌的患者,应尽早明确其病理类型和病理分期,制定个体化并积极治疗,从而达到最佳治疗效果[16]。但是内异症相关性卵巢癌发病机制尚未完全明确,需要更多的大量临床对照及病例研究来制定更准确、更可靠的预防及早期诊断监测方法,为子宫内膜异位症恶变提供更标准的治疗方案,进而提高其预后。

