全膝关节置换术对线理念的研究现状
李俊彦,熊 靓,潘建康,李 辉,毛新展
(中南大学湘雅二医院骨科,湖南长沙 410000)
全膝关节置换术(total knee arthroplasty,TKA)是治疗终末期骨关节炎(osteoarthritis,OA)最有效的方式,可显著减轻患者疼痛,改善患者的生活质量。下肢力线是膝关节置换术中截骨的指导参数,关系到膝关节的运动模式及假体的远期生存率,是膝关节置换手术成败的关键所在。不同的对线方式决定了截骨量的多少及软组织松解程度的大小,而患者固有解剖结构的改变将直接影响术后患者的满意度。如何在TKA中保证假体使用寿命的同时还提高患者的满意度,是长期以来困扰关节外科医生的难题之一。近年来,传统的机械力学对线理念不断被置疑,多种新的膝关节对线理念被相继提出,本文将对现有的对线理念进行回顾,并提供各理念最佳的临床证据,以期为临床实践提供参考。
1 机械力学对线(mechanical alignment,MA)
1973年,Freeman等[1]提出垂直股骨胫骨机械轴截骨的概念,不久后,Insall等[2]强调了膝关节置换术间隙平衡的重要性,自此,机械力学对线便成为膝关节置换的“金标准”。机械力学对线强调垂直于股骨及胫骨各自的机械轴进行截骨,由此得到一个中性对线的膝关节,关节内外侧间室的压力均匀分布,从而将假体磨损及松动的风险降至最低(图1)。偏离中性机械对线,可造成聚乙烯衬垫磨损加速、骨溶解及假体下沉的风险,从而影响假体的使用寿命。临床证据证明该技术能够保证良好的假体远期存活率和可接受的功能活动[3]。此后人们逐渐形成共识:TKA术后下肢机械轴偏离值应控制在±3°范围内(即髋-膝-踝角应小于±3°),以防止中长期的假体失败风险。但越来越多的证据表明,该对线方法带来的患者术后满意度并不高。来自英格兰和威尔士国家联合登记处的数据表明,近20%的患者对自己术后功能不满意[4]。然而,无论是使用技术辅助手段以提高置入物的精确度,还是新的置入物设计,都无法进一步提高患者的满意率[5]。研究显示MA技术存在先天的局限性:它通过改变固有解剖结构、生理性韧带平衡和运动学特点来制造的非生理性膝关节,改变了软组织原本的张力、打破了原有的运动平衡,从而导致患者功能及症状的改善程度均不高。
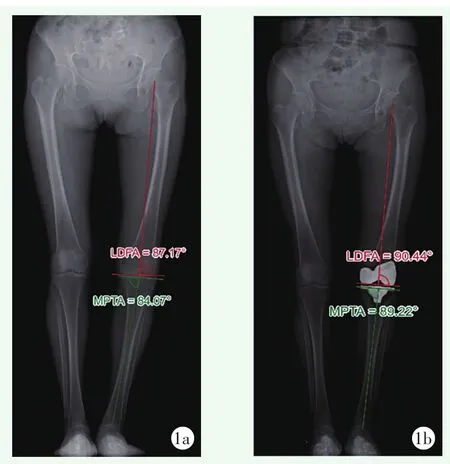
图1 MA-TKA患者双下肢站立位全长X线片 1a:术前X线片 1b:术后X线片 患者股骨及胫骨排列被矫正至90°中立位 LDFA:股骨远端外侧角 MPTA:胫骨近端内侧角
同时,在将机械轴恢复至±3°以内是否能带来更好的远期假体生存率的问题上,詹姆斯库克大学[6]及梅奥诊所[7]的团队对大样本TKA术后患者分别进行了15、20年的随访,结果出人意料:机械轴恢复到±3°以内的患者组和离群组(机械轴>±3°)有着相似的假体远期生存率。Bellemans等[8]收集了250名年龄在20~27岁之间的无症状成年志愿者的影像学资料,他们发现,32%的男性和17%的女性膝关节有结构性内翻。他们认为,如果给这些患者恢复机械力学对线可能是不可取的。上述研究挑战了机械力学对线在全膝关节置换术中的地位。
2 解剖学对线(anatomic alignment,AA)与调整机械力学对线(adjusted mechanical alignment,aMA)
AA最初由 Hungerford和Krackow[9]在20世纪80年代提出,提出该理念的理论基础是正常人股骨远端关节线平均有3°外翻,而胫骨近端关节线平均有3°内翻,他们认为,截骨时需保留两侧3°的内/外翻角,从而恢复“正常”的解剖关节面。AA有利于胫骨假体上更好的力学分布,以及更好的髌骨轨迹,因为它降低了膝关节屈曲时髌骨外侧支持带的张力。然而,与AA相关的假体置入系统被证明与聚乙烯加速磨损相关(后来发现这本质上是由于聚乙烯的质量问题所导致);另外,由于当时无法实现精确截骨,解剖学对线偶尔会出现胫骨的过度内翻(>3°)截骨,为平衡屈曲间隙,股骨假体需过度内旋,继而增加了髌骨相关并发症的风险。鉴于以上原因,AA在当时并没有被普遍采用,但因该理念首次强调了恢复患者固有解剖的重要性,为后文中运动学对线理念的出现打下了基础。随着聚乙烯制作工艺的进步及术中导航系统、机器人辅助手术的兴起,阻碍解剖学对线技术发展的瓶颈得以解决,该技术重新引起部分骨科医师的兴趣。最新证据来自Yim等[10],他们的随机对照试验比较了机器人辅助下AA-TKA与MA-TKA患者术后2年的结果,研究显示两种手术方式在活动度、KSS及WOMAC评分上取得了相似的结果。
aMA是对 MA的改进,由 Vanlommel等[11]提出,该理念的倡导者认为胫骨侧稳定性对假体远期生存率起决定性作用,因此,该技术在胫骨侧截骨目标与中性机械力学对线技术相同,即垂直胫骨机械轴截骨,而在股骨侧,截骨则需进行调整,最终使髋-膝-踝角维持在±3°的安全范围内。从而保留了部分结构畸形,减少了软组织松解的需要,且不影响胫骨侧假体的稳定性。遗憾的是,目前关于aMA对线技术的临床研究较少。
3 运动学对线(kinematic alignment,KA)
KA由Howell等于2006年提出,该理念要求将假体与膝关节三条运动轴匹配,即髌骨矢状面旋转轴[13],胫 骨 矢状 面 旋转轴[14],胫骨水平面旋转轴[15],三条运动轴与患者关节炎前的关节线要么平行,要么垂直,因此,通过平行关节面进行截骨便可实现该目标。对于截骨量,Howell提出可通过游标卡尺对其进行精确测量,可将误差控制在0.5 mm的范围内,最终达到在安装假体后可完全还原患者膝关节炎前解剖形态的目的(截骨量=假体厚度-锯片厚度-磨损软骨厚度)。KA是真正的膝关节表面置换技术,旨在通过重建患者特有的生理结构而创造一个解剖友好型膝关节,降低对软组织松解的需求(图2)。
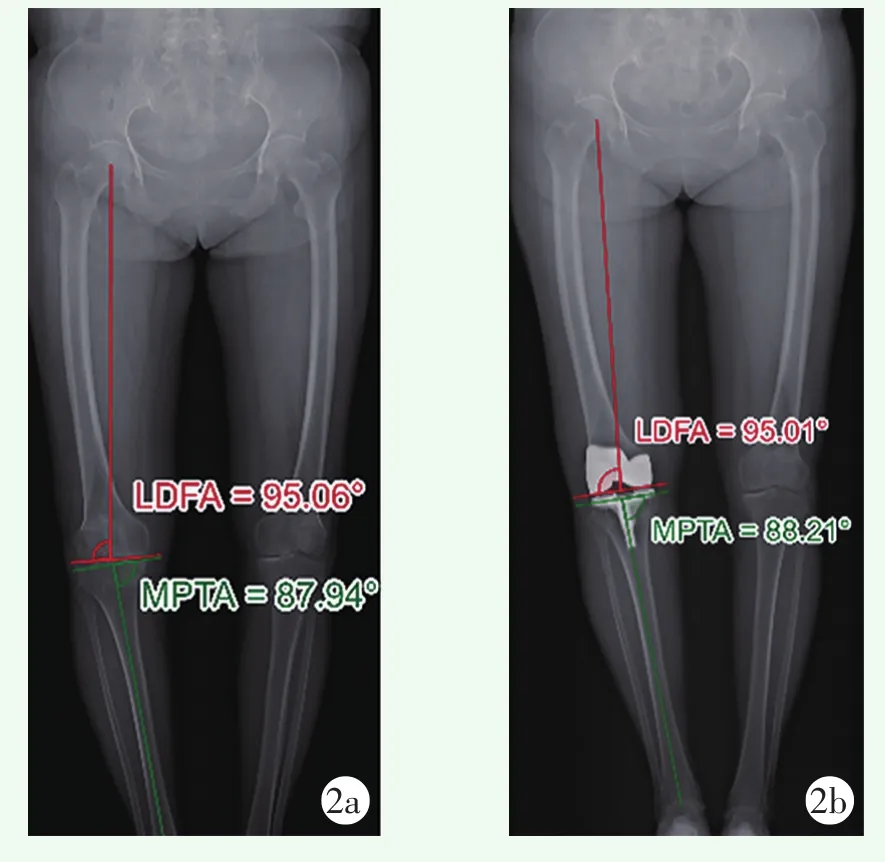
图2 KA-TKA患者双下肢站立位全长X线片2a:术前X线片 2b:术后X线片 患者术前股骨及胫骨排列予以完全保留 LDFA:股骨远端外侧角 MPTA:胫骨近端内侧角
已有研究证明运动学对线技术定位假体组件的准确性[16],其恢复患者下肢原始运动学结构及关节周围软组织张力的有效性也相继得到证明[17-19],且与MA-TKA相比,KA-TKA在短期内并不会增加胫骨侧假体松动率[20]。由于KA完全复制患者关节炎前的膝关节解剖结构,许多学者担心某些极端解剖是否会影响膝关节假体远期生存率。目前关于此问题最令人信服的证据来自Howell团队[21],他们对217名KA-TKA患者(222个膝关节)进行了10年随访,术后胫骨假体在离群范围内(>±3°,下同)对线的百分比为78%,胫股角在离群范围内对线的百分比为36%;髋-膝-踝角在离群范围内对线的百分比为28%。结果显示,以任何原因导致的翻修为终点,KA-TKA患者10年假体生存率为97.5%,与MATKA结果相似,且肢体对线在内翻离群组、外翻离群组和安全区组的患者具有相似的置入物存活率和功能评分。
截至目前,已有十余个随机对照试验比较了KA-TKA与MA-TKA的有效性,多数研究肯定了KA相较于MA能更好地恢复患者膝关节炎前的下肢运动模式,然而,该优势是否能提高患者术后的功能及满意度还存在争论。中期随访(5-9年)显示,KA虽在某些功能及满意度评分上略优于MA,但二者差异并没有统计学意义[22-23],最新荟萃分析也显示出相似的结果[24-26]。
4 限制运动学对线(restricted kinematic alignment,rKA)
KA旨在完全恢复患者关节炎前的解剖结构,而有些谨慎的外科医生对此提出了不同的看法:由于部分患者膝关节存在着先天或后天畸形(如创伤、肿瘤、手术等),导致这类人群的膝关节力学稳定性本身就较差,若这类异常解剖结构通过运动学对线技术重建后,可能对假体寿命产生潜在的不利影响。因此,Vendittoli等提出了限制运动学对线的理念,该理念对下肢对线限定了安全区:术后髋-膝-踝角(HKA)应小于±3°,胫骨近端内侧角(MPTA)及股骨远端外侧角(LDFA)偏离值应小于±5°。他们搜集了14个国家4884位需进行TKA患者的术前下肢CT数据,分别模拟MA-TKA及rKa-TKA技术截骨,结果显示运用rKA-TKA技术的患者中,51%可按KA方式手术,不需要进行调整,而剩余患者,截骨量也显著小于MA-TKA患者。rKA技术是KA技术及MA技术的结合形式,它在理论上提高了患者的功能及满意度,同时又避免了可能影响假体使用寿命的极端情况。与aMA技术相反,rKA技术遵循KA技术的主要原理,仅在必要情况下才做出调整。已有短期(1年)随机对照研究显示rKA技术相较于MA技术可更好地恢复膝关节平衡[28]。
5 功能学对线(functionalalignment,FA)
随着机器人辅助和计算机导航技术的发展,外科医生可在术中对截骨厚度,关节间隙宽度及肢体对线情况进行实时评估,并可在计算机中模拟截骨的同时获得关节间隙及肢体对线情况的即时反馈数据,这极大地改变了膝关节置换手术操作方式。传统上,需要先进行截骨,再评估伸膝及屈膝间隙,随后根据间隙平衡的需要进行软组织松解。而现在,可以通过计算机在三个平面进行屈伸间隙评估,而后获得截骨反馈数据,随后再进行精确截骨,从而最大程度地减少了对软组织的损害。因此,Haddad等提出了功能学对线的概念,功能学对线旨在借助机器人辅助或计算机导航技术,在0±3°的下肢对线安全区域内,根据间隙平衡的需求,调整假体的安装位置,从而将对软组织的干扰降到最低,关节线高度及倾斜度得到恢复[29]。功能学对线技术与其他对线技术显著区别在于,功能学对线技术可通过间隙平衡提前设计截骨量。Chang等[30]使用压力传感器比较了FA-TKA患者在膝关节屈曲10°、45°及90°时膝关节内外侧间室压力负荷,结果均显示差异无统计学意义,FA技术平衡软组织张力的有效性得到证明。已有FA-TKA与MA-TKA的随机对照试验正在进行,以评估FA与传统对线技术相比是否能改善患者满意度及功能结果。
6 总结
传统的机械力学对线技术已使用近半个世纪,该生物力学友好的对线方式已被证明有良好的假体远期生存率,然而由于当时技术及认识的不足,该方式远不能恢复膝关节正常的运动学要求,患者术后功能及满意度的局限性对骨科医生提出了新的要求,如何重建不同患者膝关节的固有解剖,恢复个性化的运动学特点逐渐成为目前TKA研究的热点。患者个性化,解剖学友好的KA技术可通过简单手术器械实现,具有成本低、精确度高、可推广性强的特点,有着良好的应用前景,其中期随访研究也显示出和MA技术相似的假体生存率。需注意的是,现行假体都是针对MA技术设计的,目前尚无KA特异性的假体,随着后者的出现,KA或能更好地恢复患者的运动功能;借助于机器人辅助及计算机导航技术,针对病理性解剖及解剖变异的患者,相对保守的rKA技术或许能成为更好的选择;而最新提出的FA技术,可根据间隙平衡设计截骨方案,从而实现“先平衡,后截骨”的手术方式,将软组织的伤害降至最低。正如髋关节“Lewinnek”安全区理论遭到越来越多的质疑一样,传统的膝关节置换对线理念正受到挑战,膝关节置换正从生物力学友好向解剖学友好、软组织友好的方向发展。同时也需认识到,新的对线技术尚处于初级阶段,需要更多大型的长期随访研究证明其安全性与有效性。

