外周神经阻滞麻醉的临床应用效果
斯锦阳
摘要:目的:探讨外周神经阻滞麻醉的临床应用效果。方法:回顾性研究2017年2~10月进行手术治疗的72例患者,将36例采用外周神经阻滞麻醉的患者归为观察组,另36例采用传统全身麻醉的患者归为对照组,对比两种麻醉方式的麻醉效果和术后不良反应发生率。结果:观察组镇痛时间、镇痛良好率均明显优于对照组,观察组不良反应发生率低于对照组(P<0.05)。结论:外周神经阻滞麻醉临床常应用于下肢手术的股神经阻滞、坐骨神经联合股神经阻滞和上肢手术的臂丛神经阻滞、坐骨神经阻滞,麻醉效果良好,镇痛效果明显,不良反应发生少。
关键词:外周神经阻滞麻醉;全身麻醉;麻醉效果;不良反应
麻醉学是一门独立学科,麻醉的作用在于减轻或消除患者术中、术后的疼痛不适感,为手术的顺利和术后康复提供条件。全身麻醉是最传统的麻醉方式,但对于损伤小、手术部位特殊、手术操作范围小、处理时间短等手术采用全麻,术后会带来一系列不良反应[1]。因此,临床需寻找麻醉范围及时间都有较好控制的新型麻醉方式,而外周神经阻滞麻醉为其中一种。本研究旨在探讨外周神经阻滞麻醉的临床应用及其效果,回顾性分析我院2017年2~10月接受手术治疗的72例患者。现报道如下:
1资料与方法
1.1 一般资料
回顾性分析我院2017年2~10月接受手术治疗的72例患者,将36例采用外周神经阻滞麻醉的患者归为观察组,另36例采用传统全身麻醉的患者归为对照组。观察组男16例,女20例;年龄18~51岁,平均年龄(34.49±4.52)岁;体质量46~76 kg,平均体质量(61.53±1.34) kg;股神经阻滞13例,臂丛神经阻滞23例。对照组男18例,女18例;年龄18~51岁,平均年龄(34.24±4.52)岁;体质量46~76 kg,平均体质量(61.08±1.34) kg;股神經阻滞13例,臂丛神经阻滞23例。两组患者体质量、年龄、性别、麻醉部位对比,差异无统计学意义(P>0.05),具有可比性。
1.2 麻醉方法
对照组采用传统全身麻醉。观察组采用外周神经阻滞麻醉:(1)建立起静脉通道,推注5 mg的安定。(2)监测血压、心电图、血氧饱和度等重要指标。(3)麻醉师穿刺处理,负极“-”端和穿刺针的导线相连,正极神经刺激器“+”端和患者相连,启动神经刺激器,以不同神经阻滞解剖部位为前提实施穿刺,初始电流固定为1.5 mA,频率设置为1~2 Hz。(4)穿刺针慢慢向阻滞神经靠近后,再对其方向、深度进行灵活调整,当肌群有明显收缩时将电流调整到0.3 mA,操作者观察并判断标准肌群出现颤动时,注射器回抽无血,注射事前准备好的局部麻醉药物5 ml,肌群颤动消失,则为神经定位准确,之后再将剩下麻醉药物微量泵泵入,维持术中麻醉。
1.3 观察指标
观察两组镇痛时间、麻醉镇痛良好率及术后不良反应发生率。不良反应包括穿刺部位感染、毒性反应、神经损伤。
1.4 统计学处理
采用SPSS19.0统计学软件分析数据,计量资料以(±s)表示,采用t检验;计数资料以率表示,采用χ2检验。P<0.05表示差异有统计学意义。
2结果
2.1 两组的镇痛时间、麻醉镇痛良好率比较
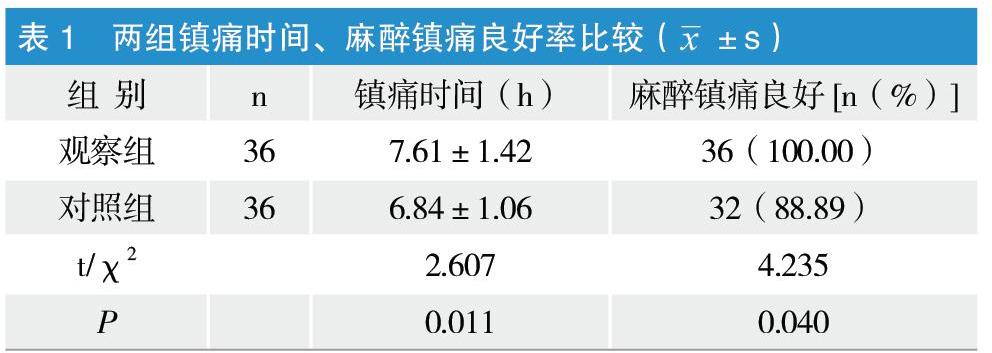
观察组镇痛时间优于对照组,差异有统计学意义(P<0.05)。观察组和对照组的麻醉镇痛良好率分别为100%和88.89%,观察组高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 两组术后不良反应发生率比较
观察组出现1例麻醉穿刺部位感染;对照组出现1例穿刺部位感染,2例毒性反应,1例神经损伤。观察组和对照组的不良反应发生率分别为2.78%和11.11%,差异有统计学意义(P<0.05)。
3讨论
外周神经阻滞麻醉与传统全麻相比,定位更加准确,有客观衡定指标,操作比较简单,不同级别麻醉师均可操作,并且具有麻醉起效快、影响范围小等特点,特别适合简单快捷、手术面小的小型手术。由于术后对机体各器脏及循环系统影响小,苏醒快,不良反应发生率也较低,因此外周神经阻滞麻醉的适用人群更加广,如老年患者、患儿、合并其他特殊病症的患者、妊娠期妇女等。近年来,随着神经刺激器定位引导下的定位技术、超声波神经定位技术的进步和应用,外周神经阻滞麻醉不断普及,应用也更加成熟。
本研究结果显示,观察组镇痛时间优于对照组,差异有统计学意义(P<0.05);观察组和麻醉镇痛良好率高于对照组,差异有统计学意义(P<0.05);观察组不良反应发生率低于对照组,差异有统计学意义(P<0.05)。提示外周神经阻滞麻醉定位准确,麻醉效果好,对患体身体影响小,镇痛效果好,且麻醉操作简单,术后不良反应少,是一种安全性高、效率好的麻醉方式。
参考文献
[1]马兴顺,赵大鹏.外周神经阻滞麻醉的临床应用[J].世界最新医学信息文摘,2016,16(88):164.

