小骨窗开颅血肿清除术与神经内镜下血肿清除术治疗高血压脑出血对比分析
王天荣
临沂东山医院神经外科,山东临沂276017
脑出血是一种病情复杂多样的自发性出血脑血管疾病,因为高血压引起的小动脉硬化和血管破裂这种现象被称为高血压性脑出血(HICH)。研究表明,患者的致残率大约占8成,高血压脑出血是高血压疾病中最为严重的并发症,发病的人群多为老年人,并且男性的发病率远远高于女性[1]。临床上以手术治疗为主。早期诊断中消除患者的血肿以及降低颅内压力治疗尤为重要。显微镜下小骨窗血肿清除术是一种有效治疗高血压脑出血的开颅手术,但这种术后的并发症发生率较高,创口较大,不利于患者的预后[2-3]。神经内镜下血肿清除术创伤较小,且术后恢复快,该次选取2018年1月—2019年1月在该院接受治疗的60例高血压脑出血患者为研究对象,分别采用小骨窗开颅血肿清除术和神经内镜下血肿清除术进行治疗,对比两种手术方法的临床效果,现报道如下。
1 资料与方法
1.1 一般资料
将60例患者按照随机抓阄的方法分为对照组和观察组,每组30例。对照组男18例,女12例;年龄56~69岁,平均(61.12±1.54)岁;病程4~11年,平均(6.14±1.57)年。观察组男12例,女18例;年龄57~70岁,平均年龄(62.81±1.62)岁;病程4~12年,平均(7.19±1.35)年。纳入标准:诊断结果均符合高血压脑出血诊断标准;无传染病史;患者及患者家属对该次研究知情并签署了同意书。排除标准:合并其他部位恶性肿瘤者;心、肝、肺等重要身体器官受到器质性损伤者;精神方面严重障碍,无法与人进行正常交流者。该研究经过该院医学伦理委员会备案批准。
1.2 方法
两组患者在手术前都对出血部位进行头颅CT和(或)MRI检查,全麻的状态下建立静脉通道,快速往静脉中输注甘露醇以降低颅内压力,气管进行插管时应保持气管通畅。
观察组患者采用神经内镜血肿清除术手术:手术操作时避开脑内重要神经以及血管区域,切开与血肿最近的头皮进行穿刺。根据头颅CT资料和(或)MRI,定位一个长3~4 cm的直切口,钻一个直径1~1.5 cm骨孔。并逐渐扩大至2 cm,悬浮横切硬膜,切割方向为放射状,避开大脑皮质,选择一次性脑穿刺套在血肿腔行穿刺,拔出套管后留下外套建立手术通道,待血肿清除完毕后使用生理盐水冲洗,患者停止出血后,血肿腔留置引流,常规颅骨闭合。
对照组患者实施小骨窗开颅血肿清除术:根据影像学诊断结果确定患者疾病状况及血肿量。采用梯形或直切口手术。麻醉完毕后,将患者的头部转向一侧,按照常规的神经外科开颅法进行血肿穿刺,进行血肿清除,血肿清除成功后,用纱布覆盖血肿,常规闭合颅骨。
1.3 观察指标
①对比两组患者手术进行时间、术中出血量及血肿的清除程度;②对比两组患者的日常生活能力评分(ADL)及临床神经功能缺陷损害程度(NDS);③对比两组患者术后并发症发生情况。ADL量表总分为5分,得分越低表示患者的日常生活能力越差,NDS总分为45分,得分越低表示神经功能损伤越轻;④对比两组患者的治疗效果,判定标准:患者术后各项临床指标恢复正常,且无并发症发生情况为显效;患者手术后各项临床指标对比术前有明显的改善,无并发症发生的情况为有效;患者术后各项临床指标并无明显改善并且出现并发症则为无效。总有效率=(显效例数+有效例数)/总例数×100.00%。
1.4 统计方法
采用SPSS 22.0统计学软件分析数据,计量资料采用(±s)表示,组间比较进行t检验;计数资料采用频数或率(%)表示,组间比较进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术相关指标对比
观察组患者的术中出血量、手术时长及血肿清除程度明显优于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者手术相关指标对比(±s)Table 1 Comparison of operation-related indicators between the two groups of patients(±s)
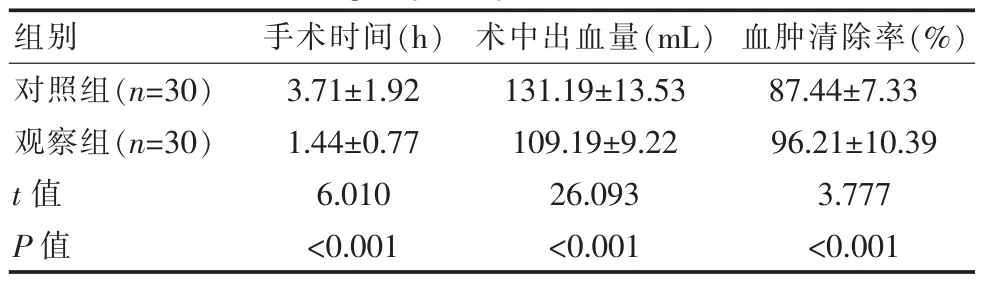
表1 两组患者手术相关指标对比(±s)Table 1 Comparison of operation-related indicators between the two groups of patients(±s)
?
2.2 两组患者入院时及术后3个月ADL、NDS评分比较
术后3个月,观察组患者的ADL评分明显高于对照组,差异有统计学意义(P<0.05),且NDS评分明显低于对照组,差异有统计学意义(P<0.05),见表2、表3。
表2 两组患者入院时以及术后3个月NDS评分对比[(±s),分]Table 2 Comparison of NDS scores between the two groups of patients at admission and 3 months after surgery[(±s),points]
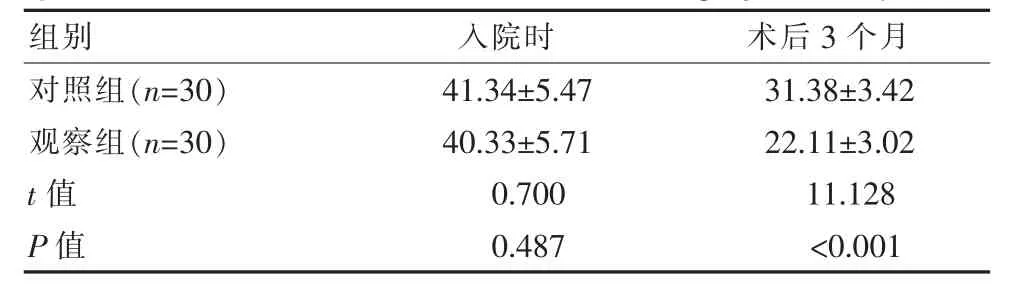
表2 两组患者入院时以及术后3个月NDS评分对比[(±s),分]Table 2 Comparison of NDS scores between the two groups of patients at admission and 3 months after surgery[(±s),points]
?
表3 两组患者入院时及术后3个月ADL评分对比[(±s),分]Table 3 Comparison of ADL scores between the two groups of patients at admission and 3 months after surgery[(±s),points]
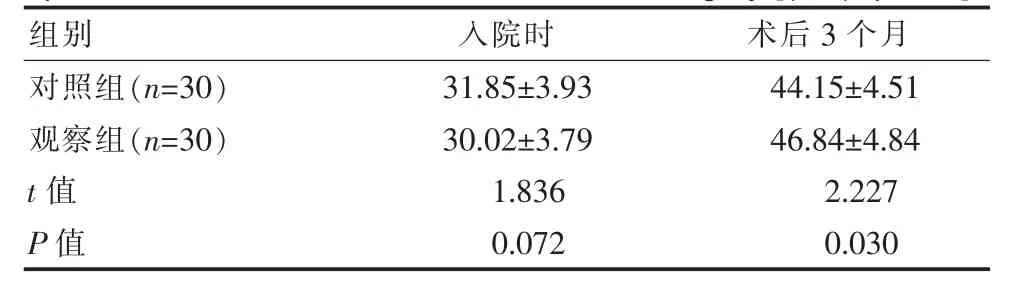
表3 两组患者入院时及术后3个月ADL评分对比[(±s),分]Table 3 Comparison of ADL scores between the two groups of patients at admission and 3 months after surgery[(±s),points]
?
2.3 两组患者并发症发生情况比较
对照组患者的并发症发生率明显高于观察组,差异有统计学意义(P<0.05),见表4。
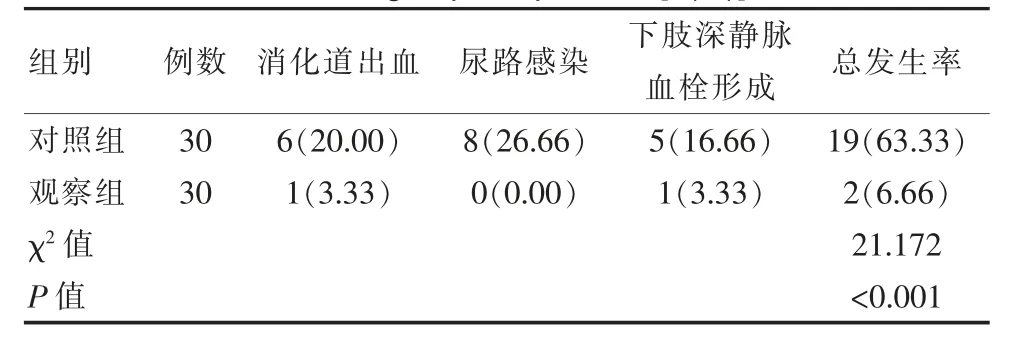
表4 两组患者并发症发生率对比[n(%)]Table 4 Comparison of the incidence of complications between the two groups of patients[n(%)]
2.4 两组患者治疗总有效率比较
观察组患者的治疗有效率显著高于对照组,差异有统计学意义(P<0.05),见表5。
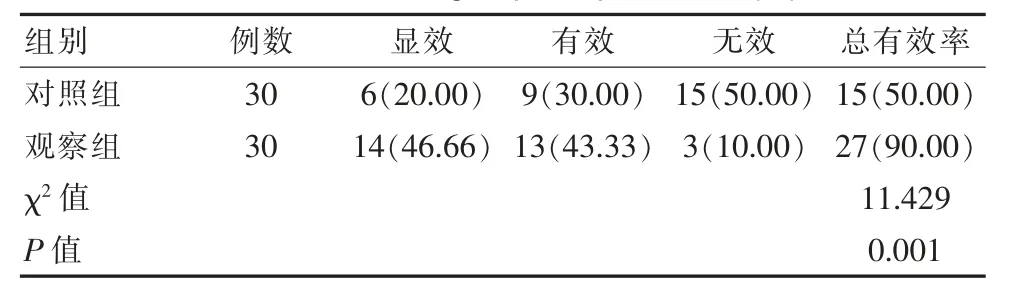
表5 两组患者治疗总有效率对比[n(%)]Table 5 Comparison of the total effective rate of treatment between the two groups of patients[n(%)]
3 讨论
高血压性脑出血是一种发病率、病死率和致残率都较高的疾病[4-6]。一般多发于患者脑部基底节区,原因为该位置的动脉发出源为大脑中的动脉,转角呈直角,受到的血流冲击更大。我国约有110万的高血压患者,其中高血压脑出血约有10万例。由于患者的出血部位大都不同,致死率相对较低[7-9]。有部分研究表明,血压越高中风的风险越大。患者的收缩压上升到10 mmHg时,脑出血的发生率会提高一成,当舒张压上升到5 mmHg时,脑出血的发生率会提高5%[10-12]。高血压性脑出血在急性脑出血中的发病率约占30%[13],对人的健康会造成严重的影响,如果早期不及时治疗,压迫神经细胞,脑出血后凝血会引起颅内压升高,极易出现脑出血或继发性脑功能障碍[14-16]。
该次研究的结果显示,观察组患者的手术时长为(1.44±0.77)h,术中出血量为(109.19±9.22)mL,显著低于对照组[(3.71±1.92)h,(131.19±13.53)mL](P<0.05),并且观察组患者的血肿清除率为(96.21±10.39)%,显著高于对照组(87.44±7.33)%(P<0.05)。两组患者入院时的ADL和NDS评分均无显著差异(P>0.05),但术后3个月观察组患者ADL评分(46.84±4.84)分明显高于对照组的(44.15±4.51分(P<0.05),观察组患者NDS评分(22.11±3.02)分明显低于对照组的(31.38±3.42)分(P<0.05)。观察组患者的术后并发症的发生率为6.66%,较对照组63.33%显著降低(P<0.05)。观察组患者的治疗有效率为90.00%,显著高于对照组50.00%(P<0.05)。杨彦平等[17]在相关报告中,分别对60例高血压脑出血患者患者进行小骨窗开颅手术治疗和神经内镜下血肿清除手术治疗,研究结果显示对照组的术中出血量、住院时间以及血肿清除率都明显要优于神经内镜下血肿清除术,观察组平均手术时间为(212.5±69.4)min,术中出血量为(279.3±102.7)mL,观察组手术时间为(78.9±14.6)min,术中出血量为(84.8±14.5)min,明显低于对照组[(212.5±69.4)min,(279.3±102.7)mL](P<0.05),研究组并发症发生率为10.14%,明显低于对照组并发症发生率58.45%(P<0.05),与该次研究的数据结果一致。分析原因,神经内镜下血肿清除术不仅能扩大视野,保持清晰度,避免手术造成脑组织损伤,针对深部的血肿能有效清除[18]。由于手术造成的创口较小,降低了手术创口感染的概率,减少术中的出血量,有利于患者自身身体的恢复。
综上所述,采用神经内镜下血肿清除术能够减少患者术中出血量,缩短住院时间,减轻患者经济压力,减少术后并发症的发生情况,为患者预后恢复提供良好的基础,值得临床推广。

