常规超声联合心脏声学造影对LVNC诊断价值的研究
徐志文,黄健,邓永根,张晓青,马刚,李付华
潍坊市第二人民医院超声科室,山东潍坊261041
心肌致密化不全(NVM)是以心室内肌小梁异常粗大的和深隐窝交错为主要病理特征的心肌病变[1],主要发生于心尖部、左心室游离壁[2]。NVM常见于婴幼儿及儿童当中[3],其发病机制也尚未明确[4]。NVM没有特异性症状表现,可能没有症状,也可能出现重度心力衰竭、心律失常症状,重者猝死[5]。早期明确诊断对于指导临床合理制订NVM治疗方案、保证患者的生命健康具有重要意义[6]。目前,临床中将常规二维超声心动图(2DE)作为NVM的首选诊断手段,但是2DE对于NVM的诊断会受到近场效应影响,导致心尖部无法充分显影[7];而且,2DE显像质量会受仪器分辨率、声窗、检测者临床经验影响[8]。近年来,左心声学造影(LVO)越来越多的应用于NVM诊断当中,其应用价值得到诸多认可[9],但是LVO在非致密层显影方面差于2DE。基于NVM诊断现状分析,2DE、LVO对于其诊断均具有重要意义,但也均存在不足[10]。在此背景下,该研究以2017年1月—2021年6月于该院经2DE诊断为疑似NVM的43例患者为研究对象,探究2DE联合LVO的应用价值。现报道如下。
1 资料与方法
1.1 一般资料
选取于该院经常规二维超声心动图(2DE)诊断为疑似LVNC的43例患者为研究对象,其中男28例,女15例;年龄8~91岁,平均(38.95±4.29)岁。该次研究经医学伦理委员会批准进行。
纳入标准:①经2DE诊断为疑似LVNC;②愿意接受左心声学造影检查;③对研究内容知情,主动参与研究,签署知情同意书。
排除标准:①有其他心脏疾病;②不能屏息,或有起搏术史,或频发心律失常,或有忧郁恐惧症,或肥胖,或有其他原因不能配合检查;③有造影禁忌证;④处于妊娠期、哺乳期女性;⑤有精神疾病,或意识失常。
1.2 方法
1.2.1 常规超声检查 所有研究对象均以GE Vivid E80超声诊断仪进行2DE检查,应用M5Sc探头。具体检查方法如下:受检者取左侧卧位,叮嘱其调整呼吸,保持平静呼吸状态,连接心电图,并调节图像焦点、深度,获取左室长轴切面、短轴3个水平切面、心尖3个切面(四腔、两腔、三腔)影像学图像,至清晰呈现完整心内膜、左室壁时,叮嘱受检者呼气后屏住呼吸,采集≥3个心动周期超声心动图,脱机分析采集图像。计算左心室射血分数(LVEF)水平;依据AHA16节段分析法[11],将左心室心肌分为16节段,在收缩末期和舒张末期对16节段心肌进行定性、量测量。
1.2.2 心脏声学造影检查 所有研究对象均应用contrast LVO模式进行LVO检查,MI0.3~0.5,一键优化,以调节图像焦点、深度,最佳显示左心室,将提前配置的造影剂(将Sono Vue加入到5 mL生理盐水中,充分震荡混匀)以团注法沿肘正中静脉注入1 mL,然后以5 mL生理盐水推注冲洗,观察心腔显影情况,于显影后调整仪器以获得最佳观察效果,采集标准切面图像并进行存储,图像采集、数据测量均与2DE检查相同。
1.3 观察指标
观察单独2DE检查、单独LVO检查、2DE联合LVO检查对于心肌节段的显示率、NC节段发现率、NC/C值及LEVF。
1.4 评定标准
NVM诊断标准:参照Jenni等推荐的NVM超声诊断标准[12],具体内容如下:①心室中有大量发生隆突的肌小梁、深陷的隐窝,心室壁可见典型双层结构,而且外层致密心肌相对较薄,而内层非致密心肌相对较厚;②收缩末期,非致密心肌与致密心肌厚度最大比值(NC/C)>2;③经彩色多普勒超声检查能够在隐窝间隙、心室腔之间发现低速血流。
心肌节段定性分析:①是否可以清晰显示;②是否可以看到双层结构。若长轴、短轴切面无法有效判断此节段是否有双层结构,则视为不能清晰显示。
心肌节段定量分析:NC/C。NC/C检测于短轴切面进行测量和记录,心尖帽处则于长轴切面进行测量和记录。
1.5 统计方法
采用SPSS 26.0统计学软件对数据进行分析,计数资料以[n(%)]形式表示,进行χ2检验;计量资料以(±s)形式表示,行多因素方差分析,两组间数据比较行t检验;P<0.05为差异有统计学意义。
2 结果
2.1 诊断结果
43例2DE检查疑似NVM患者中,32例符合Jenni诊断标准确诊,8例NC/C<2排除,3例未在LVO检查中发现小梁样网状结构排除。32例符合Jenni诊断标准患者中,29例为单纯左心室致密化不全(见图1、图2、图3、图4),3例左心室致密化不全伴右心室致密不全。
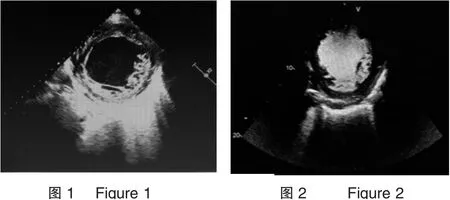
图1 ZDE显示左室侧壁突出的较粗大肌小梁结构及其间部分较大的隐窝间隙,未能清晰显示心肌分层特征图2 LVO图像显示造影剂填充于左室侧壁隐窝间,造影剂微泡直径小,可以进入任何细小的肌窦,增强对肌小梁与隐窝显示,较清晰地显示心肌分层

图3 ZDE由于近场效应,左室心尖部非致密化层显影效果不佳图4 LVO图像可见造影剂填充于左室心尖部隐窝间,使隐窝的部位与范围清晰显示,提高致密层测量准确性和心尖显影效果
2.2 2DE、LVO单一检查及联合检查结果定性分析结果
43例患者共涉及688个心肌节段,2DE联合LVO检查在舒张末期、收缩末期的心肌节段清晰显示率均较单一2DE检查、单一LVO检查明显升高,差异有统计学意义(P<0.05)。见表1。
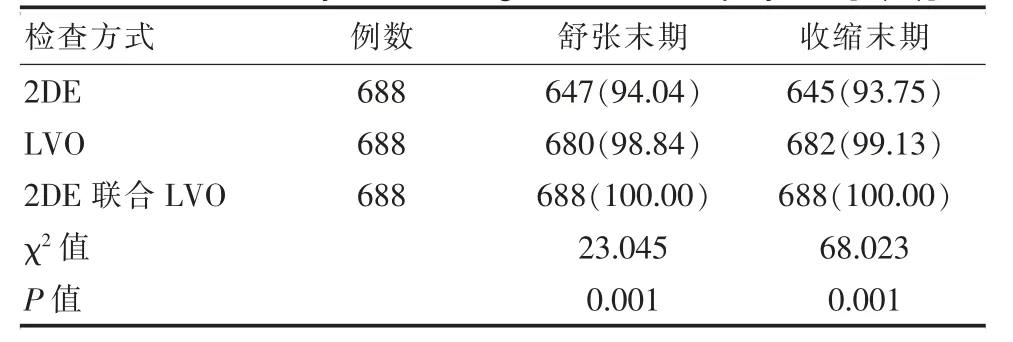
表1 2DE、LVO单一检查及联合检查心肌节段清晰显示率[n(%)]Table 1 2DE,LVO single examination and combined examination of myocardial segment clear display rate[n(%)]
2.3 2DE、LVO单一检查及联合检查诊断心肌非致密节段(NC)情况
2DE联合LVO检查在舒张末期、收缩末期对于NVM患者的NC发现率均较单一2DE检查、单一LVO检查明显升高,差异有统计学意义(P<0.05)。见表2。

表2 2DE、LVO单一检查及联合检查NC发现情况[n(%)]Table 2 2DE,LVO single inspection and joint inspection NC findings[n(%)]
2.4 2DE、LVO单一检查及联合检查NC/C值LVEF情况
2DE联合LVO检查NVM患者的舒张末期、收缩末期NC/C值较单一2DE检查、单一LVO检查明显升高,差异有统计学意义(P<0.05);2DE联合LVO检查NVM患者的LVEF与单一2DE检查、单一LVO检查相近,差异无统计学意义(P>0.05)。见表3。
表3 2DE、LVO单一检查及联合检查NC/C值LVEF情况(±s)Table 3 2DE,LVO single inspection and joint inspection NC/C value LVEF status(±s)
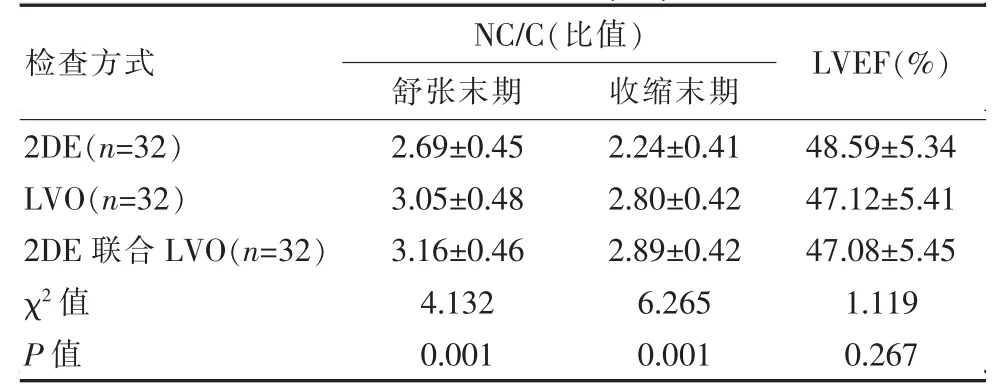
表3 2DE、LVO单一检查及联合检查NC/C值LVEF情况(±s)Table 3 2DE,LVO single inspection and joint inspection NC/C value LVEF status(±s)
注:与2DE相比,LVO、2DE联合LVO检查NVM患者的舒张末期、收缩末期NC/C值及LVEF显著升高,差异有统计学意义(P<0.05);与LVO相比,2DE联合LVO检查NVM患者的舒张末期、收缩末期NC/C值及LVEF显著升高,差异有统计学意义(P<0.05)
?
3 讨论
NVM是一种心肌发育异常疾病,一般认为其主要发病原因为胚胎阶段心内膜停止发育、心肌致密化失败、心腔中肌小梁变粗、心腔中持续存在小梁隐窝,但是其具体发病机制还未得到证实。该病危害严重,许多患者没有明显症状,但也有患者表现为呼吸困难、晕厥、胸痛、运动不耐受、心肌梗死、心源性猝死等症状,伴有收缩功能障碍者可能出现心律失常、心力衰竭、栓塞[13]。当心肌梗死、心源性猝死、心律失常、心力衰竭、栓塞发生时,NVM患者往往预后不良,有较高死亡风险[14]。及时发现NVM,并予以针对性治疗,能够避免不良预后结局的发生,保证患者的生命健康。近年来,临床医生对于NVM的重视程度不断升高,越来越多研究者开始探索关于该病的有效诊断方式,希望寻找敏感诊断方式提升NVM早期诊出率,减少误诊和漏诊[15]。2DE是诊断NVM的首选方法,能够有效排除先天性心脏病、冠脉粥样硬化性心脏病、心脏瓣膜病,在NVM诊断中的应用价值不可否认。但是,2DE诊断NVM时容易受肺气、近场伪影、声窗等多种因素影响,从而影响图像显示质量,尤其是心尖部图像质量欠佳,这导致临床中无法准确鉴别NVM与扩张型心肌病、心尖部肥厚型心肌病,致使漏诊及误诊[16]。该研究结果显示2DE检查在舒张末期、收缩末期的心肌节段清晰显示率相对较低,为94.04%、93.75%;而且2DE检查在舒张末期、收缩末期的NC发现率水平也较低,为23.28%(112/481)、(106/481);舒张末期、收缩末期NC/C值处于较低水平。这一研究结果与上述分析中2DE易受多种因素干扰而影响获取图像的质量有关。
LVO是一种借助造影剂背向散射信号强化心腔显影的影像学技术,该技术目前多用于分析心脏功能、心内结构异常相关疾病[17]。LVO能够突破分辨率、透声条件限制,所用造影剂为包被高分子量气体的微泡,在声学造影检查下,微泡影像学特征同周围心脏组织、血细胞均有显著差异,而且微泡会出现背向散射,从而出现强超声心动信号[18];此外,造影剂也能够经肺部血管网进入左心室循环系统当中,进而充分显示左心室循环系统血流状况,获得清晰的左心室膜影像。造影剂充填到肌小梁间隐窝后,能够直观显示NC/C值,确定NVM累及范围,并准确评估患者的心功能情况,张敏霞等[19]认为其在舒张期的观察效果更为明显(舒张期敏感性、准确性分别为88.9%、85.7%,高于收缩期的66.7%、68.6%),该次研究结果并未显示这一特点,可能与该次研究中样本量相对较少有关。基于LVO以上特点,其在显像方面能够有效克服2DE的不足,提升隐窝部位显像效果,完整勾勒心内膜边缘,使心尖部充分显影,进而提升NVM的诊断准确率,其中对于合并肥厚型心肌病的NVM尤为敏感。该次研究中,LVO检查在舒张末期、收缩末期的心肌节段清晰显示率较2DE明显升高,为98.84%、99.13%;而且LVO检查在舒张末期、收缩末期的NC发现率水平也高于2DE,为34.33%(173/504)、32.14%(162/504);舒张末期、收缩末期NC/C值明显高于2DE。该研究证实LVO诊断NVM的价值明显优于2DE,可以完整、清晰地显示左心室NVM及与左心室相通的肌小梁、隐窝,从而精准判断非致密心肌严重程度,准确呈现致密心肌和内膜边界,敏感区分非致密节段、致密节段,指导临床快速明确诊断,降低漏诊率及误诊率,更具有推广和使用价值。然而,LVO也具有自身不足,微泡散射在发挥诊断价值同时,也会产生强烈的谐波信号,而此种信号会掩盖部分肌小梁回声,从而影响非致密层显影效果,有一定漏诊风险[20]。
从以上分析可知,无论是2DE、LVO在NVM诊断中均有一定应用价值,LVO整体诊断效果优于2DE,诊断准确性更高。但是2DE、LVO检查都存在不足,会影响诊断效果,造成误诊或漏诊。2DE和LVO联合应用能够优势互补,并弥补不同检查方法的不足,进而提升诊断准确性,该次研究中2DE联合LVO检查在舒张末期、收缩末期的心肌节段清晰显示率较2DE、LVO均有明显升高,为100.00%、100.00%;而且LVO检查在舒张末期、收缩末期的NC发 现 率 也 高 于2DE、LVO,为41.99%(215/512)、40.82%(209/512);舒张末期、收缩末期NC/C值明显高于2DE、LVO。该研究结果充分证实将2DE和LVO联合应用于NVM诊断中更有助于提升诊断准确性。
综上所述,常规超声联合心脏声学造影可以获取更多心肌节段信息,准确识别非致密节段、致密节段,测量的NC/C值水平更高,更有助于提升NVM诊断准确率。因此,该研究认为对于疑似NVM患者应尽早完善常规超声和心脏声学造影检查,综合分析两项检查结果,从而提升NVM诊断准确率。

