悬雍垂腭咽成形术患者右美托咪定不同给药方式的临床分析研究
韩成冰 ,安世昌 ,纪凡层 ,和晓坡
1.潍坊市人民医院口腔颌面外科,山东潍坊 261041;2.潍坊市人民医院麻醉科,山东潍坊 261041
阻塞性呼吸睡眠暂停综合征(OSA)是在睡眠时反复发生的、部分或完全性上呼吸道阻塞,以睡眠障碍和血氧不足为特征,伴有潜在的严重危险的疾病[1]。悬雍垂腭咽成形术(UPPP)术后的并发症主要包括术后出血、疼痛、感染、呼吸道梗阻、鼻咽部瘢痕狭窄或闭锁、腭咽关闭不全等[2-4]。 患者术后尽管有许多镇痛药物的使用,但术后第1 天的疼痛多数患者难以忍受,且疼痛会持续直到黏膜完全恢复[5]。 因此近年来术后疼痛作为医师关注的问题,随机选取该院于2019 年3 月—2020 年3 月期间行悬雍垂腭咽成形手术患者90 例展开研究,研究拟观察右美托咪定不同给药方式对UPPP 手术镇痛效果及不良反应发生率的影响, 以期通过该项研究寻找更适合UPPP 手术的围术期麻醉管理,指导临床合理用药。 现报道如下。
1 资料与方法
1.1 一般资料
随机选择在该院行UPPP 的OSA 患者90 例为研究对象,包括男 46 例,女 44 例,年龄 23~65 岁,ASAI~III 级,3 组临床基线资料对比, 差异无统计学意义 (P>0.05),具有可比性。 纳入标准:①术前行多导睡眠图仪检测、血气分析机测血氧和二氧化碳指标,改良的Mallampati 分级进行术前气道评估[6];②对该研究知情同意并签署知情同意书;③该研究经该院伦理委员会审批,患者临床资料齐全。排除标准:①α2 受体激动剂抑制及可疑过敏,服用非甾体类抗炎药物,单胺氧化酶抑制剂及肾上腺素能受体阻滞剂;②认知障碍,无法控制高血压。 随机数表法分为3 组:右美托咪定组持续泵入组(Y组);右美托咪定首次负荷剂量组(Y+S 组);对照组(舒芬太尼组)(S 组)。 30 例 Y 组年龄为 24~62 岁,平均年龄(50.13±2.81)岁,ASA 分级包括 I 级 9 例、II 级 12 例、III 级 9 例;30 例 Y+S 组年龄为 25~61 岁, 平均年龄(50.21±2.83) 岁,ASA 分级包括 I 级 10 例、II 级 11 例、III 级 9 例 ;30 例 S 组 年 龄 为 23~60 岁 , 平 均 年 龄(50.19±2.85)岁,ASA 分级包括 I 级 9 例、II 级 11 例、III级10 例。
1.2 方法
所有患者入室后均行有创动脉血压监测,Y 组:全麻诱导前给予右美托咪定1.0 μg/kg,10 min 泵入完毕,之后以 0.1 μg/(kg·h)持续泵入,手术结束前 30 min 停药;Y+S 组:全麻诱导前给予右美托咪定 1.0 μg/kg,10 min 泵入完毕;S 组:为对照组,不使用右美托咪定,镇痛药物只使用舒芬太尼。
全麻诱导药物均为咪达唑仑注射液 (国药准字H10980025)0.03 mg/kg, 舒芬太尼注射液 (国药准字H20054171)0.2~0.3 μg/kg, 丙泊酚麻醉剂 (国药准字H20123138)2 mg/kg 和罗库溴胺注射液 (国药准字H20183264)0.6 mg/kg。 气管插管后行机械通气, 维持PetCO230~35 mmHg。 3 组患者均于手术结束前10 min连接 PCIA,Y 组: 右美托咪定注射液 (国药准字H20090248)0.5 μg/kg+舒芬太尼 2 μg/kg+生理盐水至100 mL;Y+S 组:右美托咪定 1 μg/kg+舒芬太尼 2 μg/kg+生理盐水至100 mL;S 组:舒芬太尼注射液2 μg/kg+生理盐水至100 mL。术后镇痛(PCIA)背景剂量2 mL/h,患者自控镇痛(PCA2)mL,锁定时间 5 min,最大剂量≤5 μg/h。
1.3 观察指标
气管导管插入(T1),气管导管过鼻咽即刻(T2)、气管导管进入声门即刻(T3)、插管成功后 1 min(T4)、10 min(T5)、20 min(T6)。 对患者术后分别在 6 h、12 h、24 h、48 h 不同时间段,记录静息状态和吞咽状态下,机体VAS 评分、Ramsay 镇静评分。其中Ramsay 镇静评分标准如下[7]:①状态烦躁无法安静,1 分;②可以安静配合临床,2 分; ③嗜睡状态但能够听从临床指令,3 分;④在睡眠状态可以唤醒,4 分; ⑤呼吸反应比较迟钝,5分;⑥深度睡眠状态无法唤醒,6 分。根据评分镇静不全为 1 分,镇静满意为 2~4 分,镇静过度为 5~6 分。 对患者在术后2 d 使用的帕瑞昔布用量、持续静脉镇痛泵时长(最初镇痛应用至结束)和按压次数。 记录统计3 组患者在高血压、 低血压、 心动过缓等不良反应的发生情况。
1.4 统计方法
采用SPSS 23.0 统计学软件处理数据,计量资料以()表示,组间差异比较以t 检验;计数资料以频数及百分比(%)表示,组间差异比较以 χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 3 组患者不同时间 M A P 、H R 比较
S、 Y+S、 Y 3 组中,S 组 MAP、HR 在经鼻气管插管后升高,分别为(89.1±12.7)mmHg、(72.8±13.1)次/min;Y 组和 Y+S 组在 T1 时刻 HR 降低,分别为(54.8±6.6)次/min、(54.4±6.5) 次/min 变化显著, 气管插管成功后MAP、HR 水平波动较 S 组轻,与 S 组比较,Y 组和 Y+S组插管条件Ramsay 评分升高,差异有统计学意义(P<0.05)。 见表 1。
表1 3 组患者不同时间 MAP、HR 比较()
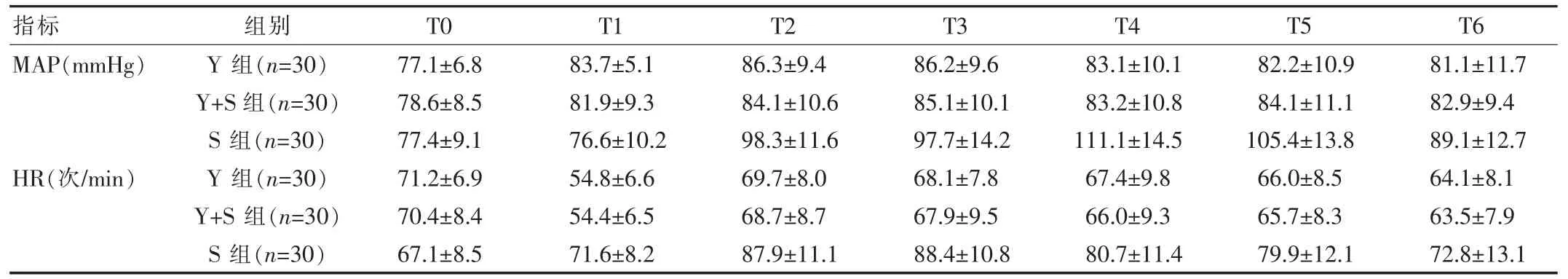
表1 3 组患者不同时间 MAP、HR 比较()
注:3 组各时间 MAP、HR 比较,P<0.05
指标 组别T0 MAP(mmHg)HR(次/min)Y 组(n=30)Y+S 组(n=30)S 组(n=30)Y 组(n=30)Y+S 组(n=30)S 组(n=30)77.1±6.8 78.6±8.5 77.4±9.1 71.2±6.9 70.4±8.4 67.1±8.5 T1T2T3 83.7±5.1 81.9±9.3 76.6±10.2 54.8±6.6 54.4±6.5 71.6±8.2 86.3±9.4 84.1±10.6 98.3±11.6 69.7±8.0 68.7±8.7 87.9±11.1 86.2±9.6 85.1±10.1 97.7±14.2 68.1±7.8 67.9±9.5 88.4±10.8 T4 83.1±10.1 83.2±10.8 111.1±14.5 67.4±9.8 66.0±9.3 80.7±11.4 T5 T6 82.2±10.9 84.1±11.1 105.4±13.8 66.0±8.5 65.7±8.3 79.9±12.1 81.1±11.7 82.9±9.4 89.1±12.7 64.1±8.1 63.5±7.9 72.8±13.1
2.2 3 组患者不同时间镇痛和镇静效果对比
S、 Y+S、 Y 3 组患者在术后不同时间段,处于静息状态、吞咽状态下, VAS 评分、Ramsay 镇静评分改变情况相较差异无统计学意义(P>0.05)。 见表 2。
表2 3 组患者镇痛和镇静效果比较[(),分]
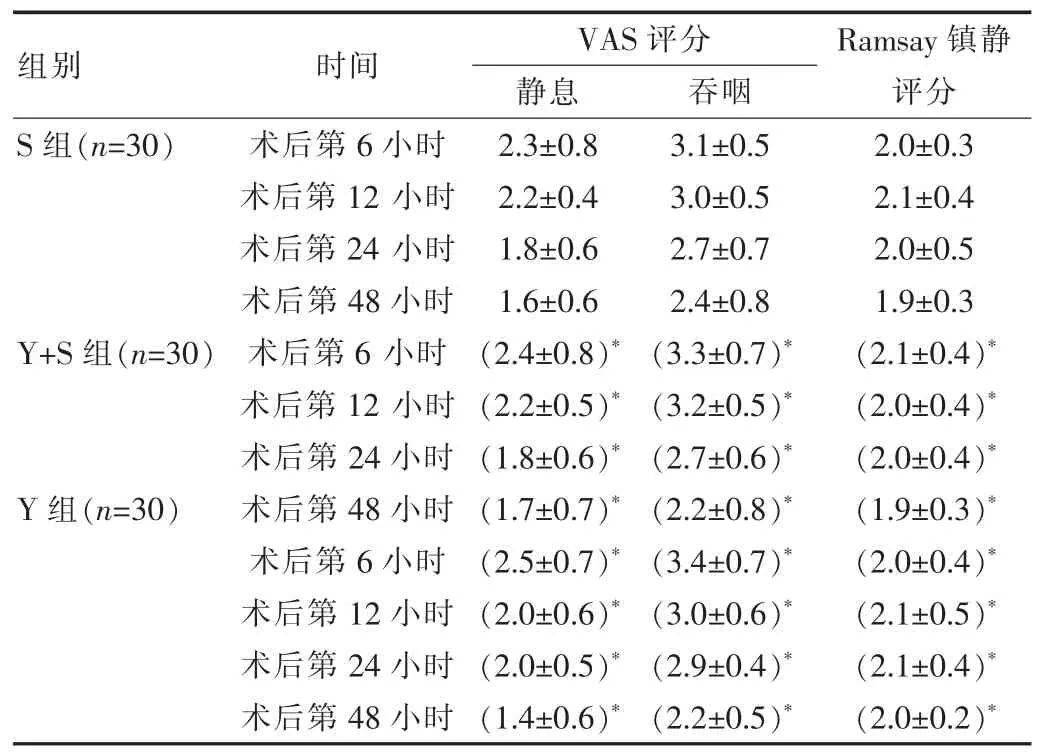
表2 3 组患者镇痛和镇静效果比较[(),分]
注: 与 S 组比较, *表示 P>0.05
组别 时间VAS 评分静息 吞咽Ramsay 镇静评分S 组(n=30)Y+S 组(n=30)Y 组(n=30)术后第6 小时术后第12 小时术后第24 小时术后第48 小时术后第6 小时术后第12 小时术后第24 小时术后第48 小时术后第6 小时术后第12 小时术后第24 小时术后第48 小时2.3±0.8 2.2±0.4 1.8±0.6 1.6±0.6(2.4±0.8)*(2.2±0.5)*(1.8±0.6)*(1.7±0.7)*(2.5±0.7)*(2.0±0.6)*(2.0±0.5)*(1.4±0.6)*3.1±0.5 3.0±0.5 2.7±0.7 2.4±0.8(3.3±0.7)*(3.2±0.5)*(2.7±0.6)*(2.2±0.8)*(3.4±0.7)*(3.0±0.6)*(2.9±0.4)*(2.2±0.5)*2.0±0.3 2.1±0.4 2.0±0.5 1.9±0.3(2.1±0.4)*(2.0±0.4)*(2.0±0.4)*(1.9±0.3)*(2.0±0.4)*(2.1±0.5)*(2.1±0.4)*(2.0±0.2)*
2.3 3 组术后48 h 内辅助镇痛药及镇痛泵使用情况
Y 组和Y+S 组在48 h 内使用地佐辛的总剂量减少、 静脉镇痛泵持续使用时间延长且有效按压次数减少 ,差异有统计学意义(P<0.05);Y+S 组与Y 组的术后48 h 内地佐辛使用总剂量、 持续静脉镇痛泵时长与有效按压次数差异无统计学意义(P>0.05), 见表 3。
表3 3 组患者术后 48 h 内辅助镇痛药及镇痛泵使用情况比较()
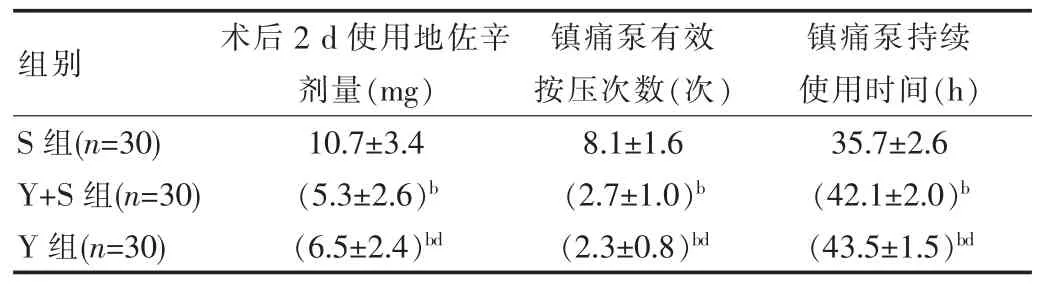
表3 3 组患者术后 48 h 内辅助镇痛药及镇痛泵使用情况比较()
注: 与 S 组比较,bP<0.05; 与 Y+S 组比较,dP>0.05
组别 术后2 d 使用地佐辛剂量(mg)镇痛泵有效按压次数(次)镇痛泵持续使用时间(h)S 组(n=30)Y+S 组(n=30)Y 组(n=30)10.7±3.4(5.3±2.6)b(6.5±2.4)bd 8.1±1.6(2.7±1.0)b(2.3±0.8)bd 35.7±2.6(42.1±2.0)b(43.5±1.5)bd
2.4 不良反应发生情况
Y 组在术后 48 h 内各发生1 例 高血压、 低血压、心动过缓不良情况, Y+S 组发生5 例心动过缓、 5 例高血压、 3 例低血压 , S 组共计发生各1 例低血压和心动过缓与3 例高血压不良情况, Y+S 组的心动过缓发生率较S 组和Y 组略高, 但差异无统计学意义 (P>0.05),Y+S 组的不良反应与S 组相比差异有统计学意义(χ2=5.079,P=0.024),Y+S 组的不良反应与 Y 组相比差异有统计学意义(χ2=8.523,P=0.004),均对 3 组患者不良反应对症处理,症状轻微处理后好转,见表4。
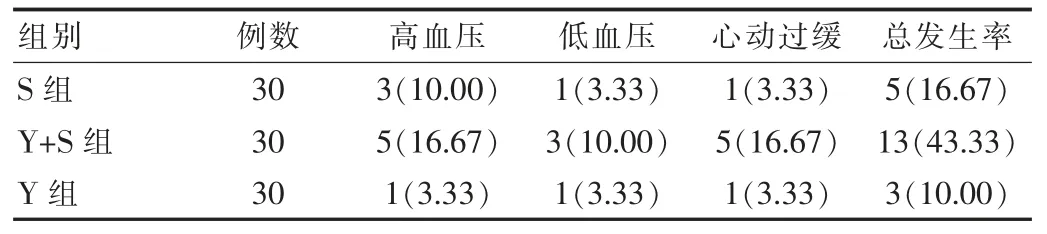
表4 3 组患者术后不良反应发生情况对比[n(%)]
3 讨论
悬雍垂腭咽成形术后疼痛,难以吞咽进食,创口感染以及咽部活动过度、咳嗽又会加重术后出血的发生。有效缓解疼痛能降低出血及感染的发生, 也是医师应思考的问题。相关回顾性研究发现OSA 严重影响了4%的中年男性和2%的中年女性的身体健康[8]。UPPP 是外科治疗OSA 的常用方法,具有安全和有效等特点[9]。 右美托咪定为选择性α2-肾上腺素能受体激动剂,具有剂量依赖性的镇静镇痛和催眠作用,可轻微抑制呼吸、抑制交感活性及应激反应和抗寒颤等药理性质[10-12]。 对气道困难的患者, 右美托咪定可作为术中唯一的静脉镇痛药物来使用[13]。 术后需要确保患者生命体征平稳,且恢复自主呼吸,肌松恢复良好,在舌体咽腔内没有严重水肿才能够拔管[10]。 提倡术后拔管期间需要运用快速且短效药物,能够构建保护性反射,且需要具备足够通气驱动力及心血管稳定性[14]。
临床有研究结果表示, 在全麻期及诱导后静脉泵注0.4~0.5 μg/kg 右美托咪定,持续至术束,可以对OSAHS 患者的术后异常躁动情况有效预防, 并始终维持患者在苏醒状态下保持机体稳定血流动力学,镇痛、镇静效果较好[15-16]。 右美托咪定在临床应用中,建议静脉泵注,经临床研究结果表示,右美托咪定静脉泵注,可以对患者在苏醒时期发生躁动反应有效抑制, 并充分提高患者的机体苏醒质量,MAP 在经鼻气管插管后升高,分别为(86.9±13.4)mmHg、(73.6±15.2)次/min;右美托咪定组持续泵入组和右美托咪定首次负荷剂量组在 T1 时刻 HR 降低, 分别为 (55.3±6.1)、(53.9±6.7)次/min[17-18],与该研究结果相符。 该研究结果表明S 组 MAP、HR 在经鼻气管插管后升高,Y、Y+S、S 3 组的 MAP 分别为 (83.7±5.1)mmHg、(81.9±9.3)、(76.6±10.2)mmHg(P<0.05);Y 组和 Y+S 组在 T1 时刻 HR 降低,气管插管成功后 MAP、HR 水平波动较 S 组轻(P<0.05)。分析其原因可能在于,Y+S 组在患者入股神经附近注入右美托咪定, 不仅可以使药物反应结合机体股神经外膜达到局麻效果, 也可以被患者机体缓慢吸收进入血液充分发挥全身作用,Y 组右美托咪定药物则需静脉自控镇痛泵注才能够更好的作用于全身。
综上所述, 悬雍垂腭咽成形术患者右美托咪定用药治疗中,全麻诱导前给予右美托咪定1.0 μg/kg,10 min泵入完毕,之后以 0.1μg/(kg·h)持续泵入,手术结束前30 min 停药更加有优势,拔管平稳,苏醒质量高。

