间隔期肺癌一例
包玲珊 叶环 吴海 余颖聪
患者,男,70岁,因“咳嗽、咯血伴胸痛4天”于2019年8月30日入院。患者于4天前无明显诱因出现咳嗽、咳痰,咳嗽为阵发性呛咳、不剧烈,痰中带血,偶有血块,最多1天咯十余口。1天前于外院急诊行肺部平扫+增强CT检查示:右肺门占位,大小约61 mm×49 mm(见图1),考虑肺癌伴远端阻塞性肺炎;右侧少量胸腔积液;右肺中叶结节。腹部超声检查示:肝脏内探及多枚不均回声灶,较大一枚位于右肝,大小约39 mm×32 mm。遂以“右肺占位”收住入院。既往史:2018年10月9日于我院体检行肺部CT平扫示:两肺纹理清晰,未见渗出或占位性病变,未见明显异常(图2)。肿瘤标志物检查结果:癌胚抗原(CEA)3.6 ng/ml,甲胎蛋白(AFP)1.5 ng/ml。既往身体健康,否认高血压、糖尿病等病史,否认肝炎、结核等传染病病史。个人史:有饮酒习惯;有吸烟习惯30余年,每天20支,未戒。入院后实验室检查结果:CEA 37.9 ng/ml(0~5.0 ng/ml,括号内为正常参考值范围,以下相同),糖类抗原(CA)125 181.8 U/ml(0~35.0 U/ml),CA199 601.2 U/ml(0~40.0 U/ml)。2019年9月2日行支气管镜检查,右上叶开口结节状突起穿刺病理检查结果:黏膜下异型细胞巢伴挤压明显,免疫组化结果提示低分化神经内分泌癌。CK(pan)(+),P40(-),Ki-67(80%+),TTF-1(+),CgA(+),Syn(+),CD56(+),CD45(-),CK7(+),CK5/6(-)。2019年9月3日正电子发射断层显像-X线计算机体层成像(PET-CT)检查结果提示:右肺门及右纵隔处软组织密度肿块,氟代脱氧葡萄糖(FDG)代谢增高,考虑恶性病变,伴肝脏(图3)、胰腺、肾脏、骨多发转移。2019年9月5日行右锁骨上淋巴结穿刺,病理检查结果提示低分化神经内分泌癌(倾向小细胞癌)浸润或转移,结合病史符合肺来源,CK(pan)(+),P40(-),Ki-67(+,80%),TTF-1(+),CgA(+),Syn(+),CD56(+),CD45(-)。结合症状及各种辅助检查结果诊断考虑:1.肺癌[右肺,神经内分泌癌(倾向小细胞)伴肝脏、胰腺、肾脏、骨多发转移,广泛期];2.阻塞性肺炎。治疗经过:给予对症支持治疗,排除禁忌后分别于2019年9月8日、10月26日、12月13日予以依托泊苷+顺铂方案化疗3次。2020年3月发现颅内转移后行全脑放疗。2020年6月17日患者再次因“气急伴胸痛10余天”入院,肺动脉血管造影检查结果:右肺门肺癌治疗后改变,包绕右侧肺动脉主干及分支致管腔明显狭窄,右上肺动脉局部闭塞,伴右侧胸膜及胸椎、两侧肋骨多发转移,两侧胸腔积液,纵隔及右肺门多发淋巴结增大;右肺支气管扩张伴感染。遂于急诊行肺动脉支架植入术,术后予抗凝、补液化痰等对症治疗,患者生命体征平稳,稍有胸闷气急,于2020年6月23日出院,随访得知患者出院4天后死亡。

图1 患者2019年8月29日肺部CT平扫结果(A:纵隔窗;B:肺窗)
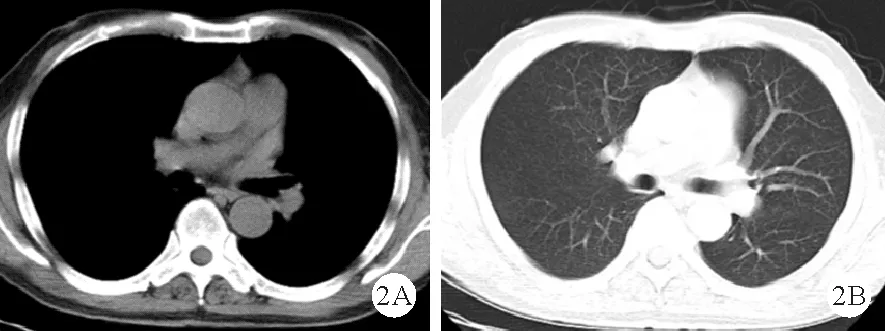
图2 患者2018年10月9日肺部CT平扫结果(A:纵隔窗;B:肺窗)
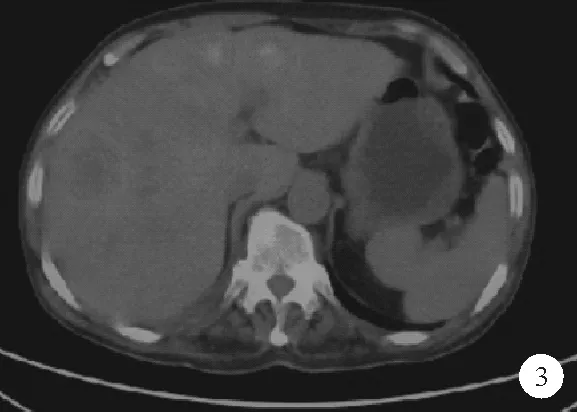
图3 患者2019年9月3日PET-CT检查结果
讨 论
肺癌是常见的恶性肿瘤之一,其发病率呈不断上升趋势,每年导致全球180万人死亡,占全球恶性肿瘤死亡人数的1/5[1]。小细胞肺癌(SCLC)是一种神经内分泌肿瘤,约占所有肺癌的15%[2]。作为肺癌中最具侵略性的亚型,其特征是快速生长和早期转移,转移范围通常涉及肝脏、肾上腺、骨骼和大脑[3]。尽管SCLC具有很高的化学敏感性和放射敏感性,但几乎所有患者均在两年内复发,且预后极差[4-6]。在过去20多年中,接受标准化疗的转移性SCLC患者中位总生存期(MOS)一直保持在9~11个月,5年生存率<7%[7]。目前,开展早癌筛查是延长肺癌生存期、降低死亡率的有效方法。胸部X线检查、CT、肿瘤标记物等均是筛查早期肺癌的常用手段。胸部X线检查由于价格低廉,普及范围广,是我国进行肺癌筛查的最主要手段。研究表明,低剂量螺旋CT对早期肺癌的检出率是常规胸部X线检查的6倍[8]。因此,针对高危人群(55~77岁;有吸烟史,每年30包及以上;有吸烟史,但戒烟时间<15年),美国国立综合癌症网络(NCCN)指南推荐每年行低剂量CT筛查[9]。
间隔期肺癌是指在阴性胸部X线检查或CT筛查后1年内诊断的肺癌[10]。一项针对44例上一年度CT筛查阴性、在下一年度筛查之前确诊的间隔期肺癌研究中[11],研究者回顾影像学检查后发现其中40例(91%)的影像学资料满足筛查试验阳性的标准,这些由于影像科医师漏诊引起的间隔期肺癌又称为潜在的间隔期肺癌。排除阅片错误等人为因素,剩下的则是真正的间隔期肺癌。真正的间隔期肺癌一般较罕见,在国外的一项前瞻性研究中,真正的间隔期肺癌胸部X线检查筛查与确诊肺癌的平均间期为(246±79)天,具有强大的生长和转移潜力,其病理类型多为SCLC,且分期晚(Ⅲ~Ⅳ期),较少位于右上叶[12]。
此外,真正的间隔期肺癌与吸烟有明显的联系,这可能是因为持续吸烟会促进肺癌亚型(如SCLC)的发展,这些亚型生长得更快且具有较强的侵袭性。总的来说,发生间隔期肺癌的原因可以总结为以下3方面:(1)医生经验水平不足,对影像特征不熟悉所造成的漏诊;(2)CXR、CT筛查难以检测出较小的结节,检出率不够高;(3)肿瘤的生长速度太快,在间隔期内快速发展为晚期肺癌。
本文报道了一例健康体检后11个月确诊为肺癌的间隔期肺癌患者,通过分析有以下体会:首先,个性化的体检筛查方案对于提高肺癌诊断的特异性、减少过度诊断具有重要意义;其次,低剂量胸部CT检查应该成为高危人群肺癌筛查的一种标准措施。在筛查过程中,本病例提示:间隔期肺癌应当引起体检科医师的重视,尤其是对于放射科医师,掌握一些易漏诊的常见征象对于降低体检的假阴性率、减少患者不必要的放射线暴露是非常必要的。未来,“人工智能+医学影像”的结合模式可能为肺癌的早期筛查带来变革性的发展。此外,寻找灵敏度更高的血清学生物标志物仍是未来的研究方向,更为有效的多种方式联合筛查策略还需要更大样本的队列研究。

