针刺配合热敏灸对多囊卵巢综合征不孕症患者卵巢多囊样改变、内分泌指标的影响
宋洪堰,周星,刘欢,苏涛
(1.北京中医药大学第四临床医学院,枣庄 277000;2.山东中医药大学,济南 250000)
多囊卵巢综合征是一种具有表现复杂性、临床高发性和结局终生性的妇科内分泌代谢紊乱疾病[1]。临床常以高雄激素状态、卵巢多囊样改变和排卵障碍为主要特征,是育龄期女性不孕症的重要原因之一[2-3]。当前多囊卵巢综合征的临床治疗以手术治疗和中西医药物治疗为主,但临床疗效均欠佳[4]。随着中医对多囊卵巢综合征认知的深入,尤其是对热敏灸研究的深入,给多囊卵巢综合征不孕女性带来了福音。热敏灸是运用点燃的艾绒的热效应施灸于热敏态穴位,激发穴位透热、扩热、传热、局部不热远部热等作用,从而使艾灸热效应向组织深处或病情累及穴位传递,是提升艾灸临床疗效的一种新型治疗方法[5]。临床研究显示,热敏灸作为针灸治疗多囊卵巢综合征的辅助疗法,可在一定程度上缩短治疗时间,在改善中医证候、提升生活质量、提升妊娠率等方面具有显著的临床效果。本研究以临床收集到120例多囊卵巢综合征不孕症患者为研究对象,观察针刺配合热敏灸对(痰湿内阻型)多囊卵巢综合征不孕症患者卵巢多囊样改变,内分泌指标的影响。
1 临床资料
1.1 一般资料
选择2017年1月至2019年4月在北京中医药大学第四临床医学院针灸科及妇科就诊和通过招募的共120例多囊卵巢综合征不孕症患者。以入选先后顺序编号,采用随机数字表法分为观察组和对照组,每组60例。观察组年龄 20~40岁[平均(30±5)岁],不孕年限 3~5年[平均(3.71±0.4)年];对照组年龄 20~40岁[平均(30±4)岁],不孕年限 3~5年[平均(3.75±0.37)年]。两组一般资料比较差异无统计学意义(P>0.05)。
1.2 诊断标准
1.2.1 西医诊断标准
参照 2003年欧洲人类生殖协会和美国生殖医学协会制定的鹿特丹标准。稀发排卵或无排卵;临床和(或)生化的高雄激素血症;卵巢的多囊改变,单个或双卵巢直径2~9 mm的卵泡≥12个,和(或)卵巢体积>10 mL。
1.2.2 中医诊断标准
符合《中医妇科学》[6]不孕症诊断标准和痰湿内阻证诊断标准。凡婚后有正常性生活或同居一年未避孕而未受孕者,称为不孕症。痰湿内阻证标准为婚久不孕,多自青春期始即形体肥胖,月经常推后、稀发,甚则停闭不行;带下量多,色白质黏无臭;头晕心悸,胸闷泛恶,面目虚浮或㿠白;舌淡胖,苔白腻,脉滑。
1.3 纳入标准
①年龄20~40岁的育龄妇女;②符合多囊卵巢综合征的诊断标准;③近3个月无任何手术史,未服用激素类药物;④排除其他因素所导致的月经不调;⑤采取的治疗方案患者知情并同意参加研究。
1.4 排除标准
①其他与PCOS临床表现相似的疾病,如肾上腺内分泌疾病、甲状腺内分泌疾病、高泌乳素血症等;②对艾灸过敏者。
2 治疗方法
2.1 对照组
给予针刺配合温和灸治疗。采用0.30 mm×40 mm“华佗牌”无菌针灸针针刺,主穴取三阴交、关元、子宫,配穴取中脘、足三里穴位,直刺进针并行平补平泻手法,留针30 min。选取关元、子宫穴进行温和灸,以灸至皮肤潮红为佳,持续时间约15 min。
2.2 观察组
给予针刺配合热敏灸治疗。针刺治疗同对照组。热敏灸治疗为在关元、子宫穴附近寻找热敏点,医者手持艾条(选用江西省中医院特制精艾绒艾条,规格22 mm×160 mm),距腧穴皮肤2~3 cm,首先回旋灸30 s,然后雀啄灸30 s,循经往返灸30 s,然后再温和灸发动感传、开通经络,寻找到热敏点后,继续施行热敏灸直至热敏灸感消失。
两组均于月经干净后第2天至第3天开始治疗,每日治疗1次(月经期停止治疗),连续治疗6 d,休息1 d,1个月为1个疗程,共治疗3个疗程。
3 治疗效果
3.1 观察指标
观察并记录治疗前后月经来潮、卵巢多囊样改变情况(卵巢多囊改变及排卵监测,于月经第 11天至第15天妇科彩超监测),性激素六项(于月经来潮第2天至第 4天晨起空腹采集患者的静脉血)中黄体生成素(LH)、卵泡刺激素(FSH)及LH/FSH数值变化。
3.2 疗效标准
参考《中医病证诊断疗效标准》及《孕产超声诊断学》中相关标准制定。
临床痊愈:经治疗后,受孕或者连续3个规律的月经周期,监测到优势卵泡并自发排卵。
显效:经过治疗后,月经规律来潮2次可监测到优势卵泡,偶排卵可受孕。
有效:经过治疗后,患者可月经来潮,无排卵,未受孕。
无效:治疗后,患者临床症状及实验室指标无明显改善。
3.3 统计学方法
采用SPSS25.0软件包进行统计分析。符合正态分布的计量资料采用均数±标准差表示,比较采用 t检验。计数资料比较采用卡方检验。检验水准为α=0.05。
3.4 治疗结果
3.4.1 两组卵巢多囊样改变情况比较
观察组有优势卵泡数和受孕数百分率优于对照组(P<0.05)。详见表1。两组治疗前左、右卵巢体积比较,差异无统计学意义(P>0.05);两组治疗后左、右卵巢体积均降低(P<0.05),观察组低于对照组(P<0.05)。详见表2。
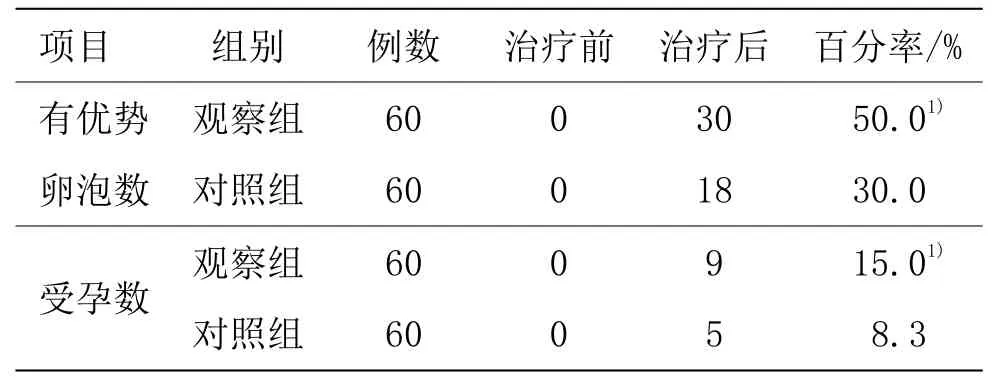
表1 两组有优势卵泡数及受孕数比较 (例)
表2 两组治疗前后卵巢体积比较 (±s, mL)
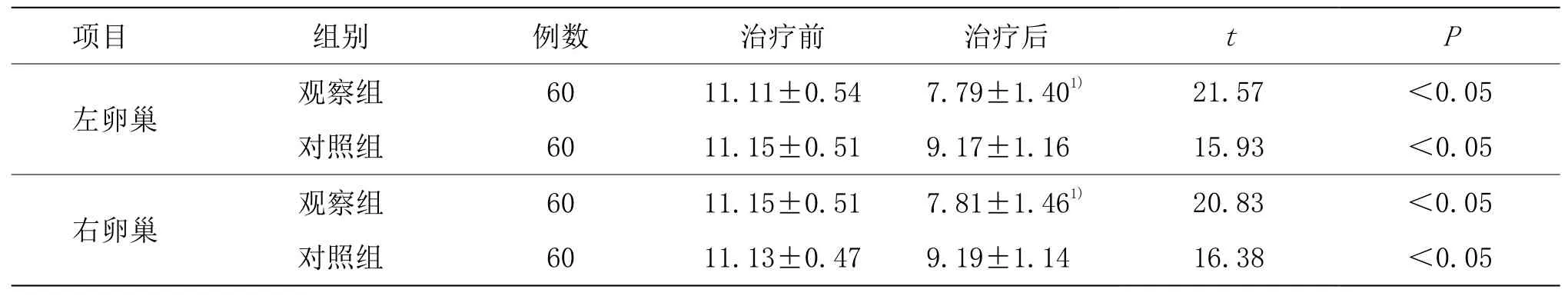
表2 两组治疗前后卵巢体积比较 (±s, mL)
注:与对照组比较1)P<0.05
项目 组别 例数 治疗前 治疗后 t P左卵巢 观察组 60 11.11±0.54 7.79±1.401) 21.57 <0.05对照组 60 11.15±0.51 9.17±1.16 15.93 <0.05右卵巢 观察组 60 11.15±0.51 7.81±1.461) 20.83 <0.05对照组 60 11.13±0.47 9.19±1.14 16.38 <0.05
3.4.2 两组治疗前后内分泌指标比较
两组治疗前血清LH、FSH水平及LH/FSH<2百分比比较,差异无统计学意义(P>0.05)。与治疗前比较,两组治疗后的血清LH、FSH水平均显著下降(P<0.05),且观察组低于对照组(P<0.05)。与对照组比较,观察组治疗后的LH/FSH<2的百分比增高(P<0.05)。详见表3和表4。
表3 两组治疗前后血清LH、FSH水平比较 (±s, mIU/mL)
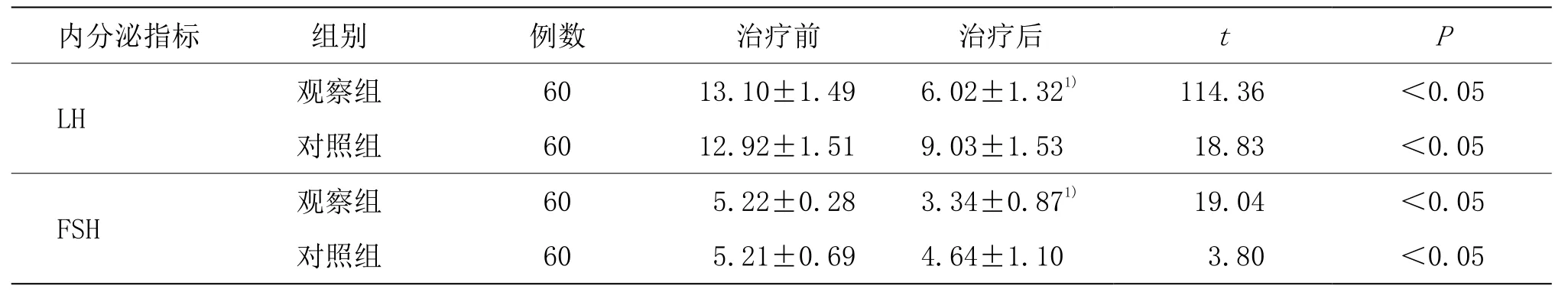
表3 两组治疗前后血清LH、FSH水平比较 (±s, mIU/mL)
注:与对照组比较1)P<0.05
内分泌指标 组别 例数 治疗前 治疗后 t P LH 观察组 60 13.10±1.49 6.02±1.321) 114.36 <0.05对照组 60 12.92±1.51 9.03±1.53 18.83 <0.05 FSH 观察组 60 5.22±0.28 3.34±0.871) 19.04 <0.05对照组 60 5.21±0.69 4.64±1.10 3.80 <0.05
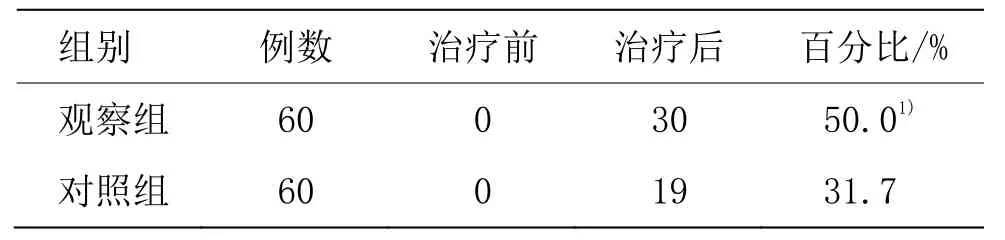
表4 两组LH/FSH<2百分比比较 (例)
3.4.3 两组临床疗效比较
观察组总有效率(78.3%)明显优于对照组(63.4%)(P<0.05)。详见表5。

表5 两组临床疗效比较 [例(%)]
4 讨论
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是育龄妇女常见的生殖内分泌紊乱及代谢失调综合征[7]。1935年由Stein和Leventhal首次报告[8]。西医对多囊卵巢综合征的治疗以药物的保守治疗和手术治疗为主。药物保守治疗多以促排卵类药物、二甲双胍、达英35等,同时给予生活、饮食结构的调整指导,强调体育锻炼的重要性。西医治疗方案利弊明显,如西药治疗多囊卵巢综合征虽然见效快,但治疗远期疗效欠佳,且长期服用极易导致卵巢过度刺激综合征等并发症的发生[9]。手术治疗可能造成卵巢寿命减低(卵巢的破坏以及储备卵泡的消耗两方面)[10]。在手术治疗过程中,一旦对患者的手术治疗强度比较大,则会对于患者卵巢组织造成较大的破坏,而对于患者的手术治疗强度较小,则会造成患者的多囊卵巢综合征合并不孕症治疗效果不突出[11]。但值得欣慰的是,近年来中医在多囊卵巢综合征治疗中取得了长足进步,尤其是热敏灸具有远期疗效较佳等优点[12-14]。虽然近代关于热敏灸的研究起步较晚,有临床资料查询的文献最早见于2006年陈日新的研究中[15],但随着近年来热敏灸理论研究的深入,现已形成了较为系统的热敏灸基础理论,热敏灸主要以“刺之要,气至而有效”为基本原理,通过点燃艾条产生的热量,作用于敏化的穴位上,从而激发热敏穴位透热、扩热、传热及经气传导等作用[16-18],在妇科疾病治疗中具有“小刺激大反应”等优势与特色,可达到温通胞宫经络的作用[19]。利用热敏灸温通胞宫经络,可促进血液循环,改善免疫功能,同时提高血清E2水平,降低血清皮质酮水平,加快子宫内膜生长,诱发排卵的作用[20-21]。本研究观察组总有效率明显优于对照组,提示与针刺配合温和灸比较,针刺配合热敏灸治疗多囊卵巢综合征不孕症的疗效更确切。
卵巢多囊样改变一直就是多囊卵巢综合征临床诊断中的关键性指标,而卵巢多囊样改变通常表现为卵泡数量增多和卵巢体积的异常改变[22-24],故卵巢体积、卵泡数目是卵巢多囊样改变的临床观察项目。本研究显示两组治疗后左、右卵巢体积均降低,观察组低于对照组,并且观察组有优势卵泡数和受孕数百分率优于对照组,提示与针刺配合温和灸比较,针刺配合热敏灸可改善多囊卵巢综合征不孕症患者卵巢多囊样的异常情况。多囊卵巢综合征不孕症的确切病因尚未完全明确,但以内分泌紊乱为其发病的基础,本研究显示,两组治疗后的血清LH、FSH水平均显著下降,且观察组低于对照组,针刺配合热敏灸可改善多囊卵巢综合征不孕症患者内分泌的异常情况。
多囊卵巢综合征的临床表现异质性强,证候复杂,通过提取其证候要素,敲定证候靶点,提出“痰壅胞宫”是PCOS的中医病机[18],热敏灸契合痰湿内阻型多囊卵巢综合征不孕症的中医治疗原理。通过上述研究显示针刺配合热敏灸治疗(痰湿内阻型)多囊卵巢综合征不孕症的疗效确切,可显著改善患者卵巢多囊样情况及内分泌指标,故针刺配合热敏灸治疗方案可为多囊卵巢综合征不孕症带来福音,具有一定的应用前景。

