中医内外结合治疗小儿感染后咳嗽的临床研究❋
熊 霖,万 飞△,刘 勇,黄 萌,林海凤,赵斯静
(1.重庆医药高等专科学校中医学院,重庆 401331;2.重庆市中医院肿瘤科,重庆 400022)
感染后咳嗽(post-infection cough,PIC)是继发于病毒、细菌、支原体等病原体感染后引起的咳嗽,以刺激性干咳为主,但已无流涕、打喷嚏等呼吸道感染急性期症状,可持续4~8周[1]。国外有文献表明,因儿童呼吸、神经及免疫系统发育不成熟,感染后咳嗽成为婴幼儿慢性咳嗽的主要原因[2]。据报道,在重庆地区感染后咳嗽为儿童慢性咳嗽的首要病因[3]。目前对于PIC的治疗,西医尚缺乏特效药物[4]。本研究运用中医药内外合治的方法,观察疏风宣肺法联合穴位贴敷对PIC患儿的疗效及安全性,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年9月至2019年7月在重庆医药高等专科学校附属陈家桥医院中医儿科门诊就诊的风邪伏肺型感染后咳嗽患儿90例,年龄3~7岁,病程 4~8周,将其随机分成对照组和观察组各45例。对照组中男23例,女22例,平均年龄(5.25±1.31)岁,平均病程(5.12±1.23)周。观察组中男22例,女23例,平均年龄(5.54±1.50)岁,平均病程(5.46±0.92)周。2组患儿的性别、年龄、病程等一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究已通过重庆医药高等专科学校附属陈家桥医院医学伦理委员会审查。
1.2 诊断标准
1.2.1 西医诊断标准 参照《中国儿童慢性咳嗽诊断与治疗指南(2013年修订)》[1]制定标准:近期有明确的呼吸道感染史;临床表现为刺激性咳嗽,无痰或伴有少量痰液;咳嗽持续大于4周,如果咳嗽时间超过8周应考虑其他诊断;胸部X线检查无明显异常,或仅表现为肺纹理增多;肺通气功能无明显异常,或仅表现为一过性气道高反应;排除其他原因引起的慢性咳嗽。
1.2.2 中医诊断标准 根据《咳嗽的诊断与治疗指南(2015)》[5]中相关标准制定。风邪伏肺证:阵发性咳嗽,无痰或少痰,不伴有畏寒发热等情况,接触冷空气易诱发,舌淡红,苔薄白。
1.3 纳入标准
满足以上西医、中医诊断标准;处于3~7岁之间的儿童,男女不限;体温在37.4 ℃以下;病人均签署知情同意书。
1.4 排除标准
年龄小于3岁大于7岁者;体温≥37.4 ℃者;血常规白细胞升高、胸片异常者;有肺部感染证据如痰培养有细菌者;穴位贴敷局部皮肤有过敏、溃疡、破损、水肿者;合并心血管系统、消化系统、肝肾及造血系统严重原发疾病者;同期正在使用其他中药内服或外治,影响该疗效判断者;患儿家长拒绝签署知情同意书者。
1.5 脱落标准
入组后依从性差且不配合治疗者;治疗过程中未做任何记录者;超过3次不能与患儿亲属取得联系者。
1.6 治疗方法
1.6.1 观察组 给予中药内服加穴位贴敷治疗,以三拗汤(《太平惠民和剂局方》)合止嗽散(《医学心悟》)加减。药物组成:麻黄3 g,苦杏仁6 g,紫菀8 g,百部8 g,紫苏叶8 g,蝉蜕6 g,黄芩8 g,紫苏子8 g,甘草3 g,使用华润三九医药股份有限公司生产的中药配方颗粒,每日1剂,开水冲分早、中、晚3次温服,连续服药10 d,并把以上中药颗粒调成糊状,再用防渗药膏底布做成敷贴块,分别贴在天突、膻中、大椎、肺俞穴上,每日1次,每次敷贴时间6~8 h,3 d为1个疗程,必要时重复1个疗程。
1.6.2 对照组 参照《中国儿童慢性咳嗽诊断与治疗指南(2013 年修订)》[6]标准治疗,服用孟鲁司特钠咀嚼片,3~5岁每晚1次,每次4 mg;6~7岁每晚1次,每次5 mg,连续服用10 d。
1.7 观察指标
1.7.1 咳嗽症状评分 表1示,患儿带养者每日分别在日间和夜间记录患儿咳嗽的情况,均按轻重程度分4个等级,得分依次为0~3分。

表1 咳嗽症状评分比较
1.7.2 咳嗽视觉模拟评分(visual analogue scale,VAS) 由患儿或其带养者于标尺上记录相应咳嗽等级,不咳嗽标记为0分,随着分值增加,咳嗽程度逐渐加重,10分为咳嗽最严重的程度。
1.7.3 中医证候评分 根据《中药新药临床研究指导原则(试行)》[7]对日间咳嗽、夜间咳嗽、痰黏稠、咯痰不畅、咽痒等临床表现进行分级评分,无、轻、中、重分别记为0分、2分、4分和6分,治疗前、治疗后均进行评价。
1.7.4 临床疗效评价 参照《中药新药临床研究指导原则(试行)》[7]制定。痊愈:临床症状及体征消失或者基本消失,中医证候评分减少≥95 %;显效:临床症状及体征明显改善,评分减少<95 %,≥70 %;有效:临床症状及体征均有好转,评分减少<70%≥30% ;无效:临床症状及体征均无明显改善甚至加重,评分减少<30%。计算公式为:治疗前积分-治疗后积分/治疗前积分×100%。
1.7.5 安全性评价 对该治疗过程中出现的全部不良反应进行记录,检测治疗前后患儿的血常规及肝、肾功,同时研究与药物之间的关联。
1.7.6 复发情况 2组均在治疗结束后随访1个月,并统计2组咳嗽复发次数。
1.8 统计学方法

2 结果
2.1 研究完成情况
对照组脱落3例,完成 42 例;观察组脱落2例,完成43例。
2.2 2组患儿治疗前后咳嗽程度比较
表2示,治疗前2组在日间、夜间咳嗽以及VAS评分组间比较差异无统计学意义(P>0.05);治疗后与治疗前比较,2组患儿上述评分均明显下降(P<0.01);治疗后观察组评分均低于对照组(P<0.01)。
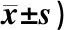
表2 2组患儿治疗前后咳嗽程度比较(分,
2.3 2组患儿咳嗽缓解及消失情况比较
表3示,经治疗观察组患儿平均咳嗽缓解时间低于对照组(P<0.01),而咳嗽消失率高于对照组(P<0.05)。

表3 2组患儿咳嗽缓解及消失情况比较
2.4 2组患儿治疗前后中医证候评分比较
表4示,治疗前2组患儿中医证候评分比较差异无统计学意义(P>0.05)。治疗后2组患儿中医证候评分较治疗前均明显降低(P<0.01),观察组中医证候评分显著低于对照组(P<0.01)。

表4 2组患儿治疗前后中医证候评分比较(分,M±Q)
2.5 2组患儿临床疗效比较
表5示,观察组患儿治疗总有效率高于对照组 (P<0.05)。

表5 2组患儿临床疗效比较[例(%)]
2.6 安全性评价
治疗期间,2组患儿均无严重不良反应。对照组出现3例轻度胃肠道不适,判断可能与口服孟鲁司特钠咀嚼片有关,未停药,观察组未出现不良反应。2组患儿治疗前后血常规及肝肾功检查均在正常范围。
2.7 患儿复发情况比较
2组患儿在治疗10 d后均随访1个月,其中观察组有2例复发,复发率4.65%(2/43);对照组有11例复发,复发率26.19%(11/42)。2组患儿复发率比较差异有统计学意义(P<0.01)。
3 讨论
目前西医治疗PIC主要为对症治疗,针对症状严重者,《中国儿童慢性咳嗽诊断与治疗指南(2013年修订)》[1]建议可使用白三烯受体拮抗剂,如孟鲁司特或吸入糖皮质激素等治疗,但用药时间较长,而PIC为自限性疾病,长时间使用药物的意义有待进一步评估,且应重视药物毒副作用对儿童造成的影响[8]。
该病属于中医学“风咳”“久咳”等范畴。感染后咳嗽起于外感之后,风为百病之长、六淫之首,故《诸病源候论·咳嗽》中述:“风咳,欲语因咳,言不得竟是也”[9],指出此病症与风邪等致病因素密切相关[10]。现有研究表明,感染后咳嗽的证候特点,一是表邪未尽,风邪伏肺,咳嗽不止;二是余邪留恋,耗伤正气,迁延不愈[11]。中医辨证治疗感染后咳嗽多以解表祛邪或扶正祛邪立法。
风邪伏肺证感染后咳嗽病机多为风邪伏于肺窍,肺失宣降而致。由于小儿肺常不足,腠理不密,肌肤疏松,易被以风邪为首的六淫邪气侵袭,风邪未尽,伏于肺窍,肺失宣肃,发为咳嗽。因此在治疗时以疏风宣肺、化痰止咳为基本治法。方选三拗汤(《太平惠民和剂局方》)合止嗽散(《医学心悟》)加减。药物组成:麻黄3 g,苦杏仁6 g,紫菀8 g,百部8 g,紫苏叶8 g,蝉蜕6 g,黄芩8 g,紫苏子8 g,甘草3 g。方中麻黄辛温主入肺,宣肺开闭,发表散邪;苦杏仁降利肺气而平喘咳,与麻黄相配一宣一降,宣降相因;紫菀、百部味苦入肺,温而不热,润而不寒,止咳化痰;紫苏叶辛温不燥,轻清外散,宣肺发表;蝉蜕祛风止痒;紫苏子降气平喘、祛痰止咳。由于小儿为纯阳之体,感邪后易从阳化热,故用黄芩清热解毒,诸药合用共奏疏风宣肺、化痰止咳之效。
根据清代医家吴师机在《理瀹骈文》中言:“外治之理即内治之理,外治之药即内治之药,所异者法耳”[12],加之小儿肌肤柔嫩、脏气清灵,药物有效成分较之成人更容易透过皮肤吸收利用而发挥作用,特别适合敷贴疗法,因此可以把上述中药配方颗粒制成穴位贴敷块贴在相应穴位上,内外合治,多途径给药,充分发挥中医药优势,以提高临床疗效。
本研究表明,治疗后观察组咳嗽症状评分、VAS评分、中医证候评分、咳嗽平均缓解时间均明显低于对照组,而咳嗽消失率、治疗总有效率则高于对照组,说明中药内服联合穴位贴敷治疗能更好地减轻患儿咳嗽程度,缩短患儿病程,提高咳嗽治愈率,提升临床疗效。整个治疗过程中,观察组未发现不良反应。随访1个月,观察组复发率明显低于对照组,提示中药内服联合穴位贴敷治疗不但安全性高,且能有效降低感染后咳嗽患儿的复发率。
综上所述,疏风宣肺中药内服联合穴位贴敷治疗小儿感染后咳嗽风邪伏肺证能够减轻患儿日间、夜间咳嗽程度,缩短病程,提高治愈率,提升临床疗效,且安全性高、复发率低,值得在临床上推广使用。

