宫颈胃型腺癌12例免疫组化结果探讨
尹晓娜 ,王文慧 ,陈豪 ,赵明
(1.杭州市妇产科医院,浙江 杭州 310008;2.浙江省人民医院,浙江 杭州 310014)
胃型腺癌是一种罕见的宫颈癌亚型,通常与人乳头状瘤病毒(HPV)感染无关,其组织学表现谱较宽,先前所谓的“宫颈微偏腺瘤”现在认为是高分化胃型腺癌的一种[1-2]。宫颈胃型腺癌预后差,在生物学行为上具有明显的侵袭性,加上其组织学诊断较困难,鉴别诊断谱系宽广,除了须与宫颈良性的粘液腺体增生和普通型HPV相关的宫颈腺癌相鉴别外,尚须与胃肠道及胰胆管浸润或转移的腺癌相鉴别[1-2]。免疫组化染色标志物已经证实可用于对宫颈胃型腺癌的诊断和鉴别诊断[2],但国内文献尚罕有报道。本文对12例宫颈胃型腺癌的免疫表型特征进行如下分析,旨在提高对本病的认识。
1 资料与方法
1.1 一般资料 收集2015年1月-2020年6月杭州市妇产科医院(4例)和浙江省人民医院(8例)诊断的12例宫颈胃型腺癌标本,根据2014年世界卫生组织女性生殖系统肿瘤分类的诊断标准[1]。12例年龄29-57岁,中位年龄41岁,临床上表现为阴道不规则出血9例,体检偶然发现3例。术前HPV分型均为阴性,薄层液基细胞学筛查2例不除外AIS(原位腺癌),其余均未见异常。阴道镜下检查表现为宫颈膨大3例,不规则结节或肿块9例。组织学上4例为高分化微偏性腺癌 (图1),5例为中分化胃型腺癌(图2),3例为低分化胃型腺癌,所有患者均无普通型HPV相关的宫颈腺癌以及鳞状上皮内病变。术后病理分期(FIGO分期)IB1期3例,IB2期2例,IIA1期3例,IIA2期3例,IVA期1例。
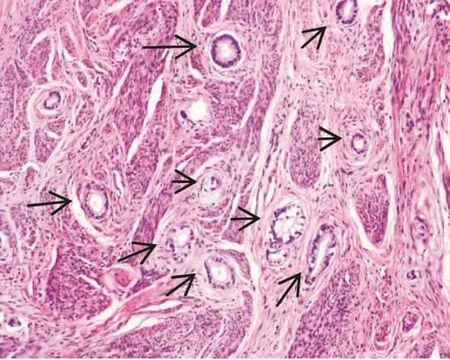
图1 高分化胃型腺癌,瘤细胞腺腔结构完整,异型性轻微,在肌层之间浸润性生长(箭头)。 (HE×100)
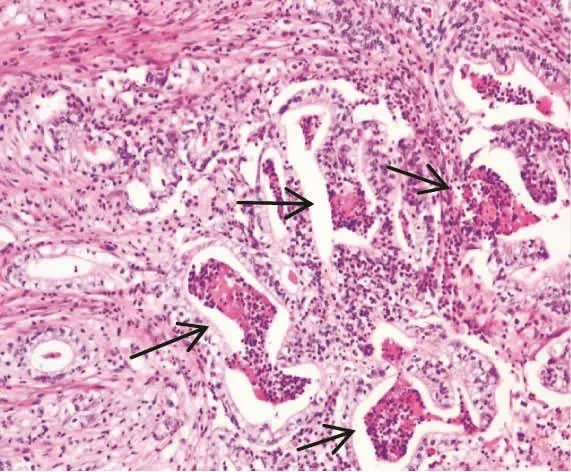
图2 中分化胃型腺癌,瘤细胞腺腔局部融合或呈筛状结构,可见腔内坏死(箭头)。 (HE×100)
1.2 方法 标本均经3.7%中性福尔马林液固定,常规脱水、石蜡包埋,3~4μm厚切片,苏木素伊红(HE)染色,显微镜下观察。免疫组织化学染色采用SP法,所用一抗、二抗及DAB染色剂均由上海基因科技有限公司提供。一抗包括细胞角蛋白(CK)7、CK20、CDX2、SATB2、PAX8, 肝细胞核内因子(HNF)1β、碳酸酐酶 IX(CAIX)、黏蛋白 6(MUC6)、P16、P53、ER、PR 等。 CK7和 CK20阳性定义为细胞膜染色或伴胞浆染色,PAX8、CDX2、SATB2、HNF1β、P53、ER、PR 阳性定义为细胞核染色,P16阳性定义为细胞核和细胞浆同时染色,MUC6和CAIX阳性定义为细胞膜染色。低倍镜下全面观察免疫组化染色切片,无肿瘤细胞染色定义为阴性,有肿瘤细胞染色者以阳性染色视野数/全部视野数估算染色比例,<50%肿瘤细胞染色定义为局灶阳性,>50%肿瘤细胞染色定义为弥漫阳性,其中P53突变型定义为80%以上肿瘤细胞核弥漫阳性或肿瘤细胞完全阴性而间质有阳性内对照(错义突变型),<80%肿瘤细胞核阳性定义为P53野生型。根据抗体说明书及实验室规范操作,用PBS缓冲液代替一抗作为对照,人扁桃体和阑尾组织作为阳性对照。
2 结果
12例均弥漫性表达 CK7(图 3),11例(92%)表达CAIX,其中7例为弥漫表达,4例为局灶表达(图 4);10 例(83%)表达 HNF1β,其中 7 例为弥漫表达,3 例为局灶表达(图 5);10 例(83%)表达MUC6,其中5例为弥漫表达,5例为局灶表达(图6);8 例(75%)表达 PAX8,其中 6 例为弥漫表达,2例为局灶表达(图 7);6例(50%)表达 CDX2,其中2例为弥漫表达,4例为局灶表达(图8);5例(42%)显示P53突变型,其中4例弥漫阳性,2例为错义突变型;4例(33%)表达 CK20,均为局灶表达;3例(25%)表达 P16,均为局灶表达;2 例(17%)表达ER,均为局灶表达,各1例(8%)局灶表达PR和SATB2。
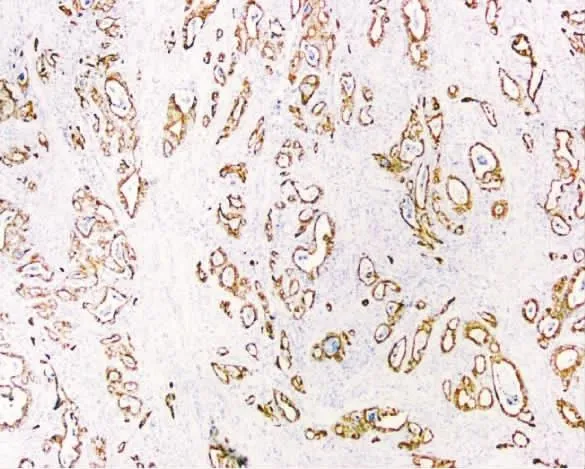
图3 瘤细胞弥漫膜/浆表达CK7(SP×40)

图4 瘤细胞弥漫膜表达CAIX(SP×100)
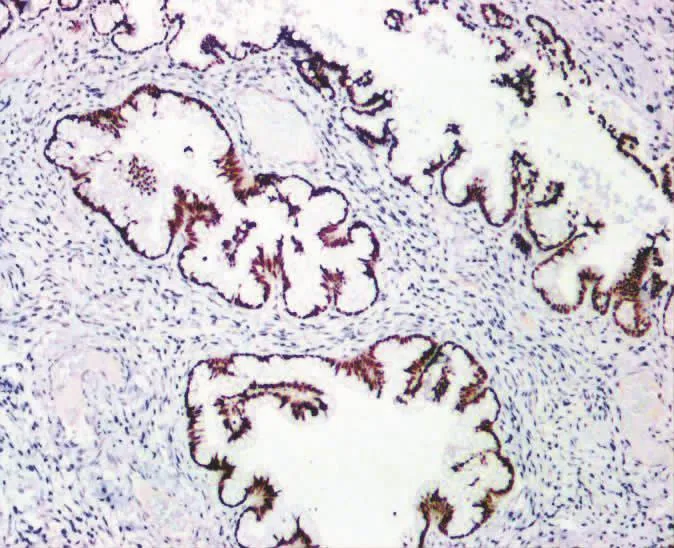
图5 瘤细胞弥漫核表达HNF1β(SP×200)

图6 瘤细胞弥漫膜表达MUC6(SP×100)
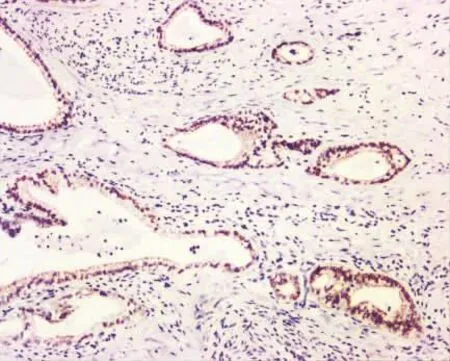
图7 瘤细胞弥漫核表达PAX8(SP×200)
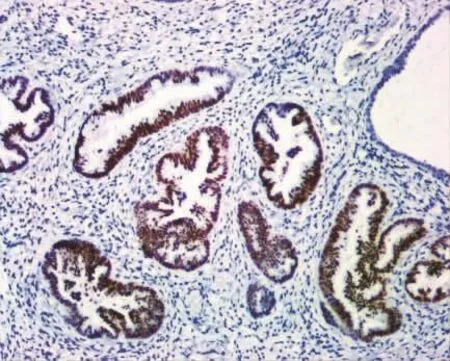
图8 瘤细胞弥漫核表达CDX2(SP×200)
3 讨论
胃型腺癌是一种罕见的宫颈腺癌亚型,通常与HPV无关,术前HPV分型以及薄层液基细胞学检查通常为阴性,因此难以早期筛查,临床宫颈癌早期筛查存在明显的诊断不足[1-2]。与普通型宫颈腺癌不同,相当多的宫颈胃型腺癌患者往往因较明显的临床症状而就诊,常伴有子宫内膜、卵巢以及盆腔等临近部位的播散,少数患者还可以合并阴道的胃型腺癌。组织学上,宫颈胃型腺癌显示明显的异质性和分化谱系,可从分化极好的微偏腺癌至分化较差的、组织学上难以识别的实体型腺癌不等,瘤细胞常见丰富的透明或弱嗜酸性胞浆,有时可见明显的细胞膜,常见数量不等的细胞内中性粘液蓄积[1-2]。宫颈胃型腺癌因表达常见的胃型分化标志物HIK1083和MUC6而得名[1-2]。
组织学上胃型腺癌根据其分化程度的不同需要与原发HPV相关性宫颈腺癌、良性小叶性增生以及转移性腺癌相鉴别,尤其重要的是需与转移性胃肠道、胰胆管型腺癌相鉴别。由于形态学上存在明显的重叠,免疫组化染色在鉴别诊断宫颈胃型腺癌中十分重要,而此类研究尚不充分。早期研究发现,宫颈胃型腺癌通常不表达ER和PR,且相比于普通型HPV相关型腺癌,其CA125和CA199表达明显减少[1-2]。Park等[3]研究了一系列少见类型的宫颈腺癌,包括11例胃型腺癌,发现后者常表达HIK1083和MUC6,而P16通常为局灶阳性或阴性,ER和PR均为阴性。本文10例(83%)的宫颈胃型腺癌表达MUC6,ER和PR仅分别为2例和1例,且为弱阳性。需注意的是,本文中MUC6约50%(5例)为局灶表达,且肿瘤分化越差MUC6表达越少。因此,单纯应用MUC6来诊断宫颈胃型腺癌存在一定的局限性,尤其是在活检标本中。当免疫表达存在异质性时更是如此,因而需要更为特异和敏感的标志物来进行识别和区分。
本研究提示,HNF1β和CAIX在宫颈胃型腺癌中均为高表达,可作为除MUC6外识别宫颈胃型腺癌的标志物。最新研究发现[4],CAIX在宫颈小叶性增生、普通型HPV相关性腺癌以及胃型腺癌中均有一定程度的表达,故CAIX对于宫颈胃型腺癌的特异性可能较差。本文提示,11例(92%)宫颈胃型腺癌表达CAIX,其中7例显示弥漫强表达,4例为局灶表达,且CAIX的表达程度与肿瘤的分化程度无关,上述结论表明,CAIX对于诊断宫颈胃型腺癌具有较高的敏感性,对于CAIX阴性的宫颈腺癌胃型腺癌的可能性较小。如前所述,宫颈胃型腺癌常见透明或浅染的胞浆,因此,其鉴别诊断中可能包括苗勒型透明细胞腺癌,尤其是在肿瘤分化较差的情况下或在小的活检标本中更是如此。HNF1β是新近认识苗勒型透明细胞腺癌较为特异和敏感的标志物之一,先前的研究发现,其在约1/3的宫颈胃型腺癌中表达[3]。本组发现,10例(83%)胃型腺癌可表达HNF1β,其中7例弥漫,3例局灶,提示HNF1β可成为宫颈胃型腺癌另一个较为敏感的标志物。值得注意的是,HNF1β无助于苗勒型透明细胞腺癌与宫颈胃型腺癌的鉴别,需联合NapsinA、P504s等更多的苗勒型透明细胞腺癌予以鉴别诊断[1-2]。
PAX8是在女性生殖系统、甲状腺、肾脏以及胸腺等器官发育过程中扮演重要角色的一种转录因子。在女性生殖系统的腺癌中,PAX8表达于绝大多数的子宫内膜腺癌、卵巢腺癌等,但在宫颈腺癌中的表达相对减少[1-2]。本研究所示,PAX8表达于约75%的宫颈胃型腺癌中。尽管如此,由于胃肠道、胰胆管系统发生的绝大多数腺癌不表达PAX8,因此PAX8可作为区别宫颈原发性腺癌与胃肠道转移性腺癌的重要标志物之一。与之功能相似的是CK7和CK20,本研究发现所有的宫颈胃型腺癌均弥漫表达CK7,但仅有约33%局灶表达CK20,因此宫颈胃型腺癌总体上呈CK7+/CK20-的表型,类似于胰胆管型腺癌,因而单纯依靠CK7+/CK20-的免疫表型无助于宫颈胃型腺癌与转移性胰胆管型腺癌的鉴别。此外,本研究还发现,约50%的宫颈胃型腺癌表达CDX2,显示其肠型分化。与许多其他器官(如肺、膀胱、乳腺等)原发的显示肠型表型的腺癌表达CDX2一样,宫颈胃型腺癌的CDX2阳性并不一定意味着肿瘤为胃肠道的转移。SATB2是下胃肠道发生的腺癌更为特异的标志物之一,SATB2弥漫阳性的腺癌强烈提示为下胃肠道原发,而其他部位发生的腺癌常为阴性或局灶弱阳性,因此SATB2可作为下胃肠道转移性腺癌与宫颈原发的胃型腺癌相鉴别的有用标志物之一[1-2]。
综上所述,本文探讨了12例宫颈胃型腺癌的免疫表型特征,发现联合应用 CK7、CAIX、HNF1β、MUC6以及PAX8等标志物可作为其辅助诊断有用的标志物套餐,对于识别宫颈胃型腺癌具有较好的敏感性,而单纯某个标志物的特异性有限。P16阴性或局灶阳性以及ER、PR通常阴性支持其与普通型HPV相关性宫颈腺癌的区别。宫颈胃型腺癌可表现出一定程度的CK20以及CDX2的表达,偶尔可较弥漫但并不意味着肿瘤就是胃肠道腺癌的转移,SATB2阴性有助于排除下胃肠道腺癌的转移。

