浅快呼吸指数、膈肌移动度和增厚率对重症肺炎机械通气撤机的指导价值
林一娟,杨姝婷
(杭州市余杭区第一人民医院,浙江 杭州 311100)
机械通气常面临着较高撤机失败的风险,极大地增加了呼吸机相关并发症的发生,严重影响重症呼吸衰竭患者的预后[1]。因此,寻找有效的指标指导机械通气撤机具有重要意义。浅快呼吸指数(RSBI)是当前临床常用的撤机参数之一,但其尚不能反映呼吸道廓清能力的变化,预测撤机结局的特异度欠佳。膈肌功能障碍是重症患者的常见临床表现,也是导致撤机失败的主要因素[2]。近年来,随着超声技术的不断发展,床旁超声动态检测膈肌功能的准确性得到较大提升,其中膈肌移动度(DD)、膈肌增厚率(DTF)被众多专家认为是评价撤机成败的新型指标[3]。本文将重点分析RSBI、DD和DTF对重症肺炎患者撤机的指导价值,报道如下。
1 资料与方法
1.1 一般资料 选择2018年6月-2019年6月在本院接受机械通气治疗的重症肺炎患者62例,纳入标准:(1)均符合《中国成人社区活动性肺炎诊疗指南》中的重症肺炎诊断标准[4];(2)机械通气总时长均>24小时。排除标准:(1)存在膈肌麻痹或单侧膈肌矛盾运动;(2)合并大量胸腔积液、未引流的气胸、连枷胸或腹腔高压综合征;(3)既往接受肌麻痹药物、镇静药物、气管切开术等相关治疗。所有患者在肺部炎症得到有效控制,生命体征稳定后进入自主呼吸试验(SBT)流程,按照中国重症医学发布的《机械通气与脱机指南》[5]SBT试验的筛查标准,将通过SBT试验、撤机48小时内无需再接受无创机械通气或重新行插管者列为撤机成功组(44例);将未通过SBT试验、撤机48小时内需要无创呼吸机辅助呼吸、再插管、气喘加重甚至死亡者分为撤机失败组(18例)。撤机成功组:男21例,女23例;年龄 42-66 岁,平均(53.2±6.8)岁;撤机失败组:男10 例,女 8 例,年龄 44-66 岁,平均(55.4±9.0)岁。两组性别、年龄等一般资料比较差异无统计学意义(P>0.05),具有可比性。研究经本院伦理委员会审核通过,且患者知情同意。
1.2 方法 在自主呼吸试验开始30分钟内,由同一组具有重症超声资质的ICU医师行床旁超声检测膈肌功能。(1)DD测量:患者取仰卧位,床头抬高30°,使用3-5MHz突阵探头,将探头置于右锁骨中线至腋前线与肋弓下缘交界处。以肝脏为透声窗,选用2D模式找到需要测量的膈肌,再选择M型超模式观测膈肌运动,取样线垂直膈肌。DD=吸气末膈肌幅度-呼气末膈肌幅度,重复测量3个呼吸周期的DD,取平均值。(2)DTF测量:使用6-13MHz线阵探头,将探头置于腋前线和腋中线之间的第7-9肋间垂直胸壁。在常规超声模式下测定膈肌厚度,取样线垂直膈肌。DTF=(吸气末膈肌厚度-呼气末膈肌厚度)/吸气末膈肌厚度×100%,重复测量3个呼吸周期的DTF,取平均值。比较撤机成功组与撤机失败组DD、DTF以及RSBI等撤机参数水平,并统计两组撤机前的机械通气时间、BMI、氧合指数(OI)、急性生理与慢性健康(APACHE II)评分、序贯衰竭器官评分(SOFA)、血氧分压(PO2)、呼吸频率(RR)、心率(HR)、白蛋白(ALB)等临床资料的差异。
1.3 统计学处理 采用SPSS21.0统计软件进行数据处理。正态分布的计量资料以(±s)表示,并采用t检验,计数资料以百分率表示,并采用χ2检验。采用单因素和多因素Logistic回归分析影响撤机成功的因素。采用ROC曲线评价RSBI、DD、DTF单独或联合检测对撤机成功的预测价值。
2 结果
2.1 单因素分析 撤机成功组APACHEⅡ评分、机械通气时间、RR、RSBI显著低于撤机失败组,DD和DTF显著高于撤机失败组,差异均有统计学意义(P<0.05)。详见表 1。
表1 两组单因素分析(±s)
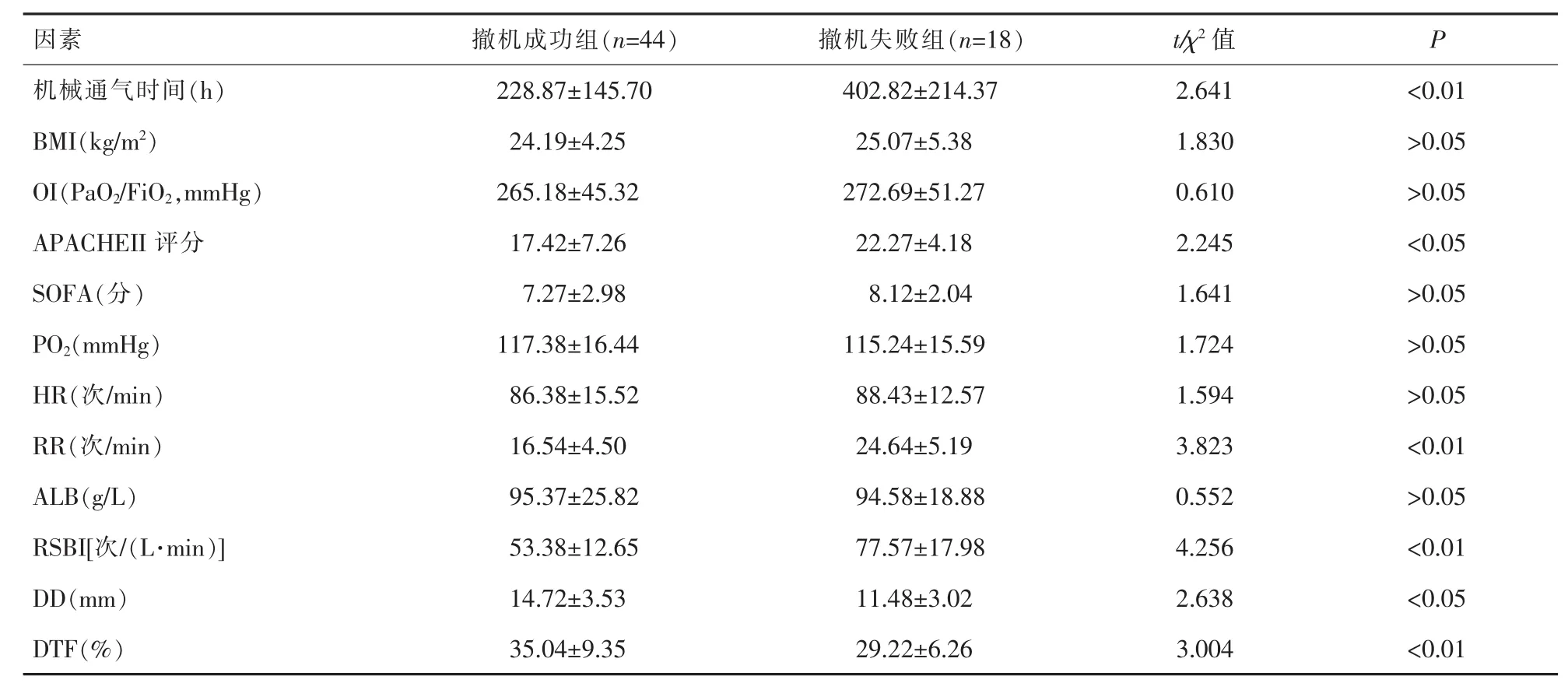
表1 两组单因素分析(±s)
images/BZ_7_237_451_2209_519.png机械通气时间(h) 228.87±145.70 402.82±214.37 2.641 <0.01 BMI(kg/m2) 24.19±4.25 25.07±5.38 1.830 >0.05 OI(PaO2/FiO2,mmHg) 265.18±45.32 272.69±51.27 0.610 >0.05 APACHEII评分 17.42±7.26 22.27±4.18 2.245 <0.05 SOFA(分) 7.27±2.98 8.12±2.04 1.641 >0.05 PO2(mmHg) 117.38±16.44 115.24±15.59 1.724 >0.05 HR(次/min) 86.38±15.52 88.43±12.57 1.594 >0.05 RR(次/min) 16.54±4.50 24.64±5.19 3.823 <0.01 ALB(g/L) 95.37±25.82 94.58±18.88 0.552 >0.05 RSBI[次/(L·min)] 53.38±12.65 77.57±17.98 4.256 <0.01 DD(mm) 14.72±3.53 11.48±3.02 2.638 <0.05 DTF(%) 35.04±9.35 29.22±6.26 3.004 <0.01
2.2 多因素Logistic回归分析 将机械通气时间、APACHEII评分、RR、RSBI、DD、DTF 纳入多因素回归分析,最终得出 APACHEⅡ评分、RSBI、DD、DTF是影响撤机成功的独立因素。详见表2。

表2 影响撤机成功的多因素Logistic回归分析
2.3 ROC曲线分析 以ROC曲线尤登指数最大者为最佳临界值,RSBI临界值为≤62.2 次/(L·min),DD临界值为≥12.8mm、DTF临界值为≥28.6%,将三者处理为一个综合指标,设为Combined。比较ROC 曲线下面积(AUC)。Combined的 AUC 值(0.93)明显高于 RSBI(0.82)、DD(0.85)、DTF(0.88),差异均有统计学意义(P<0.05),其诊断特异度提升至90.04%,敏感度下降至85.28%。详见图1、表3。
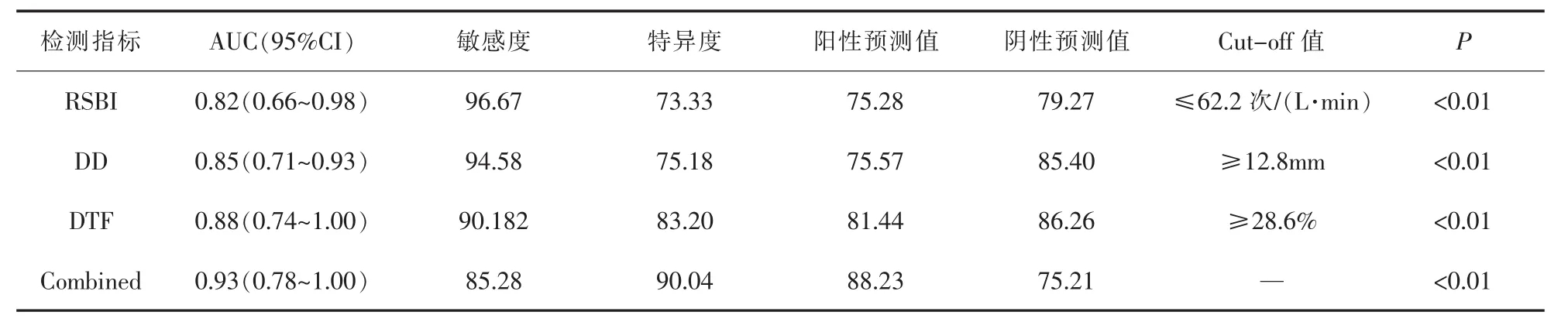
表3 RSBI、DD、DTF单独或联合检测对撤机成功的预测价值
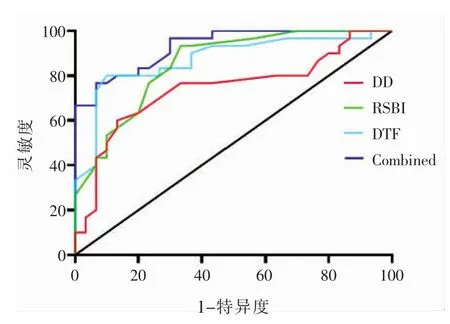
图1 RSBI、DD、DTF单独或联合检测预测撤机成功的ROC曲线
3 讨论
撤机时机的选择是目前ICU综合治疗的首要问题之一。SBT试验是既往撤机过程中的主要参考标准,但其无法动态、个体化评估患者的心肺功能[6]。RSBI是目前最常用的预测撤机结局的指标之一,主要反映辅助呼吸肌负荷与耐受负荷能力之间的平衡。RSBI在SBT试验早期即可快速增加,表现为浅快呼吸特征,诊断敏感度较高。但关于RSBI的参考阈值迄今存在较大争议,波动于60-130次/(L·min), 较为公认的是当 RSBI<105 次/(L·min),患者的呼吸频率可以较好地满足机体潮气量的需求,成功撤机的可能性较大[7],但无论RSBI的阈值如何变化,诊断特异性均不理想[8]。
膈肌是自主呼吸运动时主要的呼吸肌,在人体潮气量产生过程中占主导地位[9]。研究显示,机械通气患者的膈肌功能障碍发生率较高,难以稳定持续提供机体呼吸负荷增加时所需的潮气量,极易造成撤机延迟、撤机后插管和呼吸机的再次使用[10],最终导致撤机失败。因此,临床应密切关注膈肌功能的变化。床旁超声是检测膈肌功能的新型手段,具有方便、可重复、动态、无创等优势,可准确观测机械通气患者的膈肌移动和厚度[12]。DD是指患者吸气与呼气时膈肌发生的位移,能够体现膈肌的运动机能。国外Jiang等[13]发现,采用M型超声可直接观察到右侧膈肌的运动方式及范围,进一步研究显示,DD越低膈肌功能障碍越严重,难以恢复自主呼吸。DTF被认为是更可靠的预测膈肌功能的指标,反映膈肌的收缩情况,与呼吸肌作功能力有密切联系。近期Ali等[14]开展DTF预测撤机失败的研究表明,DTF>30%的诊断特异度和敏感度与RSBI等传统撤机预测参数相比均有较大幅度的提升。
本研究纳入62例采取机械通气的重症肺炎中有18例(29.03%)撤机失败,说明重症肺炎撤机失败风险较高,因此精确指导重症肺炎撤机具有重大的临床意义。本研究采用单因素及多因素Logistic回归分析得出,APACHEⅡ评分、RSBI、DD、DTF是影响撤机成功的独立因素。但考虑到RSBI中的潮气量参数受到的干扰因素较多,而膈肌是呼吸做功的主要承担者,因此,DD、DTF可能是判断撤机能否成功更客观准确的预测指标。但有研究发现,当肺部炎症控制时,单一的膈肌功能指标并不能可靠预测撤机成功率[15]。本文中ROC曲线发现,采用RSBI、DD、DTF联合检测的AUC明显高于任意单一指标检测,诊断特异度也有明显提升,表明联合检测对预测重症肺炎成功撤机的效果更好;而在单一检测指标中,DTF具有较好的预测价值。

