失效模式-效应分析结合PDCA循环法控制手术室感染风险效果分析
金 燕,王春燕,滕 燕
(太仓市第一人民医院 江苏太仓215400)
失效模式-效应分析(FMEA)是管理中常用的具有前瞻性风险评价工具之一[1]。PDCA循环法将出现的风险因素或存在的问题经计划、执行、检查、评价4个阶段及8个步骤,不断循环提升与改进,是医院管理常用的质量管理工具,在质量管理过程中有着显著的成效[2]。而手术治疗是患者在医院治疗的重要措施,治疗措施均为侵入性有创治疗,伤口及脏器暴露治疗时间较长,因此,手术室成为医院感染事件发生的高风险科室[3]。也是患者在手术室发生医院感染的重要环节,在医院感染管理中应高度重视手术中的风险因素[4]。因此,应对手术患者进入手术室前、手术中、离开手术室进行感染风险充分评估,采用正确的控制措施,才能有效防控手术感染事件的发生[5]。2019年7月1日~2020年12月31日,我院将FMEA模式结合PDCA循环法应用于手术室感染风险防控中,取得满意效果。现报告如下。
1 资料与方法
1.1 患者资料 选取2018年1月1日~2020年12月31日100例手术患者作为研究对象。将2018年1月1日~2019年6月30日收治的50例手术患者列入对照组,男23例、女27例,年龄19~72(46.15±3.68)岁;手术分类:骨科12例,胸外科11例,妇科10例,神经外科9例,眼科8例;手术分级:四级手术31例,三级手术19例;术间手术安排:百级术间手术20例,万级术间手术23例,急诊术间7例。将2019年7月1日~2020年12月31日收治的50例手术患者列入研究组,男26例、女24例,年龄20~74(46.87±4.09)岁;手术分类:骨科13例,胸外科12例,妇科8例,神经外科7例,眼科10例;手术分级:四级手术33例,三级手术17例;术间手术安排:百级术间手术22例,万级术间手术22例,急诊术间6例。
1.2 医护人员资料 共88名医护人员。手术医生56名,男37名、女19名,年龄24~54(39.88±2.76)岁;受教育程度:硕士11名,本科45名;职称:主任医师7名,副主任医师19名,主治医师20名,医师10名。手术室护士32名,男5名、女27名,年龄22~39(31.76±4.21)岁;受教育程度:本科18名,大专14名;职称:副主任护师3名,主管护师11名,护师14名,护士4名。患者均自愿参与本研究,签署知情同意书,报医院伦理委员会备案,两组性别、年龄、手术分类及分级等资料比较差异无统计学意义(P>0.05)。
1.3 方法
1.3.1 对照组 采用常规手术室医院感染控制措施。对手术中相关流程进行监管,包括术前30 min开启洁净手术间的新风系统,术间责任护士准备术中所需的器械包及耗材,并按要求打开无菌包,参与手术的医生护士按要求进行外科手准备,术中执行无菌操作,患者离开后对术间进行有效清洁与消毒,为下一台次手术待用,对净化手术机组进行常规维护与登记。
1.3.2 研究组 在对照组基础上采用FMEA结合PDCA循环法对手术室感染风险控制。
1.3.2.1 成立风险管理项目组 由手术室护士长、医院感染管理科专职人员1名、手术室护士5名、手术相关病区护士各1名及供应室护士等共13名人员组成手术患者感染风险管理项目组,由手术室护士长担任组长,医院感染管理科专职人员任指导老师并监控评价。由组长组织成员讨论项目组的成立目的、成员职责、工作内容、工作要求与活动时间,对风险评分与计算、制定各类感控评价表及PDCA持续改进计划与评价等进行分工,指定2名成员进行数据汇总与整理,1名收集记录、1名核对校准。
1.3.2.2 对项目组进行培训 邀请医院管理专家及感控专家对项目组成员进行培训,包括FMEA法、PDCA法、追踪法、工作流程图和工作计划完成进度表绘制等内容。还包括洁净手术室建设规范与医院感染控制指南、手术部位目标性监测、手术植入物的灭菌生物监测与使用追踪、手术室感控与评价的方法等,现场授课以理论与实践的互动,结合医院实际工作融入规范、指南、制度与流程的执行与管理,培训对象包括项目组成员、手术室护士、手术医生、部分临床护士及供应室护士等相关医护人员。
1.3.2.3 收集风险因素 采用头脑风暴形式,由大家将手术室流程管理中的问题及引起手术中感染的风险因素用“随手贴”的方式提交项目组,项目组根据收集到的信息条,整理成鱼骨图框架,组织大家讨论并标注出防控流程中失效模式相关风险因素,确定引起手术部位感染的风险因素(包括患者自身因素、操作者因素、操作方法因素、环境因素、协作流程因素等)。①患者因素:合并糖尿病、高龄、营养状况差、术前存在潜在感染等。②操作者因素:佩戴外科口罩方法不正确、外科手术清洁与消毒方法不正确、术中置换位置方法不正确、使用手术器械存在污染未及时提醒与警示。③手术治疗因素:手术时间过长导致患者暴露体腔、切口时间过长。④环境因素:洁净手术间的消毒质量、终末清洁处理的质量、过滤网的清洗频率。⑤协作流程因素:病区护士对患者的皮肤准备、术前访视中对患者的相关指标的共同评估、植入物及相关手术器械灭菌与生物监测追踪流程执行、外来器械清洗与管理等。
1.3.2.4 识别风险因素 计算风险因素失效风险值(RPN),根据计算结果由高到低进行排序,确定为高风险因素。①患者因素:合并基础病,手术评估所需时间较长。②操作者因素:手术相关人员外科手的清洗与消毒质量,无菌包打开时间过早。③环境因素:无菌器械包准备不充分,手术过程中频繁开启术间,导致层流变成乱流,达不到净化的作用。④协作因素:患者皮肤准备不正确,外来器械清洗质量等。
1.3.2.5 制定PDCA持续改进方案 项目组根据高危风险因素制定PDCA持续改进方案。计划阶段(P):针对高危风险因素相关评估出现的环节管理问题。①健康教育方面,合并糖尿病患者常因术前阶段饮食控制、紧张焦虑等因素导致血糖控制不稳定,易发生手术部位感染风险,因此在健康教育方面针对性设置饮食管理及食物模型、运动处方、心理疏导等教育计划内容。②医护人员在外科手卫生操作中清洗时间达不到3 min,部分人员操作方法不正确,术中无菌操作出现违规现象,加之术中监督缺失,术中出现违反无菌技术操作原则现象未及时提醒或制止;因人力不足,无菌包进入术间后打开时间早于医生进入手术室时间。③部分医护人员对手术过程不熟悉,对层流术间的净化机组工作原理不了解,导致准备的术中用品不充分,频繁增加所需要物品,导致术间内压力梯度发生变化,形成涡流或乱流,而达不到洁净的目的。④植入物手术相关器械大多由器械供应商进入供应室进行术前清洗、打包送入灭菌,清洗过程的监管与质量评估存在盲区,导致器械清洗不彻底,器械有残留物不利于灭菌效果。⑤项目组根据高危风险因素相关的内容,制定了改进计划、措施、完成的时间进度、执行人及评价时间。对相关的制度、流程进行优化与改进,制定了术前访视与病区联合评估表,细化手术相关人员外科手清洗与消毒、无菌技术、无菌包管理与使用等的培训计划、培训方式与考核表;优化手术室护理人员排班模式,对外来器械清洗与灭菌作出明确的管理要求、执行流程(四联单)。执行阶段(D):重点对手术相关医护人员的培训、流程与规范执行落实。强调的是时间节点要求,在规定的时间段内应落实的项目内容。此阶段发挥指导老师的作用,如护士长、医院感染科专职人员、责任组长等。检查阶段(C):重点对高危因素的改进措施落实进行检查,检查方法注意不干扰正常手术操作,记录优化流程执行中存在的问题。此阶段强调项目化检查,对检查的方法、检查内容、检查频次等应明确。评价阶段(A):对照项目改进计划与目标查看进度完成情况,评价实施改进措施后效果与成绩,评价目标达标率等是此阶段的重点。
1.4 观察指标 ①比较实施前后医护人员外科手卫生合格率、无菌技术操作合格率。②比较实施前后植入物手术相关器械清洗合格率、手术室环境卫生学合格率比较。④计算两组RPN值:根据风险发生概率(O)、失效检验难度(D)及后果严重程度(S)3个因子的评分计算RPN。RPN=O×D×S,每个因子计1~10分,RPN越高表示失效后果越严重,应列为优先改进项目[6]。
2 结果
2.1 实施前后医护人员外科手卫生合格率、无菌技术操作合格率比较 见表1。
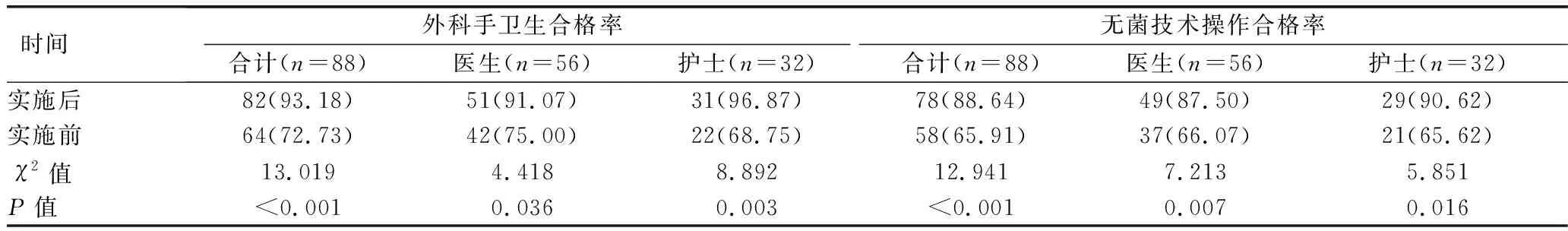
表1 实施前后医护人员外科手卫生合格率、无菌技术操作合格率比较[名(%)]
2.2 实施前后植入物手术相关器械清洗合格率、手术室环境卫生学合格率比较 见表2。

表2 实施前后植入物手术相关器械清洗合格率、手术室环境卫生学合格率比较[次(%)]
2.3 两组患者风险因素RPN值比较 见表3。
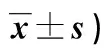
表3 两组患者风险因素RPN值比较(分,
3 讨论
医院感染管理与风险控制是医院质量管理的重点工作,手术室是院感控制的重点部门,核心工作是防控手术部位感染的发生[7]。手术部位包括手术切口、深部器官、腔隙,有研究数据显示,发生手术部位感染占医院感染的15%[8]。追踪手术相关环节诸多,如手术工作流程与制度管理质量、手术用品器械的清洗与消毒、无菌耗材使用与管理、手术环境及科室团队协作等与手术部位感染的发生相关。采用科学的手术室管理模式与感控措施不仅可以确保手术患者的手术安全,同时也可降低发生手术部位感染的风险[9]。随着我国现代化医院建设与发展,FMEA模式、PDCA质量管理工具逐渐应用于医疗质量管理工作中,不仅能预测风险,还有利于帮助针对风险因素积极采取有效的改进措施,推动医院管理质量的持续改进[10]。
因手术室工作涉及面较广,涉及人员包括手术室护士、工人、病房医护团队、供应室、外来器械供应商等,如在手术过程中任一环节岗位上的工作人员感控措施与流程执行不到位,则会加大手术部位发生感染风险[11]。因此,通过FMEA模式对手术室实行风险预测,采取PDCA循环法针对性改进与评价,建立了手术感控团队的氛围与协作,树立团队全员协同的意识,特别是手术开始至手术结束强调是全员协同,对手术医生、麻醉医生、手术室护士、器械工程师等进行培训的基础上,将环境准备、手术过程与配合等进行循环培训,并形成口袋书。优化排班模式,人力资源充分调配,促使医护人员在手术前能做好充分的物品、消毒与灭菌、环境准备工作,对外来器械清洗与消毒环节设计成与本院匹配的制度与流程,采用四联单形成完成植入物及相关手术器械的清洗与灭菌、追溯等管理,同时改进了由工程师清洗器械改成由供应室专科护士完成的流程。维护手术微环境的质量与安全,在手术中控制人员的移动,同时在团队成员之间主动提醒无菌技术的风险操作。在团队协作中术前访视中与病房护士共同进行评估与护理协作,如对手术部位皮肤准备改进了传统的方法由电动剃去毛发,同时对基础病采取共同评估的方法,增加了患者对手术团队的信任,诸多措施有效建立了手术室感控的安全文化氛围,成为有效防控手术部位感染的重要改进项目。
手术室感染防控基于完善的建设规范与指南,在实际工作,个体医院情况不同,相对应制度与流程也应根据本院实情设立与评价考核[12]。医护人员对手术感染防控意识与规范要求也不同,通过建立FMEA风险分析模型的建立,经失效风险因素RPN值的计算得出操作者因素位于首位,高达280.83分,因此列入优先改进的因素,结合PDCA循环法,对医护人员的无菌观念与意识进行访谈交流,在此基础上对无菌技术操作、外科手卫生及、手术区皮肤消毒等进行理论与技术培训,采用现场考核与监控下考核相结合,全程对医护人员的无菌操作进行评价,并在医院感染管理科专职人员的指导下,项目组成员在护士长带领下完善了现有的手术室医院感染管理制度与流程,包括洁净手术室建设规范、净化机组工作原理、目标性监测的意义与方法、手术室感控评价体系等,使医护人员实操行为、管理评价标准均有据可循,真正做到有效降低手术室感控风险,感控质量呈螺旋式上升,有效保证手术患者的安全[13]。
综上所述,通过FMEA模式结合PDCA循环法对手术室感染风险控制的应用,有助树立手术团队的感控意识与安全文化氛围,优化手术室感控管理的工作流程,有效控制患者、操作者、操作方法、环境、协作流程等高风险因素,降低手术部位感染发生率,保证患者安全。

