胎儿肝内型门静脉-体静脉异常连接的产前超声诊断及预后分析
孙永杰 杜琳瑶 苏晓婷 谢彩丽
先天性肝门静脉-体静脉分流为门静脉系统与体静脉系统之间的异常连接,临床少见,根据分流位置可分为肝内型和肝外型[1],其中肝内型门静脉-体静脉分流可合并其他部位畸形及染色体异常,随病情进展可导致各种严重并发症,常因肝脏的门静脉及肝动脉双重供血导致临床症状不明显而漏诊。本研究旨在探讨产前超声在胎儿肝内型门静脉-体静脉异常连接中的诊断价值。
资料与方法
一、临床资料
选取2016年1月至2020年1月我院17例肝内型门静脉-体静脉异常连接胎儿,孕妇年龄20~42岁,平均(29.6±6.7)岁。首诊妊娠孕周24~40周,中位孕周32周。本研究经我院医学伦理委员会批准,所有患儿家属均知情同意。
二、仪器与方法
使用西门子Acuson S 2000及三星WS 80A彩色多普勒超声诊断仪,6C2及CA1-7A腹部凸阵探头,频率分别为2~6 MHz、1~7 MHz。应用产科中晚孕模式对胎儿进行Ⅱ级或Ⅲ级超声筛查,胎儿肝内静脉系统扫查包括标准横切面及旁正中失状切面,观察第一肝门、第二肝门、门静脉分支、脐静脉及静脉导管结构,如发现胎儿肝内管状或囊状异常血管或肝静脉扩张时加行非标准切面扫查追踪异常血管的起止,记录异常血管位置、形态及血流频谱特征,并对其进行Park分型[2]:Ⅰ型,门静脉主干或右支与下腔静脉或右后静脉之间粗大血管连接;Ⅱ型,一个肝段内门静脉与肝静脉及其分支之间一条或多条异常血管连接;Ⅲ型,一个肝段内门静脉与肝静脉及其分支之间瘤样异常血管连接;Ⅳ型,多个肝段内门静脉与肝静脉及其分支之间异常血管连接。
结果
17例肝内型门静脉-体静脉异常连接胎儿中,Park分型Ⅱ型14例(82.35%),其中1例合并食管闭锁和静脉导管缺失者终止妊娠,1例合并双肾发育不良和双足姿势异常者于孕35周时因羊水少宫内死亡,2例合并静脉导管缺失,1例出现宫内生长受限(FGR),其余未见明显其他异常;Ⅲ型2例(11.76%),其中1例合并迷走右锁骨下动脉及心功能不全选择终止妊娠;Ⅳ型1例(5.88%)。见表1和图1~3。
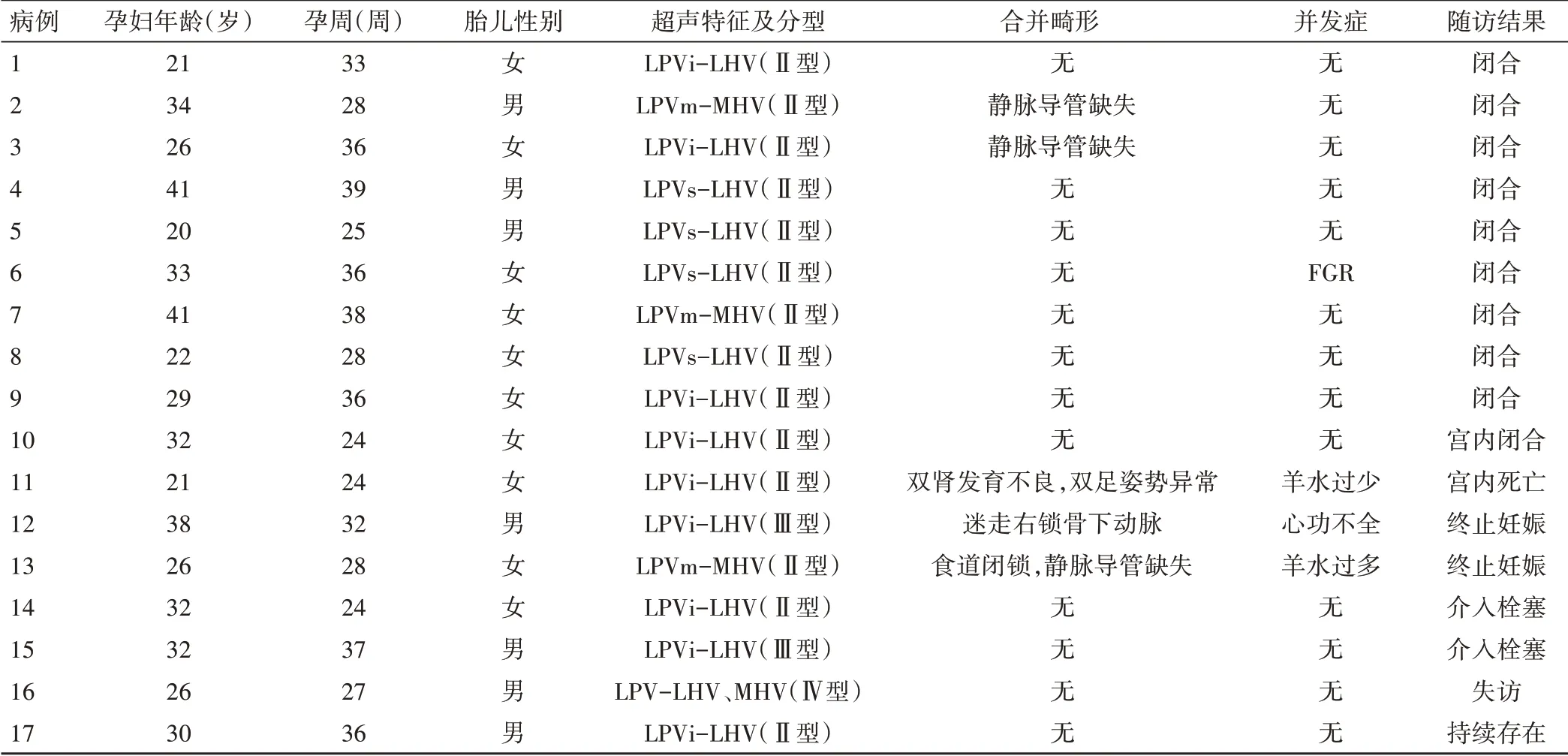
表1 17例肝内型门静脉-体静脉异常连接胎儿一般临床资料、超声特征及分型、合并畸形、并发症及随访结果
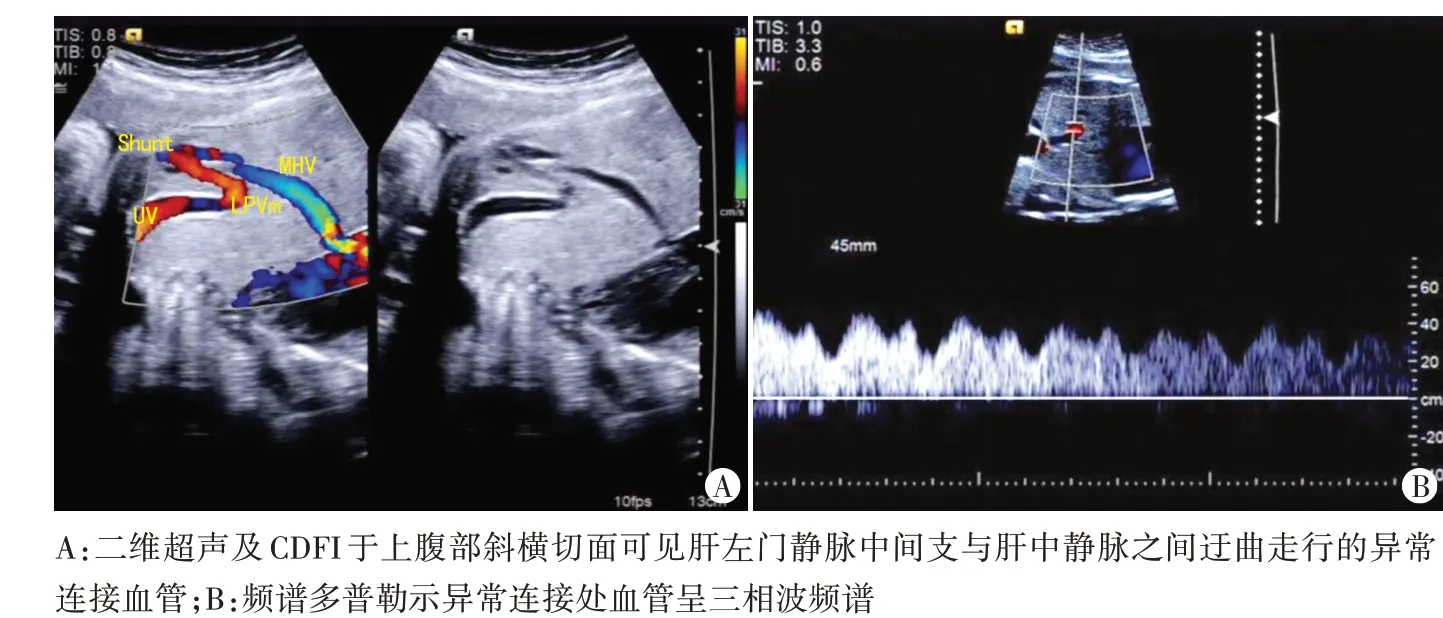
图1 孕妇34岁,孕28周,ParkⅡ型肝内型门静脉-体静脉异常连接胎儿声像图(UV:脐静脉;LPVm:左门静脉中间支;MHV:肝中静脉;Shunt:分流)
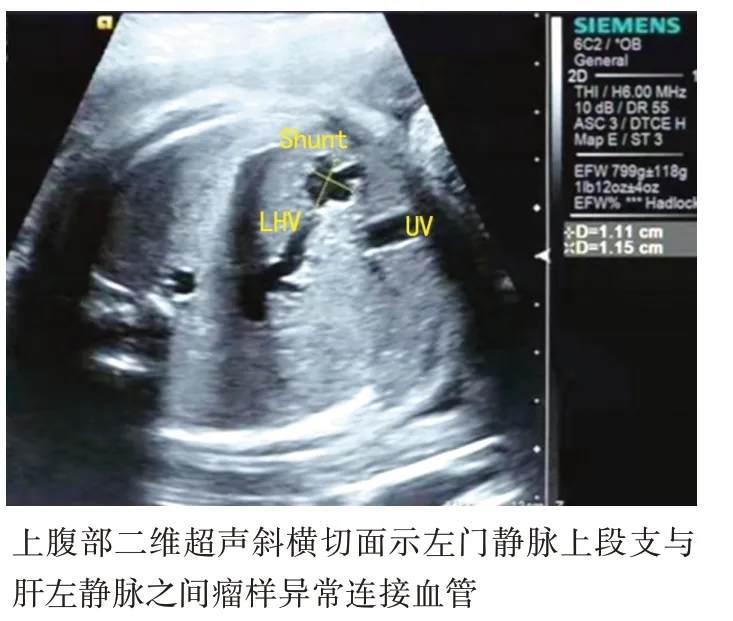
图2 孕妇38岁,孕32周,ParkⅢ型肝内型门静脉-体静脉异常连接胎儿声像图(UV:脐静脉;LHV:肝左静脉;Shunt:分流)
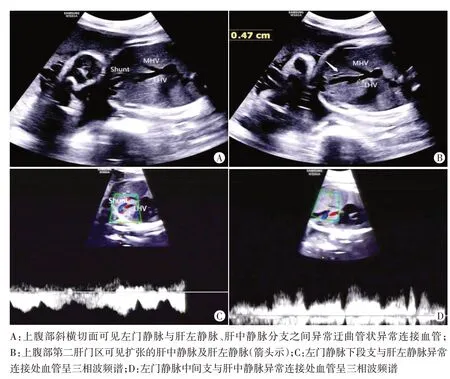
图3 孕妇26岁,孕27周,ParkⅣ型肝内型门静脉-体静脉连接胎儿声像图(MHV:肝中静脉;LHV:肝左静脉;Shunt:分流)
17例门静脉-体静脉异常连接胎儿妊娠结局:1例Ⅱ型于宫内死亡,1例Ⅱ型及1例Ⅲ型选择终止妊娠。14例自然分娩,包括1例Ⅱ型异常分流宫内自发闭合;随访6~36个月后,1例Ⅳ型失访,9例Ⅱ型异常分流于出生后自发闭合,1例Ⅱ型和1例Ⅲ型行介入栓塞治疗后分流关闭,1例Ⅱ型分流持续存在,临床建议定期随访。
讨论
胎儿门静脉-体静脉脉异常连接为先天性血管发育异常,为胚胎4~8周肝内血管形成关键期内受致病因素影响导致位于肝血窦之间的卵黄静脉吻合支未能正常退化呈持续性存在[3]。肝内型门静脉-体静脉异常连接可导致肝肺综合征、肝性肺动脉高压、肝性脑病、局部肝细胞代谢紊乱,引发微环境改变形成肿瘤[4],因此早期超声诊断至关重要。随着超声技术的发展及超声医师对胎儿脐-门-体静脉系统认识的再提高,胎儿肝内型门静脉-体静脉异常连接检出率逐步提高,其超声诊断标准[5]:肝内异常迂曲管状、囊状或瘤样无回声结构,连接于门静脉与肝静脉及其分支之间,可伴肝静脉不同程度扩张,肝包膜下小静脉可清晰显示,因肝内门静脉与肝静脉呈交叉走行,因此在非标准切面才能完整显示异常血管及与其相连的门静脉和肝静脉,连接处血管频谱多普勒显示为三相静脉波形。以往文献[6]报道产前超声首次诊断时间为孕24~28周,本研究诊断的中位孕周32周,分析原因可能为中晚孕期脐静脉进入肝脏血流量增多,流速增高,异常连接血管被检出率随之增高。本研究17例异常连接均位于左门静脉与肝静脉分支之间,分析原因可能与胎儿时期脐静脉及静脉导管独特结构相关,含氧量高的脐静脉血流量约40%流入肝左叶,相对右叶胎儿期左叶占优势。
本研究中3例合并静脉导管缺失,肝内异常分流功能上在一定程度替代静脉导管的功能,将脐静脉内高氧量血回流入心脏,因此当静脉导管缺失时应仔细检查是否存在异常分流血管。肝内型门静脉-体静脉异常连接因异常分流致肝内血流量减少,胰岛素样生长因子合成降低可导致FGR[6],Achiron和Kivilevitch[7]研究指出12例胎儿中有58.3%合并FGR,本研究与之不同,仅1例ParkⅡ型发生FGR,出生后随访新生儿发育未见明显异常,6个月复查时分流自发闭合。因此在排除宫内感染、胎盘功能减低、染色体异常及母体因素FGR时应多切面探查是否存在肝内异常分流。此外,肝内型门静脉-体静脉异常连接与21-三体综合征、努男综合征、特纳综合征等相关[8],本研究仅3例行染色体核型分析,且结果均正常,以后需扩大样本进一步探讨该相关性。
肝内型门静脉-体静脉异常连接可合并其他部位畸形,常见有心血管畸形、肠旋转不良、胆道闭锁、双肾发育异常等[9],预后多较差。本研究中2例分别合并食管闭锁和双肾发育不良者均呈不良妊娠结局。肝内型门静脉-体静脉异常连接无严重畸形及染色体异常时预后因素取决于分流率,频谱多普勒可以准确测量分流处及分流前门静脉总的血流量,二者比值即分流率,当分流率<30%时可能终身不会出现肝性脑病等并发症,而>60%时发生肝性脑病的风险明显增加[10]。然而胎儿期因特有的脐静脉及静脉导管结构估测分流率较难,仅可通过肝静脉扩张程度及心功能间接评估分流量,本研究1例ParkⅢ型因分流量较多引起迷走右锁骨下动脉,虽然羊水穿刺排除常见染色体畸形,但孕妇选择终止妊娠。研究[11-12]表明,产前诊断胎儿肝内型门静脉-肝静脉异常连接较婴儿期及儿童发现时预后好,分流量较小时多可于1~2年自发闭合。本研究14例ParkⅡ型中,1例孕36周时宫内分流自发闭合,9例于出生后自发闭合预后良好,与以往研究[6]报道相符。
综上所述,产前超声检查能够准确诊断胎儿肝内型门静脉-体静脉异常连接,可为出生后定期影像学随访或临床采取个体化干预治疗提供重要参考信息。对于2岁以内无明显临床症状者临床采取影像学定期随访,2岁后如分流持续存在可选择手术结扎或介入栓塞治疗以避免严重并发症出现[13]。

