顺蠕动侧-侧吻合在克罗恩病结肠部分切除中的应用
陈文豪 张亦超 覃海波 范洲 胡航 钱群 江从庆 丁召
克罗恩病(crohn's disease,CD)是一种慢性、复发性、伴随终生的、可累及整个消化道的自身免疫性疾病[1]。近些年来虽然内科治疗取得了较大进步,CD患者仍会因疾病并发症等原因,需要接受外科手术。更让人困扰的是外科手术无法治愈CD,即使使用药物进行预防,随着时间的延长,仍然会出现不同程度的复发[2]。CD术后复发除了与吸烟、合并肛周病变、发生穿透性病变等高危因素有关外[3-5],现有研究提示具体的手术技术可能也与CD术后复发密切相关[6]。另外,CD患者术后恢复慢,各种相关并发症发生率高也是困扰外科医生的一大问题。因此,不断改进外科手术技术,一直是炎症性肠病(inflammatory bowel disease,IBD)专科医师关注的热点。近3年来我们IBD外科诊疗中心在前期的临床实践基础上,将直线切割缝合器与手工吻合相结合、顺蠕动式(符合正常生理)侧-侧吻合(isoperistaltic side-to-side anastomosis,ISSA)作为CD肠切除术后肠吻合方法之一,前期已发表文章初步证实了该吻合方式的安全性及有效性[7]。但限于篇幅,未对应用该吻合方式的结肠CD病例进行进一步分析,且未对其在结肠吻合中的特点以及其在预防术后复发的优势展开具体说明和阐述。鉴于此,本研究专门纳入接受该吻合方式的结肠CD病例,在分析其安全性及可行性的基础上进一步对其特点及应用前景加以论述。
资料与方法
一、一般资料
本研究回顾性纳入2017年1月至2020年9月于武汉大学中南医院IBD外科诊疗中心行结肠切除后、并且应用顺蠕动侧-侧吻合的克罗恩病患者。纳入标准:(1)诊断为CD,经术后病理证实,诊断标准依据《炎症性肠病诊断与治疗共识意见(2018年·北京)》[8];(2)节段性结肠病变,且接受结肠部分切除,并行一期肠道吻合;(3)临床资料和随访资料完整者。排除标准:(1)病变累及小肠,并且需行小肠切除和/或回盲部切除者;(2)病变广泛需行结肠次全/全部切除者;(3)临时性或永久性回肠造口者。本研究获得本医院伦理委员会批准,符合《赫尔辛基宣言》中的医学道德伦理原则。
二、资料收集与随访
收集并记录纳入患者的基本临床资料,包括性别、年龄、身体质量指数(BMI)、病程、围手术期情况、术后并发症等。术后患者由内科医生推荐内科药物治疗方案,具体参见文献[9]。所有患者纳入密切内镜随访,常规行内镜监测复查(推荐术后2年之内每6个月一次,此后每年一次进行检查)。
三、手术方法
麻醉成功后,常规消毒术野皮肤,采用开腹或腹腔镜辅助(如条件允许)进行手术。常规探查腹腔全小肠、结肠,根据病变累及的肠管范围确定具体切除及吻合的方式。(1)切除:游离所需切除的结肠及其对应的系膜,按照肠管节约原则,缝扎离断系膜后切除病变的肠管:使用开腹直线切割吻合器(NTLC75;Ethicon)或者腔内直线切割吻合器(EndoGIA 60mm;Covidien)切割并离断病变肠管,两个断端切割线处使用3-0可吸收线(vicryl,Ethicon)间断行浆肌层包埋。(2)吻合:将近端、远端肠管顺蠕动式侧-侧平行靠拢排列,于近端肠管距离断端8 cm处、远端肠管距离断端2 cm处肠管对系膜侧开窗(吻合完成后检查两肠管盲袢不宜太大,小于1.5 cm为宜),消毒肠腔(如图1所示)。通过开窗处置入切割吻合器,行侧-侧吻合,使吻合线置于对系膜缘侧。检查吻合口无出血,将肠管开窗处予3-0可吸收线连续缝合并行浆肌层包埋。关闭系膜间裂孔。手术实图可见图2所示。

图1 顺蠕动式侧-侧吻合的手绘示意图
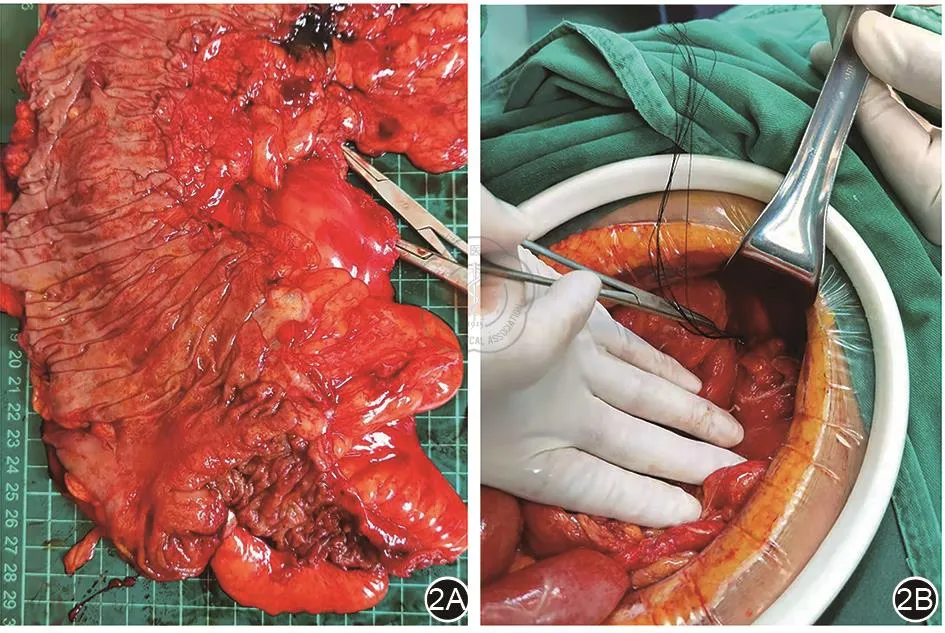
图2 手术图展示。2A:切除的结肠型CD手术标本;2B:顺蠕动式侧-侧吻合吻合口
四、统计学方法
运用SPSS 22.0进行数据分析。计数资料采用例数(%)表示,符合正态分布的计量资料采用(平均数±标准差)表示,如不符合正态分布,以中位数(范围)表示。
结 果
一、患者具体资料
如表1所示,本研究共纳入了6例患者,其中男性4例,女性2例。患者年龄为31.6±1.8(27~35)岁;行手术时中位数病程为2.5(1.5~5.5)年;BMI值为(21.1±0.7)kg/m2。1例吸烟活跃者。其中1例患者既往行腹腔镜阑尾切除,其余患者均无腹部手术史。疾病类型:狭窄型患者4例,穿透型2例。所有患者术前均行影像学检查(CTE/MRE)和/或结肠镜评估病情,手术指征明确:其中4例患者具有不同程度肠梗阻症状,内镜无法通过;1例患者为慢性穿孔,瘘管穿透至左侧肾前脂肪形成脓肿;1例穿透型患者慢性穿孔急性加重、腹膜炎体征明显行急诊手术治疗,其余患者为择期手术。术前内科用药:2例患者术前曾使用生物制剂(英夫利西单抗),1例患者曾使用免疫抑制剂(硫唑嘌呤),1例患者曾使用糖皮质激素(口服泼尼松)。上述患者均使用内科治疗达半年以上,术前均已停药2周以上。所有患者均行开腹手术。术中均行全小肠、结肠探查。1例患者病变位于升结肠中下段(无末端回肠累及),行右半结肠切除+回肠-横结肠吻合;2例患者病变位于降结肠中段至下段,行左半结肠部分切除(松解脾曲)+降结肠-乙状结肠吻合;1例患者病变位于横结肠近脾曲以及降结肠上段,行扩大左半切除切除+横结肠-乙状结肠吻合;1例病变位于结肠脾曲,行结肠部分切除+横结肠-降结肠吻合;1例患者病变位于乙状结肠,行乙状结肠部分切除+降结肠-直肠吻合。
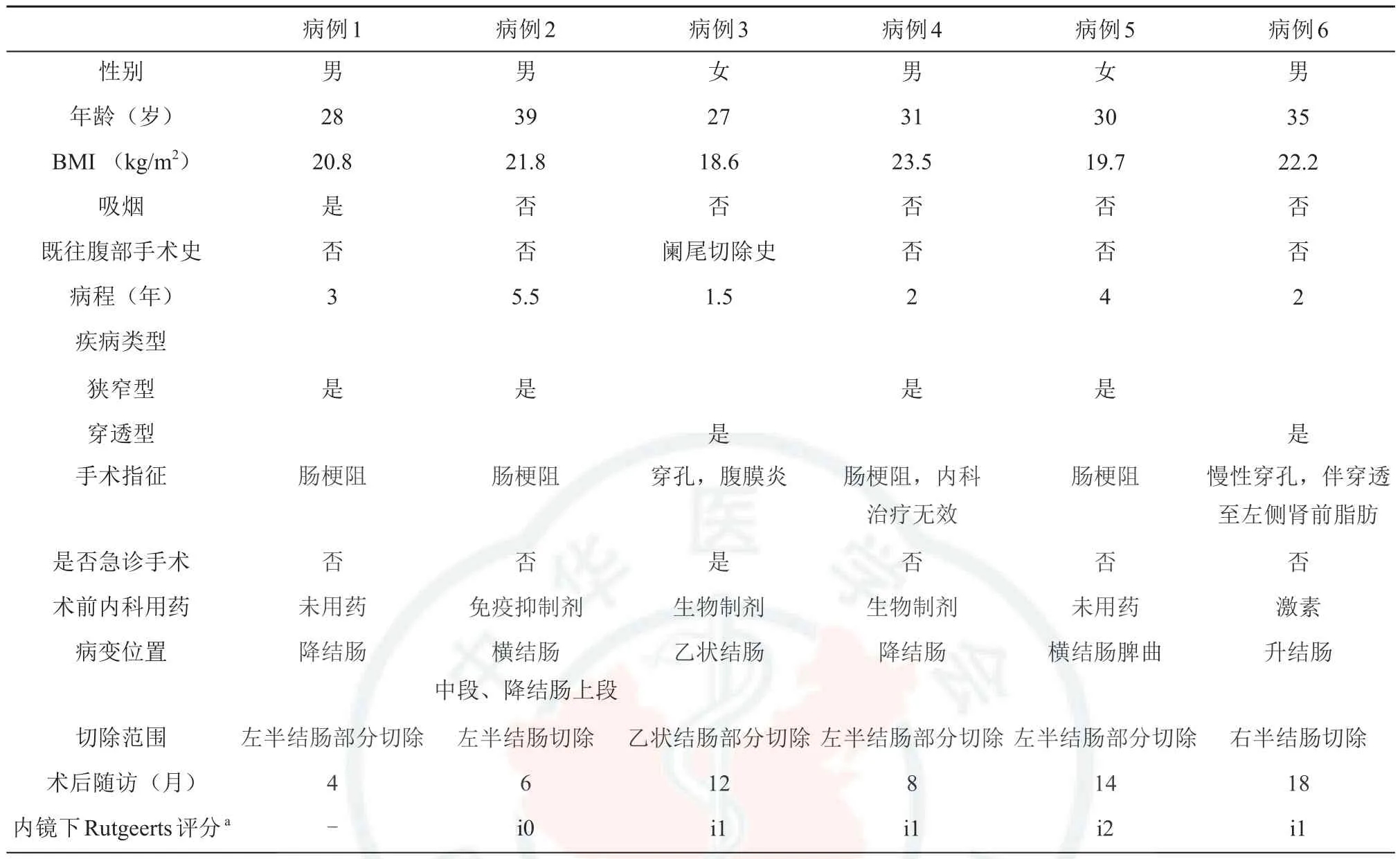
表1 6例行顺蠕动式侧-侧吻合的结肠克罗恩病患者临床资料及随访情况
二、术后并发症
如表2所示,6例患者平均手术时间为(155±74)min;中位数术中失血量为100 mL(范围:50~200),其中2例患者术前合并中度贫血,术中予输血治疗。术后6例患者均恢复良好,无一例患者出现吻合口漏、吻合口出血等吻合口相关并发症。其中1例患者在开始流质饮食2天后出现肠梗阻,考虑为炎性肠梗阻,经禁食、营养支持、使用白蛋白等保守治疗后症状好转。另一例患者合并出现切口感染以及肺部感染,经过伤口换药、抗感染等治疗后痊愈出院。术后中位数住院时间为9(7~15)天。术后30天内无一例患者再次返院、再次手术治疗或死亡。

表2 6例顺蠕动式侧-侧吻合的结肠克罗恩病患者的围手术期情况
三、随访及结果
经过中位数为10个月(范围:4~18)的随访后,其中5例患者完成了术后6个月的结肠镜检查、其中3例患者完成了术后12个月的结肠镜检查,结果如下:3例患者出现吻合口附近少于5个的溃疡(Rutgeerts评分[10]i1);1例患者出现吻合口多于5个的溃疡(Rutgeerts评分i2),判定为内镜下复发(20%;1/5)。截至最新随访时间,所有患者均未出现明显的临床症状(临床复发),所有患者均无需外科手术治疗(外科复发)。术后所有患者均接受内科医生建议,使用内科药物预防复发:其中2例(2/6)接受免疫抑制剂(英夫利昔单抗),4例(4/6)接受生物制剂治疗(硫唑嘌呤),相关用药剂量及用药时间具体参见文献[9]。
讨 论
研究发现,90%以上的CD复发发生在吻合口及其周围[11]。外科手术中如何构建吻合口是CD手术的关注热点之一。相比于端-端吻合,侧-侧吻合可降低CD术后吻合口复发[12]。欧洲克罗恩病和结肠炎组织(ECCO)推荐将侧-侧吻合作为CD小肠/回结肠切除术中首选的吻合方式[12]。近几年来,一种新的吻合方式——Kono-S吻合日渐引起关注[13]。多项研究表明其与传统的侧-侧吻合相比,可能进一步降低吻合口的复发[6,14-16]。探究Kono-S吻合降低吻合口漏的深层机制除了将吻合口远离肠系膜,从而减少了系膜的累及、复发(肠系膜现被认为和CD复发相关[17-19])以外,还有一个重要的原因可能在于其肠管排列的方式为生理性的顺蠕动方向(传统侧-侧吻合肠管排列方向相反、逆蠕动方向)[6]。在吻合口足够宽大的基础上,加以有效的肠蠕动可能进一步减少粪便的潴留,抑制细菌在吻合口周围的过度繁殖。已有试验从反面证实,传统侧-侧吻合相比于端-端吻合,肠蠕动更差、有更多细菌滞留[20-22]。而细菌可能是CD发病的重要参与者[1,23]。因此,Kono-S可能通过隔绝肠系膜、有效肠蠕动、减少粪便和细菌潴留等机制降低了术后吻合口的复发[6]。
而我们中心应用的顺蠕动式侧-侧吻合(ISSA)理论上同样既提供了一个足够宽大的吻合口,也保证了有效的肠管顺向性生理蠕动,同时也将吻合口尽可能远离系膜侧。本研究在中位随访10个月后,仅1位患者(1/6)发生了内镜下复发,无一例患者出现临床复发、外科复发,与Kono等[13]报道的使用Kono-S吻合的患者随访1年83%(49/59)的内镜复发以及Luglio等[15]报道的随访Kono-S吻合的患者术后1年8.0%(3/36)的临床复发等结果相比,尽管本研究病例数少,但具有相近的预后趋势。
目前欧洲克罗恩病和结肠炎组织(ECCO)指南对结肠型CD推荐在病变局限、累及肠管较短的病例中首选节段性肠管切除(结肠-结肠吻合),而对于累及多段肠管、病变范围较广者需行结肠次全切除(小肠-直肠吻合)[12]。本研究专门纳入的病例均为病变局限、只需进行节段性肠管切除的孤立性结肠CD(排除了需行结肠次/全切除的病例),以更好地考察新型的侧-侧吻合方式在结肠-结肠吻合中的安全性和价值。结肠-结肠的吻合方式主要包括端-端、端-侧以及侧-侧吻合。相比于小肠的吻合,结肠由于肠管游离度更差、肠管长度有限、吻合张力更大等原因,传统的侧-侧吻合施行起来难度大,因此,临床上往往偏向于使用端-侧吻合[24]。然而,端-侧吻合吻合口较小,还不可避免地遗留一个盲端,增加了粪便潴留和细菌繁殖,可能成为吻合口复发的隐患[6]。既往资料也表明,结肠吻合口发生瘘等并发症的概率高于小肠吻合口[25],推测这可能与结肠中细菌更多,血供、张力等因素相比于小肠吻合口更差有关。CD患者由于通常合并营养不良、肠梗阻、肠穿孔、使用糖皮质激素等高危因素,导致其发生吻合口漏或瘘相关腹盆腔感染/脓肿的概率高于非CD吻合口[26]。因此,我们将顺蠕动式侧-侧吻合应用于CD结肠部分切除,由于吻合口张力更小等原因,理论上可能更好地减少吻合口漏的发生。如图3及表3所示,一方面,顺蠕动式侧-侧吻合由于将近、远端肠管重叠靠近,节省了吻合所需要游离的肠管,吻合口张力更小,而且尤为适用于炎症、粘连、纤维化较重的病例;另一方面,如将吻合口的张力分解为横向张力和纵向张力,顺蠕动式侧-侧吻合较传统侧-侧吻合进一步减少了横向的张力。本研究6例患者中无一例患者发生吻合口漏或腹腔脓肿。而在Kiran等[24]报道的49例行结肠部分切除的结肠CD患者中,吻合口漏及腹腔脓肿的发生率为2%和4%,均比本研究数据高,从反面验证了顺蠕动式侧-侧吻合可能具有的减少吻合口漏或相关并发症的优势。

表3 顺蠕动式侧-侧吻合与Kono-S、传统侧-侧吻合的特点对比
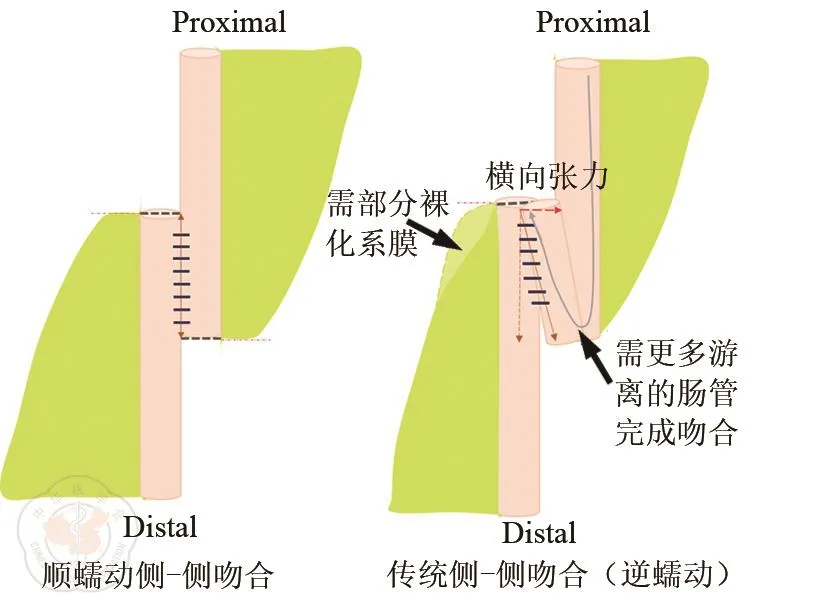
图3 顺蠕动侧-侧吻合与传统侧-侧吻合比较的示意图。主要包括3点:1)顺蠕动侧-侧吻合需要更少游离的肠管来完成吻合(节省游离肠管的长度);2)若将吻合口张力分解为横向张力和纵向张力,传统侧-侧吻合存在一个横向的张力;3)传统侧-侧吻合为了保证完成吻合(使用直线切割吻合器关闭和离断共同开口),需要裸化一定程度的肠系膜;顺蠕动侧-侧吻合和Kono-S吻合类似,系膜可紧贴肠管切除(可保证更多的血供)
综上,顺蠕动式侧-侧吻合方式适用于行结肠部分切除的结肠CD的消化道重建,这种吻合方式可能具有降低吻合口漏等短期相关并发症以及降低远期吻合口复发的优势。然而,未来仍需要进一步扩大样本量以及延长随访来证实该结论。
利益冲突 所有作者均声明不存在利益冲突

