不明原因颈部脓肿误诊致感染性休克1 例
庞 燕 李培杰
兰州大学第二医院重症医学科,甘肃兰州 730030
颈部脓肿通常由头面颈部组织感染后继发,可蔓延至邻近组织,导致纵隔感染、肺部感染、颅内感染等,甚至引起脓毒症[1-2]。治疗以抗感染联合外科引流为主,预后良好。诊断不及时或误诊,并发症发生率和死亡率均增加。本文介绍1 例不明原因颈部局限性脓肿误诊为急性化脓性甲状腺炎(acute suppurative thyroiditis,AST)导致感染性休克病例,提高临床医师对该病认识。
1 病例资料
患者,男,30 岁,因“发现右侧颈部疼痛性包块17 d”以“化脓性甲状腺炎”于2020 年6 月7 日收住兰州大学第二医院。入院前17 d,右侧颈部可触及一大小约1 cm×2 cm 的包块,伴疼痛,于北京某诊所输液治疗5 d(具体不详),发现包块逐渐增大至鸡蛋大小,伴呼吸困难,表现为快走或登楼梯时出现明显气促,无其他伴随症状,于北京市平谷区中医医院超声检查示:甲状腺右侧叶混合回声(5.7 cm×2.6 cm),向右颈部延伸,右侧颈部可探及多个增大淋巴结;甲状腺激素水平无异常。返家就诊于当地县医院,查血常规示:白细胞计数为8.78×109/L,血小板计数为13×109/L。急查生化全项:尿素为10.87 mmol/L,肌酐为183 μmol/L,总胆红素为3.6 mg/dl,结合胆红素为2.94 mg/dl,非结合胆红素为0.96 mg/dl。颈部CT 示:右颈部至锁骨上窝区软组织间隙混杂密度影,气管受压。诊断为AST,予以头孢他啶治疗1 d(2 g q8h),症状无缓解,面部出现多个针尖大小出血点,血压下降至80/50 mmHg(1 mmHg=0.133 kPa),序贯器官衰竭估计(sequential organ failure assessment,SOFA)评分11 分,以“感染性休克”转至兰州大学第二医院(以下简称“我院”)。既往体健,无基础疾病,否认传染病史,无特殊用药史,无遗传病史。查体:体温为36.5℃,心率为93 次/min,血压为88/59 mmHg,呼吸为23 次/min,指脉氧饱和度为98%(吸氧浓度:41%)。神志清楚,贫血貌,面部散在针尖大小出血点。口腔黏膜无糜烂、溃疡,未见龋齿、缺齿,咽及扁桃体未见异常。颈软无抵抗,气管左移,右侧颈部触及大小约5 cm×4 cm 的包块,质硬,活动差,无波动感,与周围组织分界不清。胸廓对称无畸形,呼吸动度正常对称,叩诊双肺清音,听诊双肺呼吸音粗。心脏、腹部、四肢及神经系统查体无异常。入院后血常规:白细胞计数为13.68×109/L,中性粒细胞比例为0.94,血小板计数为5×109/L。急查生化全项:尿素为15.4 mmol/L,肌酐为171 μmol/L,总胆红素为2.62 mg/dl,结合胆红素为2.38 mg/dl,非结合胆红素为0.24 mg/dl。动脉血气分析(吸氧浓度:41%):pH7.34,二氧化碳分压为27.8 mmHg,氧分压为113 mmHg,乳酸为2.5 mmol/L,剩余碱为-9.7 mmol/L,碳酸氢盐为13.3 mmol/L。降钙素原>100 ng/ml。颈部超声:右侧颈部肌间隙混合回声,与甲状腺右侧叶分界欠清,考虑脓肿可能;右侧颈部多发淋巴结增大,较大者1.5 cm×0.7 cm。颈部CT:右侧颈部肌间隙内低密度影,侵及甲状腺右侧叶;双侧颈部多发增大淋巴结;颈部增强核磁:右侧胸锁乳突肌、前斜角肌间囊性占位性病变,甲状腺右叶及右侧颈总动脉受累,考虑脓肿(图1)。
结合患者症状及检查检验结果,感染明确,且感染后出现多器官功能障碍,入院后SOFA 评分为14 分,平均动脉压<65 mmHg,伴有微循环低灌注表现,乳酸>2.0 mmol/L,诊断为感染性休克。立即予以液体复苏,同时行中心静脉置管,予以去甲肾上腺素,留取血培养送检,考虑到院外已静脉应用抗菌药物,耐药风险高,患者病情重,予以亚胺培南0.5 g q8h 抗感染治疗。由于气管受压,患者自觉气短,予以鼻导管吸氧5 L/min 改善呼吸困难,输注血小板等升血小板治疗。入院后第3 天,血小板上升至23×109/L,去甲肾上腺素已停用,动脉血乳酸降至0.9 mmol/L。血培养结果为阴性,为明确病原,行超声引导下穿刺置管,引流液送微生物培养及高通量测序(next generation sequencing,NGS)检测。入院后第7 天,NGS 结果为牙髓卟啉单胞菌、牙龈卟啉单胞菌、口腔普雷沃菌、中间普雷沃菌、具核梭杆菌、牙周梭杆菌、侵肺戴阿李斯特菌、微小微单胞菌混合感染,以上病原体均与慢性牙周炎密切相关。患者自诉刷牙时偶有牙龈出血,此次患病前工作劳累,饮食及作息不规律致免疫力减低。考虑口腔卫生差,牙周定植菌入血造成机会性感染。病原体均为严格厌氧菌,微生物培养阴性,未能进行药敏试验。研究显示以上病原体对β 内酰胺类药物耐药率高,且NGS 耐药基因结果提示超广谱β-内酰胺酶亚型CTX-M1、β-内酰胺酶阳性。经亚胺培南抗感染治疗7 d、脓肿穿刺引流及呼吸循环等器官支持治疗后,血象、生化指标恢复至正常水平(图2),降钙素原下降超过90%,但脓肿仍未完全清除(图1),抗感染方案调整为哌拉西林/他唑巴坦4.5 g q8h,好转后带引流管出院。2020 年7 月7 日我院门诊复查甲状腺及颈部超声后拔除引流管。
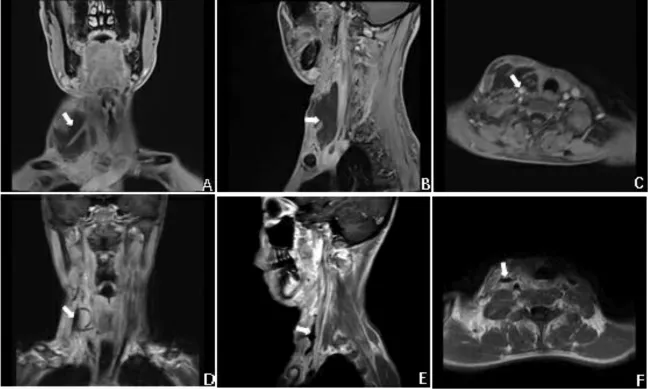
图1 治疗前后磁共振成像表现
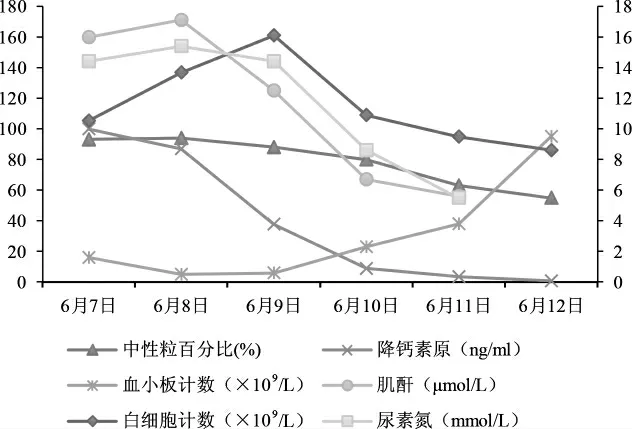
图2 入院1 周内感染指标及器官功能变化
2 讨论
颈部脓肿可局限于一个间隙,也可向邻近间隙和组织扩散,严重时可致脓毒症[3]。糖尿病、类固醇激素使用、人类免疫缺陷病毒感染等免疫力低下人群易发生多间隙感染[4]。无基础疾病,脓肿局限导致感染性休克罕见。本例颈部脓肿以颈部疼痛性肿块为首发且唯一症状,侵犯甲状腺右侧叶,被误诊为AST,治疗不及时最终导致感染性休克。
现从以下几个方面对AST 和颈部脓肿进行鉴别。从病因分析:甲状腺碘含量高,血供丰富,有完整包膜,抵抗微生物感染能力强,AST 发病率极低,病因包括解剖结构异常,先天性梨状窝瘘多见[5-6];颈部外伤;免疫缺陷[7]。颈部脓肿病因以牙源性、咽源性为主[8-9]。伴随咽痛、吞咽疼痛,一般为咽源性,查体可见咽、扁桃体红肿,甚至可见脓苔;伴牙痛、牙龈牙髓炎时,一般为牙源性感染,需询问有无口腔疾病及治疗史。此外还需询问是否患鼻窦炎、急性中耳炎等疾病。从临床表现分析:除发热、寒战、颈部疼痛性包块外,AST可伴随心悸、多汗、手抖。颈部脓肿患者可伴随吞咽疼痛、牙痛等症状。从辅助检查进行鉴别:以上两种疾病均可出现血象、感染指标升高,AST 可出现血清游离甲状腺激素水平升高,颈部脓肿一般不会出现;影像学表现前者病灶主要位于甲状腺包膜内,后者主要位于颈部间隙。虽然降钙素原一般用于细菌感染的诊断及疗效评估,但部分甲状腺肿瘤也会引起降钙素原异常升高[10-11],因此需注意鉴别。
本例为既往体健青壮年患者,结合病史及检查检验排除颈部外伤、免疫抑制。先天性梨状窝瘘多发生于左侧[12],本例病灶位于右侧,初期甲状腺功能正常,无甲状腺毒症表现,影像学检查示脓肿主要位于右侧颈深部间隙,而非甲状腺内,因此诊断为颈部脓肿,但原因不明,最终通过NGS 结果考虑为牙源性感染。
治疗以抗感染联合外科引流为主。颈部多间隙感染可切开引流,单一间隙感染,超声或CT 引导穿刺引流创伤小、愈合快[13-14]。抗感染方案根据病因及病原学特点确定。颈部脓肿病原体以链球菌和金黄色葡萄球菌为主,其次为流感嗜血杆菌、大肠埃希菌等[15-16];合并糖尿病时以肺炎克雷伯杆菌为主[17-18];牙源性感染多伴有厌氧菌[19],很多厌氧菌可产生β 内酰胺酶[20-21],建议使用β 内酰胺酶抑制剂[22]。危重症患者早期经验性抗感染建议使用高级别广谱抗菌药物[23]。本例入院时病情重,初始选择亚胺培南,后根据病原及耐药基因结果调整为哌拉西林/他唑巴坦,结合超声引导穿刺引流,症状好转。AST 病原以革兰阳性细菌为主,其次为革兰阴性杆菌,厌氧菌少见[24]。治疗除抗感染及外科引流外,还需明确是否合并梨状窝瘘,如有需手术切除瘘管。
本例症状不典型,且病灶与甲状腺分界不清,未进一步检查明确病变范围与其他疾病鉴别,且对牙周疾病及病原体认识不足,导致误诊。本例未对患者行喉镜检查,今后疑诊AST 时需认识到喉镜检查的必要性。除AST 外,本例还易误诊为亚急性甲状腺炎,以往有误诊为亚甲炎应用糖皮质激素导致感染加重的案例[25-27],也应引起重视。
3 总结
当接诊以颈部疼痛性肿块为首发症状,且病灶位置与甲状腺分界不清时,需进行相应辅助检查检验对病变来源及性质进行鉴别。AST 临床罕见,诊断时需谨慎。慢性牙周炎早期症状不典型,易被忽视,今后不明原因颈部脓肿需考虑到牙周病原体,该类病原体一般为严格厌氧菌,毒力强,且对β 内酰胺类抗菌药物耐药风险高,提高重视对早期经验性抗感染选择具有一定意义。

